Для чего используется КТ-урография?
Врачи используют КТ-урографию для исследования мочевыделительной системы, включая почки, мочевой пузырь и мочеточники. Мочеточники — это трубки, по которым моча из почек попадает в мочевой пузырь.
Врачи могут использовать компьютерную томографию, чтобы проверить, выглядят ли внутренние структуры здоровыми и правильно ли работают, а также проверить наличие каких-либо признаков заболевания.
Врач может порекомендовать КТ-урографию, если наблюдается кровь в моче, известная как гематурия, или боль в паху или пояснице.
Результаты КТ-урографии могут помочь врачам диагностировать такие состояния, как:
- камни в почках
- камни мочевого пузыря
- инфекции мочевого пузыря
- почечные инфекции
- кисты
- аномальные образования, такие как опухоли
- структурные неровности
Киста почки симптомы
Степень поражения почек варьирует от ничтожной при мелких солитарных кистах до тотальной при поликистозе почек, нередко приводящим к тяжелой почечной недостаточности и гемодиализу.
Киста на почке опасно ли
Крупные кисты нередко являются причиной болей в области почки за счет сдавления как самой почки, так и прилежащих органов. Одним из признаков кисты почки является эритроцитурия (появление эритроцитов в анализе мочи). У пациентов с крупными или множественными кистами почек часто развивается вторичная артериальная гипертензия (повышение артериального давления).
Поэтому, точная диагностика и, главное, своевременное лечение кист почек позволяет предотвратить осложнения и добиться максимального результата.
Как проводится урография?
Врач-рентгенолог на полученной урограмме оценивает форму и размер, анатомическое расположение почек, их функциональность.
В норме размер почек составляет 10-11 см в длину и 4-5 см в ширину. Если почка меньше нормы, это может свидетельствовать, например, о дисплазии (врожденная патология, при которой почки не развиваются должным образом). Увеличенной может быть почка при хроническом гломерулонефрите.
Паренхима (ткань) почки в норме однородная, с четкими границами, тени – однородные. Нарушение контуров может указывать на такие патологии, как новообразования (добро- и злокачественные), пиелонефрит, гидронефроз и др.
Кроме того на урограммах визуализируются поясничный отдел позвоночника, кости таза, тени почек.
В нашей многопрофильной клинике работает команда специалистов. Они разберутся, почему вас беспокоят тревожные симптомы. Например, причиной повышенного давления (артериальной гипертенезии) могут быть такие патологии почек, как гломерулонефрит, (стойкое воспаление с поражением канальцевой системы), гидронефроз, поликистоз и др.
Основные болезни почек и мочеточников, которые мы лечим, и их проявления
Гидронефроз
Гидронефроз – патология, при которой возникает закупорка или нарушение правильной работы мочевыводящих путей. При наличии того или иного стойкого механического препятствия на пути оттока мочи из почки происходят необратимые изменения паренхимы почки.
Симптомы:
- тянущие боли в поясничной области;
- повышение креатинина в сыворотке крови;
- уменьшение объема выделенной мочи;
- кровь в моче;
- отеки;
- повышение артериального давления.
Камни в мочеточниках
Камни (конкременты) в мочеточнике представляют собой плотное образование из мочевой кислоты, солей и белков. Если камень мелкий, он может выйти самопроизвольно. Но при более крупных конкрементах возникает очень болезненное состояние – движение камня по слизистой мочеточника вызывает сильные боли. Возможно возникновение почечной колики – острого состояния, сопровождающего невыносимой болью. К сожалению, чаще всего камни в мочеточнике выявляются уже при развитии почечной колики. Острый приступ почечной колики может пройти, но он обязательно повторится, поэтому необходимо срочно обратиться к врачу.
Камни в почках
Камни в почках – это накопленные в почках солевые конкременты. Их симптомы:
- боль в пояснице;
- почечная колика;
- боль при мочеиспускании;
- учащение мочеиспускания;
- задержка мочеиспускания;
- кровь в моче;
- помутнение мочи;
- повышенная температура и давление.
Киста почки
Киста почки – это доброкачественная полость с тонкой оболочкой, наполненная жидкостью. Патология часто протекает бессимптомно из-за медленного роста новообразования. При увеличении размера кисты она начинает оказывать давление на кровеносные сосуды, и возникают боли в пояснице, утомляемость, повышение температуры тела и давления.
Опухоль в лоханке почки
Это онкологическое заболевание, при котором на слизистой оболочке почечной лоханки образуется злокачественная опухоль. Довольно редкий случай в онкологии.
Основные симптомы опухоли почечных лоханок:
- кровяные сгустки в моче;
- боли в пояснице;
- судороги в поясничной области и в ногах;
- усталость, слабость, апатия, сонливость;
- необъяснимая потеря веса.
Рак почки
В момент зарождения рак почки никак себя не проявляет, опухоль часто обнаруживается случайно при обследованиях – например, на УЗИ. Начиная со второй стадии заболевания начинаются симптомы:
- кровь в моче;
- пальпируемое образование в подреберной области живота;
- боли в области поясницы, живота;
- отеки ног.
Рак почки, как в другие виды рака, сопровождают общие симптомы онкологии: необъяснимая потеря массы тела, слабость, утомляемость, повышение температуры, нарушения сна, усиление потливости.
Прочитать подробнее об этих заболеваниях и методах их лечения вы можете ниже.
Классификация патологии
Синусная киста почек. Это врожденное нарушение закладки органа в период эмбриогенеза. У детей и у взрослых характерно бессимптомное течение болезни. Выявляется чаще всего при ультразвуковом обследовании или компьютерной томографии по поводу какого-то другого заболевания.
Паренхиматозная киста почек — образование, возникающее в паренхиме с серозной жидкостью, иногда заполняется геморрагическим содержимым. Такая киста бывает врожденной или приобретенной. В случае, если человек уже рождается с кистой, то она может исчезнуть без каких-либо вмешательств.
Солитарная киста почек. Это один из вариантов простой кисты, имеет округлую форму. Такая киста не имеет включений, перегородок, не связана с выводящей системой почки, находится в кортикальном или модулярном слое органа. Иногда, при возникновении травмы почек, может иметь геморрагические или гнойные жидкости.
Содержимое образований подразделяется:
- Геморрагические.
- Серозные.
- Гнойные.
По местоположению кисты бывают:
- Паренхиматозная киста. Появляется на паренхиме почки.
- Парапельвикальная киста. Возникает в почечной лоханке.
КТ почек с контрастом: подготовка к исследованию
Зачастую процесс введения контраста пугает пациентов. Однако, если у человека нет противопоказаний к данной процедуре — бояться нечего.
При подготовке к КТ почек с контрастом рекомендуется воздерживаться от приема пищи минимум за 4 часа до начала исследования. Точно так же, как и при КТ почек без применения контраста, необходимо:
- не употреблять пищу и напитки, которые усиливают процесс образования газов в организме;
- не надевать тесную и неудобную одежду при подготовке к КТ, а при необходимости переодеться в выданную персоналом специальную одежду для проведения процедуры;
- снять все металлические украшения, очки или зубные протезы с вставками из металла.
Контрастное вещество может вводиться в организм инъекционно или перорально.
Если необходимо внутривенное применение контраста, его вводят с помощью автоматического инъектора. Действовать вещество начинает в среднем через двадцать секунд. При этом пациент может чувствовать ложные позывы сходить в туалет, однако это состояние довольно быстро проходит и можно приступать к компьютерной томографии. Не следует пугаться, обнаружив у себя легкую тошноту и привкус металла во рту — это нормальная реакция на введение контраста.
Пероральный метод введения подразумевает то, что пациент выпивает специальный раствор, предварительно сделав КТ без контраста. После чего, спустя некоторое время, делается компьютерная томография уже с контрастным веществом. За несколько часов до КТ с использованием контраста необходимо отказаться от приема не только пищи, но и напитков.
Общие рекомендации по компьютерному сканированию:
во время проведения процедуры необходимо сохранять абсолютное спокойствие и не совершать движений;
за 24 часа до исследования нужно отказаться не только от спиртных напитков, но и от напитков, содержащих кофеин;
важно сообщить врачу заранее, если незадолго до компьютерной томографии пациенту проводили магнитно-резонансную томографию, рентген или ультразвуковое исследование: возможно, что КТ придется отложить;
не надевать одежду и украшения с металлическими элементами;
обязательно нужно предупредить врача или медсестру, если есть аллергия на йод или какое-либо из противопоказаний.
Как лечат заболевания почек и мочеточников?
Лечение зависит от заболевания и его стадии, а также от наличия сопутствующей патологии. Оно включает в себя консервативную терапию (препараты, влияющие на активность мочевого пузыря, объем предстательной железы, литолитические и литокинетические препараты, мочегонные препараты, спазмолитики, иммуномодуляторы, жаропонижающие и противовоспалительные средства) и хирургические методы в случаях, когда консервативная терапия не показана или не эффективна.
В нашей клинике мы проводим эндоскопические и лапароскопические операции с минимальным вмешательством в организм, которые позволяют полностью удалить патологические новообразования органов. Вы можете ознакомиться с подробными описаниями проводимых нами операций в разделе «Методы лечения».
Подготовка пациента к процедуре компьютерной томографии (КТ)
У некоторых пациентов имеется аллергия на контраст, вводимый при компьютерной томографии внутривенно. Поэтому им требуется предварительный приём десенсибилизирующих препаратов перед выполнением сканирования для того, чтобы в дальнейшем контраст был введён в их организм безопасно.
Диагностическая процедура компьютерной (КТ) ангиографии сосудов головного мозга.
Периферическая КТ-ангиография является ценным методом исследования и помогает врачу быстро поставить диагноз пациенту.
Контраст может быть введён пациенту различными путями, т.к. это зависит от типа назначенной лечащим врачом компьютерной томографии:
- внутривенное введение контраста (контрастирование) через вены локтевого сгиба или кисти
- введение контраста (контрастирование) через прямую кишку клизмой
- пероральный приём контраста (контрастирование), когда пациент выпивает контрастирующий препарат заранее перед проведением процедуры компьютерной томографии (КТ); контрастная жидкость имеет вкус мела, поэтому в неё добавляют вкусовые компоненты, что облегчает их приём; в дальнейшем выпитый пациентом перед компьютерной томографией контраст полностью выводится из организма со стулом
Если при выполнении назначенной пациенту компьютерной томографии (КТ) планируется введение контраста, лечащий врач может попросить воздержаться от приёма пищи и жидкости за 4-6 часов до запланированной процедуры.
На компьютерных томографах предыдущего поколения для пациентов существовало ограничение по весу (до 130 кг) при проведении им томографии. Слишком большой вес исследуемых пациентов мог привести к поломке определённых частей прибора. На данном этапе наше отделение лучевой диагностики имеет в своём распоряжении новейший аппарат для мультиспиральной компьютерной томографии (МСКТ), где физических ограничений для обследования пациентов с большим весом больше не существует.
Так как рентгеновское излучение плохо проникает через металл, пациентов перед проведением компьютерной томографии (КТ) просят заранее снять ювелирные украшения (цепочки, кулоны, серьги и т.д.).
Диагностическая процедура компьютерной томографии (КТ) после операции с фиксацией перелома костей голеностопа.
Симптомы цистита
Инфекции нижних мочевыводящих путей имеют яркую клинику, которую легко узнать. Несмотря на то, что выделяют острый и хронический цистит, их проявления в период обострения, как правило, похожи:
- жалобы на боль, жжение и рези при мочеиспускании — неприятные ощущения сопровождают весь процесс целиком, от начала и до конца;
- боль в области над лобком;
- императивные позывы к мочеиспусканию, которые сложно игнорировать;
- частые походы в туалет, моча при этом выделяется малыми порциями;
- есть чувство неполного опорожнения мочевого пузыря;
- изменение характера мочи: она приобретает неприятный запах, цвет мутнеет, может быть примесь крови в последней порции мочи (необязательный симптом).
Важно отметить тот факт, что температура и симптомы интоксикации редки. Гипертермия бывает не выше 38 градусов, обычно до 37,5 и ниже
Во время осмотра врач обращает внимание на покраснение, припухлость, болезненность при пальпации области уретры и отсутствие патологических влагалищных выделений .
Существует категория осложненных циститов, которые могут проявляться высокой температурой, кровью в моче, нарушением оттока, недержанием мочи и другими симптомами .
Как подготовиться к томографии почек?
 Подготовка к исследованию КТ почек проводится так же, как и при любом другом обследовании органа. Однако подготовка к КТ почек и надпочечников с контрастированием и без немного различается.
Подготовка к исследованию КТ почек проводится так же, как и при любом другом обследовании органа. Однако подготовка к КТ почек и надпочечников с контрастированием и без немного различается.
Подготовка к КТ почек и надпочечников без контраста предполагает легкую диету, которую надо будет соблюдать пациенту за пару дней до обследования. Советуется исключить из рациона газообразующую пищу, а последний прием еды должен быть за восемь часов до КТ.
Компьютерная томография почек с контрастированием предполагает более строгую диету. В данном случае пациенту за 4-5 дней необходимо исключить из рациона острую, жирную пищу, отказаться от алкоголя, кофе и чая.
Чрескожная антеградная урография
При чрескожной антеградной урографии рентгеноконтрастное вещество вводят через уже существующую нефростому или, реже, через чрескожную пункцию почечной лоханки под рентгеноскопическим контролем.
Антеградная урография показана в следующих случаях:
- когда ретроградная урография невозможна, например, из-за обструкции мочевого пузыря опухолью;
- когда большие камни в почках нуждаются в чрескожной хирургии, необходимо оценить при подозрении на переходно-клеточный рак верхних отделяющих путей;
- когда пациенты не могут переносить общую анестезию или даже степень седации, необходимую для выполнения ретроградной урографии;
- при осложнениях, связанных с пункцией и размещением катетера в мочеполовых путях, включающих кровотечение, инфекцию, повреждение легких и толстой кишки, гематурию, боль.
Магнитно-резонансная томография
По сравнению с КТ, МРТ безопаснее для пациентов с риском контрастной нефропатии, не подвергает пациентов воздействию ионизирующего излучения и обеспечивает превосходную детализацию мягких тканей. МРТ противопоказана пациентам с имплантатами из ферромагнитных металлов, т. е. железосодержащими и устройствами, активируемыми магнитным или электрическим способом, например, кардиостимуляторами.
Кроме того, из-за риска нефрогенного системного фиброза МРТ с гадолинием противопоказана пациентам со скоростью клубочковой фильтрации <30 мл/мин.
Урологическое применение МРТ включает оценку почечных кист и небольших образований почек. МРТ также полезна для визуализации кровеносных сосудов, например, при стенозе почечной артерии и тромбозе почечной вены. Ее использование увеличивается по мере того, как МРТ становится более доступной.
Многопараметрическая МРТ в настоящее время – визуализирующее исследование выбора для определения стадии рака предстательной железы и для серийных визуализирующих исследований пациентов с раком предстательной железы, находящихся под активным наблюдением.
Многопараметрическая МРТ включает парамагнитный контраст и состоит из 3 различных методов визуализации или параметров:
- Т2-взвешенная визуализация;
- Диффузионно-взвешенная визуализация;
- Динамическая контрастная визуализация.
Метод, известный как биопсия под контролем МРТ, иногда используется во время биопсии предстательной железы. МРТ предстательной железы проводится перед биопсией предстательной железы под ультразвуковым контролем, во время которой изображение МРТ в цифровом виде объединяется или сливается с ультразвуковым изображением, чтобы лучше идентифицировать поражения, подвергающиеся биопсии.
Противопоказания к проведению КТ почек
Несмотря на безболезненность и безопасность данного способа исследования, противопоказания все-таки существуют (особенно при использовании контраста). В связи с тем, что контрастное вещество из организма выводится именно почками, перед его использованием необходимо убедиться, что оно не нанесет этим органам вреда.
Нельзя применять компьютерную томографию в случае:
- Беременности (вне зависимости от срока). В связи со способностью рентгеновских лучей проникать сквозь организм и оказывать воздействие на эмбрион. Рекомендуется применение магнитно-резонансной томографии (во втором и третьем триместре) или ультразвуковой диагностики (в первом триместре). Контраст применять запрещено, так как он проникает через плацентарный барьер.
- Наличия аллергических реакций на какой-либо из компонентов контрастного вещества.
- Сахарного диабета (особенно в тяжелой стадии), почечной и сердечной недостаточности.
- Малолетнего возраста пациента: детям до 14 лет такая процедура практически не применяется.
- Наличия тяжелых психических расстройств, так как проведение процедуры требует длительного пребывания в томографе в неподвижном состоянии. По этим же причинам томография не назначается людям, которые находятся без сознания (возможны рефлекторные телодвижения).
- Наличие миеломной болезни и патологий щитовидной железы.
Ограничением служит и вес пациента. Людям с ожирением (массой тела более 120 кг) физически тяжело поместиться в стандартный аппарат, поэтому для проведения компьютерной томографии используется устройство открытого типа.
Относительным противопоказанием служит период лактации. После процедуры кормящим женщинам рекомендуется воздерживаться от лактации на протяжении 24-48 часов, как минимум.
Осложнения: кисты опасны!
- Нарушение нормального оттока мочи из почки — развитие гидронефроза (расширение полостной системы почки).
- Развитие или обострение воспалительного заболевания почек пиелонефрита.
- Почечная недостаточность — рискованное состояние, ухудшающее функционирование почки и организма в целом. При травмах киста в почке может лопнуть и вызвать необходимость непременного хирургического вмешательства. Жидкость в кисте считается питательной средой многим бактериям, поэтому в кисте могут появляться нагноения с дальнейшим развитием абсцесса, который может привести к заражению всего организма:
Компьютерная томография
Компьютерная томография обеспечивает широкий обзор мочевыводящих путей и окружающих структур. Обычные или спиральные сканеры используются для большинства показаний, с контрастным веществом или без него.
Использование контрастных веществ в обоих методах похоже на внутривенную урографию, но дает дополнительную информацию. Ранее у пациентов с травмами существовала обеспокоенность тем, что использование контраста может затруднить различение внутрибрюшного кровотечения от разрыва мочевыводящих путей, но с помощью современных методов визуализации и протоколов это можно сделать.
Спиральная КТ без контрастного вещества – метод выбора для визуализации камней. Двойные энергетические сканеры предоставляют дополнительную информацию, помогающую определить состав вычислений.
Основной недостаток КТ – подвергание пациента относительно большой дозе ионизирующего излучения.
Что такое КТ-урография?
КТ-урография — это тест, в котором используется компьютерная томография и специальный контрастный материал или краситель, который врач вводит в вену. Контрастный краситель обеспечивает высококачественное изображение, позволяющее врачам осмотреть мочевыделительную систему и поставить диагноз.
КТ — это форма медицинской визуализации, которая позволяет врачам видеть изображение внутренней части тела без хирургического вмешательства.
КТ-сканер представляет собой короткий туннель, в котором находится вращающийся рентгеновский аппарат. Пациент лежит в сканере, а внешняя часть сканера вращается и делает серию рентгеновских лучей под разными углами.
Затем компьютер объединяет эти изображения, чтобы врач мог визуализировать поперечные сечения или трехмерные изображения определенной области тела. В отличие от традиционных рентгеновских снимков, которые показывают кости, эти изображения также показывают детали мягких тканей и кровеносных сосудов.
В целом во время КТ-урографии:
- Врач сначала проведет неконтрастное сканирование. Это может показать камни в почках и любые серьезные структурные нарушения.
- Затем он введет контраст, и второе сканирование покажет мягкие ткани почек, мочевого пузыря и надпочечников более детально.
- Затем он проведет третье сканирование всего через несколько минут. Это покажет, как контраст стекает в мочевой пузырь, что даст информацию о собирающих системах почек и мочевом пузыре.
Рентген с контрастным веществом
Изображения, полученные после введения водорастворимого контрастного вещества, показывают почки и собирательную систему мочевыводящих путей. В настоящее время широко используются неионогенные изоосмолярные препараты, например, йогексол, йопамидол. У них меньше побочных эффектов, чем у старых гиперосмолярных препаратов, но они могут вызывать острую почечную недостаточность.
При урографии рентгенограммы делают после внутривенного введения рентгеноконтрастного вещества, чрескожно антеградно или ретроградно, или ретроградно при цистоскопии. Основные противопоказания для всех пациентов – аллергия на йод и факторы риска развития контраст-индуцированной нефропатии.
Киста в почке что делать
Процедура проста, эффективна и безопасна, проводится под местной анестезией и требует лишь минимального наблюдения в стационаре в течение суток.
Пункция кисты подразумевает проведение в ее полость под контролем ультразвука тонкой иглы, аспирацию содержимого (опорожнение кисты) и введение склерозирующего препарата, который вызывает склеивание стенок кисты и предотвращает повторное накопление жидкости (рецидив кисты).
При рецидивных кистах почек, а также при многокамерных или толстостенных кистах (когда пункция и склерозирование под ультразвуковым контролем будут неэффективны), мы выполняем лапароскопическое иссечение стенок кисты почки (лапароскопия кисты почки). Эта операция выполняется под наркозом через три небольших прокола в животе.
Преимуществом лапароскопического иссечения кист почек (лапароскопии кист почек) является отсутствие рецидивов.Срок госпитализации при этой операции составляет от 3 до 5 дней.
Если киста подозрительна на малигнизацию (озлокачествление), то зачастую приходится выполнять лапароскопическую резекцию почки (или даже лапароскопическую нефрэктомию, то есть удаление почки).
Обращаясь ко мне с такой проблемой, как кисты почек, Вы можете быть уверены в правильной и своевременной диагностике и адекватном лечении, включая современные высокотехнологические малоинвазивные процедуры.
Диагностика
Диагностика болезней мочевыводящей системы начинается со сбора анамнеза. После чего проводится осмотр врача, который включает пальпацию почек (прощупывание) – в норме они не должны прощупываться; перкуссию почек (простукивание соответствующего участка тела), пальпацию области мочевого пузыря, осмотр наружных половых органов.
Среди инструментальных методов обследования:
- Анализ крови. Направлен на выявление повышения в крови мочевины, креатинина и мочевой кислоты.
- Анализ мочи (общий и по Нечипоренко). Устанавливает наличие примесей, маркеров воспаления, неадекватной функции фильтрационного барьера почки.
- УЗИ, рентген, КТ, МРТ. Определяют изменения размера и формы почек, наличие новообразований (опухолей и кист), выявляет наличие конкрементов при мочекаменной болезни.
Относительные противопоказания:
1. беременность независимо от срока (в том числе потенциальная беременность), беремна исследование, только если есть:
- направление от лечащего врача и/или консультация с врачом-рентгенологом для определения соотношения РИСК/ПОЛЬЗА;
- жизненные показания (решение принимает врач-рентгенолог смены и/или заведующий отделением).
2. детский возраст — до 18 лет, берем на исследование, только если есть:
- направление от лечащего врача и/или консультация с врачом-рентгенологом для определения соотношения РИСК/ПОЛЬЗА;
- жизненные показания(решение принимает врач-рентгенолог смены и/или заведующий отделением).
Принимаем детей только строго по направлению врача, наш врач рентгенолог/или заведующий отделением, решения не принимают (согласно внутреннему распорядку клиники)
3. выраженный болевой синдром/тяжелое состояние пациента, при котором он не сможет выполнять инструкции оператора или неподвижно лежать:
решение принимает врач-рентгенолог смены и/или заведующийотделением.
4. непереносимость препаратов, применяемых для контрастирования (обследование может быть проведено без йодсодержащих контрастных препаратов):
решение принимает врач-рентгенолог смены и/или заведующийотделением.
Кисты почек классификация
В зависимости от особенностей строения (по данным компьютерной томографии с внутривенным усилением) и вероятности опухолевого перерождения кисты почек делятся на 5 классов (классификация кист почек по Bosniak).
| Класс | 1 |
| Характеристика ( по данным МСКТ с внутривенным контрастированием) | Тонкостенные кисты почек с однородным содержимым, по плотности соответствующим воде и не накапливающим контраст. |
| Лечебная тактика | Не требуют лечения и наблюдения. Желательно УЗИ почек 1 раз в год. |
| Класс | 2 |
| Характеристика ( по данным МСКТ с внутривенным контрастированием) | Кисты содержат единичные тонкие перегородки и мелкие кальцификаты; допускаются небольшие участки утолщенной и кальцинированной стенки или перегородки. Элементы кисты не накапливают контраст. |
| Лечебная тактика | Не требуют лечения и наблюдения. Желательно УЗИ почек 1 раз в год. |
| Класс | 2f |
| Характеристика ( по данным МСКТ с внутривенным контрастированием) | Кисты содержат множественные тонкие перегородки; допускается кальцификация и утолщение стенок кисты или перегородок. Элементы кисты не накапливают контраст |
| Лечебная тактика | УЗИ почек 1-2 раза в год. |
| Класс | 3 |
| Характеристика ( по данным МСКТ с внутривенным контрастированием) | Кисты почек с нечеткими контурами, неровными утолщенными стенками или перегородками, накапливающими контраст |
| Лечебная тактика | Хирургическое лечение. |
| Класс | 4 |
| Характеристика ( по данным МСКТ с внутривенным контрастированием) | Явно малигнизированные кисты, имеющие все характеристики 3 категории, но с мягкотканным компонентом, накапливающим контраст |
| Лечебная тактика | Хирургическое лечение. |
Как видно из таблицы, в большинстве случаев при кистах почек достаточно наблюдения за размерами и структурой кисты с помощью ежегодного контрольного УЗИ.
Критерии постановки диагноза на основании ультразвукового обследования почек
Ультразвук – наиболее часто используемый метод визуализации для диагностики и скрининга лиц с риском развития АДПКП. Этот факт основан на его безопасности, доступности и скромной стоимости по сравнению с КТ и МРТ. В большинстве умеренных и запущенных случаев ультразвук легко показывает классическое обнаружение АДПКП, включая множественные двусторонние кисты почек и кисты печени. Однако, если врач предлагает пройти дополнительную диагностику, нужно обязательно прислушаться, так как у более молодых пациентов с ранней стадией диагноз может быть неочевидным, поскольку более мелкие кисты с большей вероятностью скрыты от сонографического обнаружения, особенно у пациентов с более легкой стадией АДПКП2.
Сонография
Исследования, опубликованные в 1990-х годах (уч. Рэвин Д. и коллеги), установили возрастные градуированные ультразвуковые критерии для аутосомно-доминантного поликистоза почек типа 1. Основной принцип, учитывая, что спорадические кисты встречаются чаще с возрастом, состоял в том, что для постановки диагноза АДПКП у пожилых людей требовалось выявить больше кист.
Таким образом:
- Наличие “двух односторонних или двусторонних кист” было достаточным для подтверждения диагноза у лиц из группы риска в возрасте 15-29 лет;
- По меньшей мере “две кисты на почку” и “четыре кисты на почку” были необходимы для диагностики лиц из группы риска в возрасте 30-59 лет и 60 лет и старше соответственно.
Хотя эти критерии были разработаны для использования у лиц, подверженных риску развития АДПКП1, на практике многие клиницисты экстраполировали их на всех лиц, подверженных риску, независимо от их основного типа гена. Проблема здесь заключается в том, что, поскольку АДПКП2 обычно менее серьезен, эти критерии могут не работать так же хорошо. Таким образом, существует потребность в высоко прогностических критериях, которые могут быть применены к любому типу гена ADPKD.
Чтобы решить эту проблему, ученые (Pei и соавт.) провели многоцентровое исследование результатов диагностики 577 человек из 58 семей, имеющих PKD1, и 371 человек из 39 семей, с диагностированным PKD2, которые прошли ультразвуковой скрининг почек. Кроме того, ученые использовали либо ДНК-связь, либо мутационный анализ для определения типа гена и статуса заболевания каждого объекта исследования. Были повторно изучены эксплуатационные характеристики различных критериев для лиц как из семей ПКП1, так и из семей ПКП2. Как и ожидалось, эти первые критерии приводили к более высокому уровню ложноотрицательных результатов при применении к лицам, подверженным риску развития ПКП2.
Авторы также проанализировали рабочие характеристики различных ультразвуковых критериев у лиц из группы риска с неизвестным типом гена, используя метод статистической повторной выборки для имитации сочетания случаев PKD1 и PKD2 (т.е. PKD1:PKD2 = 85:15).
В настоящее время рекомендуемые критерии для постановки диагноза АДПКП выглядят так:
- У лиц из группы риска в возрасте от 15 до 39 лет наличие «трех или более односторонних или двусторонних кист почек» связано с положительной прогностической ценностью (PPV) 100%, но чувствительностью (SEN) 81,7% и 95,5% для возрастных групп 15–29 и 30–39 лет соответственно;
- У лиц из группы риска в возрасте от 40 до 59 лет наличие «как минимум двух кист в каждой почке». Точность (или PPV или специфичность) – 100% и чувствительность – 90%;
- У лиц из группы риска в возрасте 60 лет и старше наличие «по крайней мере четырех кист в каждой почке». Значения точности и чувствительности этого факта равны 100%.
Исследования для подтверждения использования МРТ и КТ и у более молодых пациентов с риском АДПКП продолжаются.
Методика проведения КТ органов малого таза и мочевыводящих путей
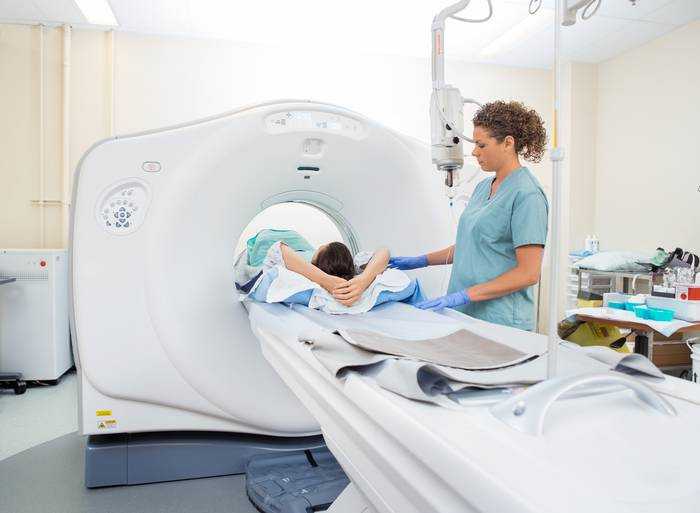
Во время обследования пациент лежит на диагностическом столе томографа, а вокруг него вращается кольцо сканера, испускающего рентгеновские лучи. Каждый оборот длительностью в 1 секунду выдает серию посрезовых снимков исследуемой области. Впоследствии с помощью компьютерной программы производится моделирование полученных изображений, по которым специалист делает заключение о наличии или отсутствии какой-либо патологии.
КТ с контрастированием требует предварительного введения лекарственного средства. При поступлении препарата в кровь пациент может ощутить незначительный жар или холод, как бы растекающийся по ходу вены. Это нормальная реакция организма. После укола, в месте введения иглы, может возникнуть зуд и покраснение, которые проходят через некоторое время самостоятельно.
В режиме сканирования томограф издает специфические звуки: щелчки, гул, потрескивание. Для тех, кому эти шумы приносят психологический дискомфорт, медсестра выдает наушники или беруши. Для детей это условие является обязательным.
Во время процедуры больному необходимо надеть специальную форму, предложенную медсестрой. Эта одежда является нейтральной к телу, не имеет грубых швов, раздражающих кожу, и не вызывает каких-либо неудобств. Или больной может воспользоваться собственными вещами, желательно из хлопчатобумажной ткани.
Современные томографы имеют встроенную систему обратной связи с медперсоналом. Поэтому при ухудшении самочувствия или возникновении паники больной всегда может сообщить об этом работникам диагностического кабинета.
Важно! Если накануне была проведена биопсия или другое исследование с применением контраста, об этом необходимо предупредить врача. Результаты КТ органов малого таза
Результаты КТ органов малого таза
После обследования, длительность которого составляет 15-30 минут, пациенту на руки выдается заключение, или оно может быть передано непосредственно доктору, направившему больного на диагностику.
Побочные эффекты после КТ
Каких-либо осложнений после КТ без контрастирования не наблюдается. Только на введение окрашивающего препарата может возникнуть аллергическая реакция. Но так как до процедуры врачом проводится тщательный осмотр и опрос больного, то подобные риски исключаются еще на этапе подготовки.
При появлении симптомов аллергии (крапивница, зуд, покраснение, кожные высыпания, отеки и др.) следует немедленно сообщить врачу, чтобы тот принял соответствующие меры по их устранению.


































