Показания к проведению выскабливания матки
Показаниями к проведению выскабливания матки являются:
- межменструальные (возникающие вне периода менструации) маточные кровотечения;
- маточные кровотечения в периоде постменопаузы (период после последней менструации);
- наличие скудных выделений из половых путей продолжительное время;
- подозрение на гиперплазию эндометрия;
- подозрение на рак эндометрия;
- подозрение на эндометриоз;
- подозрение на наличие остатков плодного яйца в матке при неполном аборте;
- подозрение на полипы эндометрия и шейки матки;
- подозрение на развитие воспалительного процесса в эндометрии;
- прерывание беременности.
например, гистероскопияОсновными противопоказаниями к проведению выскабливания матки являются:
- активный воспалительный процесс в половых органах;
- тяжелые соматические заболевания (заболевания внутренних органов);
- третья и четвертая степени чистоты влагалища.
Противопоказания

Их необходимо обязательно учитывать, так как игнорирование предупреждения может повлечь за собой развитие осложнений и появление других неприятных симптомов имеющейся болезни.
Итак, проведение исследования противопоказано в таких случаях:
- тяжелое и болезненное состояние пациента;
- наличие химического ожога ( который был получен после контакта с химикатами);
- инфекционные заболевания, находящиеся в острой стадии;
- аппендицит;
- панкреатит;
- кишечная непроходимость;
- врожденные патологии пищевода;
- инфаркт миокарда;
- сбои в работе сердца;
- инсульт;
- черепно-мозговые травмы;
- некоторые заболевания неврологического типа;
- отек легких;
- хроническая сердечная недостаточность;
- некоторые заболевания позвоночника.
Необходимо учитывать индивидуальные особенности состояния пациента на момент проведения процедуры. Если риск в данном случае превышает пользу, то от проведения процедуры лучше отказаться и найти другой альтернативный метод исследований.
ФГДС у пациентов после хирургических резекций
У пациентов с измененной анатомией верхних отделов желудочно-кишечного тракта в результате хирургического вмешательства, если нет особых показаний, обследование должно быть завершено введением эндоскопа на глубину не менее нескольких сантиметров в (каждую) соединенную петлю кишечника.
Перед обследованием необходимо ознакомиться с объемом проведенной операции. Для процедур, отличных от простой гастрэктомии по Бильрот I и Бильрот II, обследование иногда технически сложно из-за перегиба петель кишечника и расшатывания эндоскопа в желудке. Возможно, понадобится детский гастроскоп или даже энтероскоп
Важно избегать чрезмерного нагнетания воздуха, чтобы предотвратить перфорацию из-за избыточного давления
Процедура эзофагоскопии и нормальные результаты
Благодаря простому трубчатому строению пищевод обычно легко обследуется эндоскопом. С расширением головы и шеи пациента эндоскоп следует за дорзальным аспектом эндотрахеальной трубки во рту, пока верхний сфинктер пищевода не достиг дорсально гортани.
Вход в шейный отдел пищевода близок, но он обеспечивает низкую устойчивость к минимальному давлению кончика эндоскопа. Если какое-либо сопротивление этому маневру ощущается, эндоскоп должен быть оттянут назад и перенаправлен в центральное и дорзальное положение.
Перед тем, как продвинуться в пищеводе воздух накачивается до тех пор, пока просвет не будет четко визуализирован. Шейный пищевод имеет гибкие продольные слизистые складки, которые исчезают после воздушной инсуффляции.
Нормальная слизистая оболочка пищевода собаки бледно-розовая или сероватая, поверхность гладкая и блестящая. Паттерны с пигментированной слизистой оболочкой можно наблюдать у пигментированных пород собак, таких как чау-чау, шар-пей и т. д. Некоторые из передофагальных структур оставляют отпечаток на вялой стенке пищевода. Очертания трахеи можно наблюдать, делая изогнутое впечатление против вентральной стенки шейного пищевода.
В средней трети, когда пищевод приближается к основанию сердца, аортальная дужка видна пульсирующей к стенке органа. Продвигая кончик эндоскопа каудально, ясно видно отпечаток левого главного бронха. Иногда видна отпечаток и пульсация левой подключичной артерии (проксимальной к и с той же стороны от аортальной арки), левое предсердие (только дистально к левому бронху) и вены азигоса (в дистальной трети пищевода).
Медленно перемещая эндоскоп вдоль пищевода, легкодоступен гастроэзофагеальный сфинктер. На гастроэзофагеальном переходе цвет слизистой оболочки резко изменяется от бледно-розового до красного относительно слизистой оболочки желудка. Ориентир между двумя различными эпителиями (пищеводное покрытие и желудочный кубический эпителий) обычно характеризуется нерегулярным краем, иногда выступающим на несколько миллиметров в просвет пищевода. Различные аспекты этой области могут наблюдаться у обычного пациента, и они не должны рассматриваться как патологические. Нижний эзофагальный сфинктер может появляться в виде слизистой оболочки розетки, но различные проявления могут быть нормальными. Нормальный нижний сфинктер пищевода обычно закрыт, хотя эта функция во многом связана с используемым анестезирующим протоколом. Минимальное или полное сопротивление обычно встречается при продвижении эндоскопа через сфинктер, но иногда левое отклонение брюшного тракта пищевода требует небольшого отклонения кончика эндоскопа для завершения этого маневра. Обследование нижнего пищеводного сфинктера завершается только после визуализации его желудочной стороны путем эндоскопической ретровирации («J» маневр).
Пищевод кошки отличается от пищевода собаки наличием хорошо заметных подслизистых сосудов и циркулярных колец, образованные круговыми складками слизистой оболочки, что дает типичный образ дистального тракта. Обычно трудно получить слизистую оболочку пищевода у собак и кошек. Получение образца слизистой оболочки может потребоваться при наличии массового поражения или при подозрении на эзофагит. В то время как пролиферативные поражения легко биоптируются с помощью традиционных биопсийных щипцов, слизистая оболочка пищевода является жесткой и обычно не может быть разрезана этими щипцами. Тубулярная анатомия пищевода осложняет процедуру. Действительной альтернативой являются щипцы с центральным шипом, прикрепляющимся к слизистой оболочке пищевода или капсулой для биопсии всасывания. Цитологический образец, полученный чисткой, может быть полезен в случае неоплазии пищевода.
Противопоказания
Гастроскопия является достаточно безопасным и несложным методом обследования, но, не смотря на это, к ней существуют определенные противопоказания.
К абсолютным противопоказаниям относят:
- шок;
- тяжелая одышка со сниженными показателями кислорода крови;
- инфаркт миокарда в острой стадии;
- инсульт;
- аневризму аорты ;
- коматозное состояние (кроме ситуаций, когда пациент интубирован);
- судороги;
- перфорации пищевода, желудка.
К относительным противопоказаниям можно отнести достаточно обширную группу болезней и состояний – выраженные сердечная и легочная недостаточности, нарушение свертываемости крови (коагулопатии), состояние после перенесенного менее чем полгода назад инфаркта или инсульта, серьезные болезни нервной системы,состояния, когда пациент не может самостоятельно выполнять команды врача (например тяжелое ожирение , общее истощение), увеличение щитовидной железы, спазм и рубцовое сужение пищевода, выраженная деформация позвоночника,
При наличии у больного острых процессов ротоглотки, насморка, увеличеных загрудинных и шейных лимфоузлах, больших дивертикулах пищевода врач-эндоскопист должен быть поставлен в известность
Какое оборудование используется
Для проведения эзофагоскопии пользуются специальным эзофагоскопом, который представляет собой прибор, оснащенный оптической системой. Она выводит на экран монитора изображение исследуемого органа с последующей записью на носителях всего процесса диагностики. Прибор позволяет осмотреть и оценить весь пищевод от его начала до места вхождения в желудок.
Если необходимо провести дополнительно диагностику желудка, проводится эзофагофиброскопия. В этом случае также используется эндоскопическое оборудование. Отличие эзофагоскопии и гастроскопии состоит в том, что для диагностики используется более длинный зонд.
Такое оборудование, оснащенное оптической системой, позволяет обследовать всю систему пищеварения, то есть пищевод, желудок, 12-перстную кишку, сделав эзофагогастродуоденоскопию (ФГДС).
В набор для проведения эзофагоскопии входит следующий инструментарий:
- эзофагоскоп жесткий – применяется для диагностики в условиях стационара для пациентов, обследуемых под общей анестезией;
- эзофагоскоп мягкий – представлен трансназальным и трансоральным приборами, позволяющими проводить обследование под местным обезболиванием;
- трубки различного диаметра и длины;
- электроотсос;
- промывные и дезинфицирующие средства;
- щипцы и зажимы;
- ножницы, пинцеты;
- стерильный материал.
В эндоскопическом кабинете предусмотрено наличие набора для трахеотомии и препаратов для оказания реанимационных действий.
Плюсы и минусы
С помощью исследования врач может рассмотреть разные отделы гортани, даже те зоны, которые невозможно рассмотреть с использованием родственных процедур.
Фиксация высококачественных изображений, делает возможным обратиться к ним еще раз, если есть на то необходимость.
Благодаря фото- и видеосъемке врач получает возможность проведения мониторинга процесса или оценить оптимальность назначенного лечения.
Недостаток метода – плохая резкость и четкость изображения, не дающие возможность различить слишком мелкие дефекты, трещины, повреждения или ранние стадии заболеваний.
Что это такое
Для начала нужно выяснить, что это такое эзофагогастроскопия.
Это самый распространенный и эффективный способ обследования полости пищевода. Этим методом пользуются при оказании срочной помощи, для осмотра слизистых на предмет повреждений и новообразований С помощью гастроскопа при необходимости можно провести биопсию необходимого участка органа.
При варикозном расширении выполняется анализ вен, сосудистого рисунка и слизистой. Также определяется перистальтика, диаметр просвета пишевода.
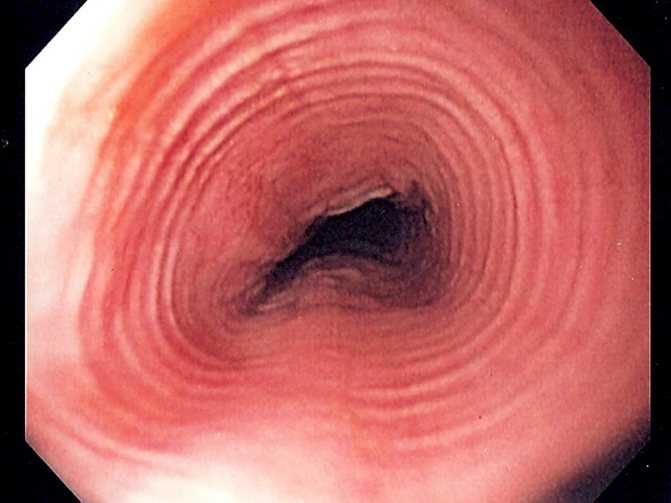
На основе полученных данных назначается и назначается соответствующее лечение.
Осложнения эзофагоскопии
В большинстве случаев диагностика проходит без осложнений, вызывая лишь незначительный дискомфорт при проглатывании зонда, который провоцирует рвотный рефлекс. Но иногда, в процессе проведения процедуры, может возникнуть ряд следующих осложнений:
- нарушение целостности пищеводной стенки;
- кровотечение, которое может возникнуть из расширенных вен пищевода при язвенном поражении слизистой оболочки органа или при опухолевых процессах;
- нарушение сердечного ритма;
- нарушение дыхания;
- аллергические реакции организма на введение анестетических препаратов, иногда до развития анафилактического шока.
Такие осложнения возникают редко, так как пациенты проходят обследование до проведения диагностики, а также лечение сопутствующих заболеваний.
По отзывам пациентов, процедура переносится хорошо. Неприятные ощущения в горле, вследствие введения эзофагоскопа, купируются в течение 1-2 дней.
Провести эзофагоскопию в Москве можно в условиях частных клиник или муниципальных образований. Стоимость диагностики будет зависеть от оснащения лечебного учреждения, квалификации врачей, места проведения процедуры, то есть в домашних условиях или в стационаре.
В среднем, цена услуги колеблется в пределах 2000 рублей. В регионах стоимость процедуры будет ниже и составляет от 600 до 1200 рублей.
Лечебные манипуляции во время колоноскопии
Во время эндоскопического исследования толстой кишки врач может выполнить некоторые лечебные манипуляции:
- Удалить полип.
- Остановить кишечное кровотечение, например, с помощью электрокоагуляции или клипирования.
- Устранить стеноз (сужение просвета кишечника), вызванный злокачественной опухолью или другими причинами. В суженный участок вводят специальный баллон и раздувают его, чтобы расширить просвет, а затем устанавливают стент — трубочку с сетчатой стенкой из металла или пластика (эта процедура называется стентированием).
За время работы отделения эндоскопии в «Евроонко» было выполнено более ста эндоскопических стентирований толстой кишки под руководством врача-эндоскописта, доктора медицинских наук Михаила Сергеевича Бурдюкова. Эта малоинвазивная процедура помогает восстановить проходимость кишечника при неоперабельном раке.
Нередко колоноскопию изначально проводят как диагностическую процедуру и при обнаружении патологических изменений она переходит в лечебную.
Что нужно знать о подготовке
Для чего пациент должен приходить в стационар для исследования голодным? Для этого существует две причины:
- Прежде всего, исследование на голодный желудок проводится с той целью, чтобы снизить развитие рвотных рефлексов. Если во время процедуры начнется рвота, то человек может захлебнуться.
- Процедура проводится также натощак для того, чтобы иметь возможность детального исследования стенок пищевода. Наличие пищи будет препятствовать проведению визуального осмотра.
Кроме того, что человек должен идти на эзофагоскопию голодным, ему также заранее необходимо сдать соответствующие анализы. На основании сданных анализов врач принимает решение о возможности прохождения процедуры. Пациенту следует пройти следующие этапы подготовки:
- Сделать рентген всех органов.
- Исследовать состояние сердечно-сосудистой системы.
- Сдать кровь и мочу на анализы (общий анализ мочи и крови, кровь на свертываемость и определение группы и резуса).
С утра в день исследования запрещается чистить зубы и полоскать рот различными растворами. В кабинете эзофагоскопии пациенту необходимо снять с себя такие предметы:
- очки;
- протезы;
- линзы;
- цепочку и прочие украшения.
С собой также необходимо в день исследования взять сменную одежду, простынку, полотенце, воду. Как только пациент будет готов, врач приступает к проведению исследовательских манипуляций. Продолжительность исследования длится от 2 до 20 минут, что зависит от причин потребности проведения обследования.
Показания к проведению ФГДС
Сделать ФГДС в плановом порядке (платно) можно и по собственному желанию, чтобы убедиться в отсутствии патологии пищевода, желудка, 12-перстной кишки. Но в большинстве случаев исследование назначает лечащий врач при наличии показаний:
- абдоминальные боли неизвестного происхождения;
- изнуряющая изжога (симптом существует длительное время);
- подозрение на наличие инородных предметов в желудке (проглоченные пуговицы, бусины, монеты и т.п.);
- дискомфорт в пищеводе (боли, ощущение инородного тела);
- беспричинная тошнота;
- снижение или потеря аппетита;
- периодически возникающая рвота;
- внезапное резкое снижение веса;
- анемия неустановленного генеза;
- срыгивание после приема пищи;
- дисфагия (расстройства глотания);
- болезни печени, желчевыводящих путей, поджелудочной железы;
- отягощенная наследственность (рак или язва желудка/12-перстной кишки в роду);
- хронический гастрит, язвенная болезнь желудка или 12-перстной кишки (ежегодно в плановом порядке);
- оценка эффективности проведенного лечения по поводу гастрита, язвенной болезни, ряда других заболеваний;
- полипэктомия (удаление полипов) желудка (после операции в течение года ФГДС выполняется раз в 3 месяца);
- подготовка к травмирующим и полостным операциям (резекция желудка, холецистэктомия);
- определение локализации опухоли в верхних отделах ЖКТ (после выявления новообразования);
- перед операцией удаления полипа желудка;
- уточнение диагноза при стенокардии, аллергических реакциях, неврозах;
- неприятный запах изо рта (при отсутствии проблем с зубами, деснами, слизистой ротовой полости);
- биопсия (забор образца ткани из верхних отделов ЖКТ) по показаниям, при подозрении на онкологическое заболевание.
Также ФГДС выполняется для проведения лечебных манипуляций: удаление инородного предмета из желудка, небольших доброкачественных опухолей/полипов, прижигание, перевязка или клипирование сосудов с гемостатической целью (остановить внутреннее кровотечение при открывшейся язве желудка).
Кто проводит эзофагоскопию?
Больной, страдающий патологиями органов пищеварения, прежде всего идет на прием к терапевту. После первичного осмотра, опроса и изучения результатов лабораторных анализов крови и мочи врач рекомендует пациенту обратиться к гастроэнтерологу. Если этот специалист заподозрит заболевание пищевода, то он направляет человека на диагностическую эзофагоскопию — ее результаты подтвердят или опровергнут наличие предполагаемой патологии. Эзофагоскопия с лечебной целью выполняется при уже диагностированном заболевании. Назначается она тем же врачом – гастроэнтерологом.
В случае травмы пищевода или попадания в него инородного тела пострадавший должен вызвать «Скорую помощь». Прибывшие медики попытаются решить проблему на месте. В случае неудачи пациент будет доставлен в гастроэнтерологическое отделение ближайшей государственной больницы для проведения экстренной эзофагоскопии.
Медицинский специалист, непосредственно выполняющий эту процедуру, называется эзофагоскопистом.
Показания
Гастроскопия (ЭГДС) выполняется как с диагностическими, так и с лечебными целями. Исследование проводится для выявления и подтверждения целого ряда заболеваний пищевода, желудка, двенадцатиперстной кишки и некоторых общесоматических патологий. В частности, речь идет о воспалительных процессах (эзофагиты, гастриты, бульбиты и др.) токсического, инфекционного и другого генеза. Эзофагогастродуоденоскопия – один из основных методов диагностики язвенной болезни желудка и двенадцатиперстной кишки. При таком диагнозе процедура назначается также с лечебной целью, эндоскопия желудка используется для введения различных препаратов, способствующих заживлению язвы.
Еще одним показанием для ЭГДС являются опухолевые образования пищевода, желудка и двенадцатиперстной кишки. Это могут быть доброкачественные процессы (полипы) и злокачественные неоплазии. Именно на заключении биопсии, проведенной в ходе исследования, базируется дальнейшая тактика ведения больного. Эзофагогастродуоденоскопия позволяет визуализировать специфические изменения слизистой оболочки двенадцатиперстной кишки и выполнить забор материала для гистологического исследования при болезни Уиппла, болезни Крона и некоторых других патологиях. ЭГДС дает возможность достоверно подтвердить наличие пищеводного или желудочно-кишечного кровотечения. Во время процедуры применяются механические и химические способы остановки кровотечения, осуществляется введение гемостатиков.
Кровавая рвота и мелена наблюдаются при множестве нозологий, поэтому эзофагогастродуоденоскопия проводится с целью дифференциальной диагностики заболеваний пищевода, желудка и других отделов ЖКТ, способных спровоцировать кровотечение. Кроме того, ЭГДС в отдельных случаях используется для выявления причины кишечной непроходимости (дуоденальная обструкция различной природы). Исследование широко применяется для хирургического удаления полипов, предраковых образований, бужирования при наличии стенозов, удаления инородных тел и т. д. Также эзофагогастродуоденоскопия назначается в ходе подготовки больных к оперативному лечению целого ряда заболеваний.
Плюсы и минусы
В отличие от других исследований, эзофагоскопия позволяет во время диагностики провести соответствующую терапию, а именно — удалить инородное тело и остановить кровотечение, а также взять биопсийный материал для гистологического исследования.
Эзофагоскопия по сравнению с подобными диагностическими процедурами относится к самой информативной и безопасной, и с каждым днем набирает популярность. На сегодняшний день данную процедуру проводят в условиях поликлиник и амбулаторий.
Как и все эндоскопические исследования, эзофагоскопия имеет ряд противопоказаний. Не рекомендовано исследование в острый период (первая неделя) после химического ожога; при острых заболеваниях инфекционного характера; при острых процессах в пищеварительной системе и кишечной непроходимости; тяжелых сердечных и сосудистых патологиях; психиатрических заболеваниях; черепно-мозговых травмах.
Процесс проведения диагностики может быть затруднен у пациентов с искривленным позвоночником и лишним весом.
После проведения эзофагоскопии не исключено развитие осложнений. Из угрожающих осложнений в редких случаях возможно прободение стенки пищевода, кровотечение в результате травматизации из варикозно-расширенных вен пищевода, или из новообразований пищевода. Возможно развитие анафилактоидной реакции на анестетик, которым обрабатывают ротоглотку перед введением эндоскопа.
Особенности процедуры
Разница с эзофагогастродуоденоскопией и фиброэзофагоскопией у эзофагоскопии заключается в том, что в первом случае осматривают пищевод, желудок и 12-перстную кишку сразу, во втором – только полость желудка.
Перед началом процедуры по обследованию или лечению пищевода вводится местный наркоз – Лидокаин или Ксилокаин. Цель местной анестезии – уменьшить неприятные ощущения больного во время введения зонда в пищевод, снизить чувствительность нёба и других органов, которые реагируют на прикосновение трубки рвотными позывами и кашлем.
- психическое заболевание пациента;
- крупный инородный предмет в трубке;
- кровотечение, ранение;
- сильный спазм или воспаление;
- глухонемота;
- проблемы с сердцем и сосудами.
Время процедуры обычно составляет от 2 до 20 минут. Проводят эзофагоскопию пищевода в положении пациента лежа на левом боку или сидя в специальном кресле. В сидячем положении ассистент должен придерживать голову и плечи пациента, помогая врачу во время манипуляций с зондом.
От мастерства и опытности врача зависит, насколько успешно, без лишних проблем и повреждений будет введен зонд. При отклонении от правильного введения трубки поправляют ее направление, наклоняя туловище пациента немного вперед. По мере ее продвижения проводится тщательный осмотр состояния стенок органа, его слизистой
. При диагностическом осмотре используют гибкий зонд, при лечебном – жесткий.
В зависимости от возраста пациента подбирается диаметр вводимых трубок. Картина складчатости стенок, их выраженности, состояние вен также разнится в зависимости от возраста
.Нормальная здоровая оболочка пищевода имеет розовый цвет без покраснений .Количество складок ближе к желудку становится больше . При наличии патологии меняется структура поверхности, ее цвет.Могут наблюдаться эрозии, язвы, рубцы, кровоточивость . Состояние пищевода при осмотре описывается в специальном протоколе.Измеряется перистальтика и диаметр пищевода . На основании протокола назначается дальнейшее лечение.
По окончании осмотра эзофагоскоп аккуратно вынимается
Манипуляцию проводят с большой осторожностью, внимательно из-за наличия вокруг пищевода других жизненно-важных органов человека
Лечебная эзофагоскопия делится на ургентную и плановую. Ургентная обычно бывает срочной и связана с неотложной помощью, например, при попадании в полость пищевода инородного тела, проглатывании ребенком частей игрушек, пищевом завале. Плановая может проводиться после обследования с целью установки бужа, удаления новообразований, остановки кровотечения.
Кому проводят эзофагоскопию
Эндоскопическое исследование пищевода применяют для диагностики и лечения. Обследование могут назначить плановое или же экстренное (по неотложным показаниям). Срочную манипуляцию проводят при подозрении на наличие инородного тела, кровотечение из пищевода. В остальных случаях диагностика плановая.
Эзофагоскопия и диагностика
Эндоскопическое исследование пищевода назначают, когда пациент обращается за медицинской помощью с характерными жалобами. Симптомы различных патологий пищевода сходны. Обычно это:
- дисфагия;
- отрыжка;
- изжога;
- срыгивание;
- боль в области мечевидного отростка, рукоятки грудины.
Иногда исследование необходимо для дифференциальной диагностики с патологиями соседних органов. Например, эзофагоскопию назначают при длительном, упорном кашле невыясненной этиологии.
Эзофагоскопия позволяет диагностировать:
- рефлюкс-эзофагит;
- гастроэзофагеальную рефлюксную болезнь (ГЭРБ);
- пептические язвы пищевода;
- пищевод Барретта;
- дивертикулит пищевода;
- опухоли.
При этом оценивают степень поражения слизистой оболочки. С помощью ультрасонографии уточняют состояние региональных лимфоузлов, определяют характер поражения пищевода.
По показаниям при эзофагоскопии проводят биопсию. При этом берут с подозрительного участка слизистой оболочки материал, который в дальнейшем направляют на цитологическое, гистологическое исследование.
Иногда эзофагоскопию дополняют функциональной диагностикой. Назначают:
- эзофагоманометрию;
- баллонный метод;
- внутрипищеводную рН-метрию;
- интрапищеводную реографию и др.
Повторную эзофагоскопию проводят после терапевтического курса – для оценки эффективности лечения.
Эзофагоскопия и лечение
Технические возможности эзофагоскопии позволяют осуществлять различные терапевтические манипуляции. С помощью эндоскопа делают:
- фармакологическую трансэзофагеальную блокаду блуждающих нервов;
- бужирование и дилатацию при стриктурах пищевода;
- непосредственное введение лидазы в рубцовую ткань (при ожогах);
- введение специальной трубки для питания при стенозах;
- склерозирование расширенных вен пищевода (обкалывают ложе сосуда или непосредственно в вену вводят фармпрепараты);
- электрокоагуляцию кровотечения;
- извлечение инородных тел;
- полипэктомию;
- вскрытие абсцессов;
- паллиативное лазерное лечение злокачественных опухолей и др.
Спектр применения эзофагоскопии широк. Только для проведения этой процедуры есть ряд ограничений.
Противопоказания к эзофагоскопии
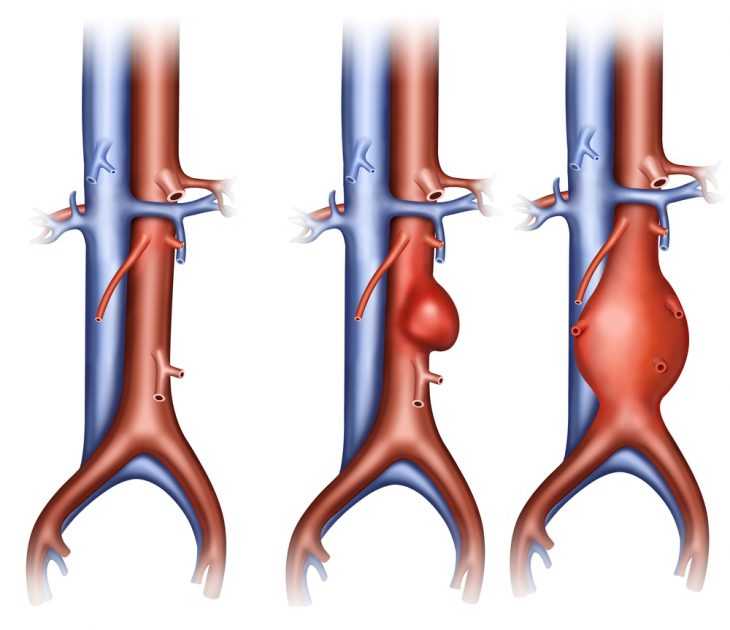 Крупная аневризма аорты – абсолютное противопоказание к проведению эзофагоскопии
Крупная аневризма аорты – абсолютное противопоказание к проведению эзофагоскопии
Ограничения в применении эзофагоскопа бывают абсолютные и относительные. Категорически не рекомендуют проводить манипуляцию пациентам:
- с флегмонозным эзофагитом;
- химическими ожогами пищевода;
- аневризмой аорты крупных размеров;
- острым инфарктом миокарда, инсультом.
При некоторых патологиях эзофагоскопию назначают в крайних случаях. К относительным противопоказаниям относятся:
- выраженные деформации позвоночника;
- большой зоб;
- гемофилия;
- варикозное расширение вен пищевода;
- психические заболевания;
- сердечно-сосудистая или дыхательная недостаточность.
Список противопоказаний постоянно уменьшается. Например, многие специалисты наоборот рекомендуют эзофагоскопию пациентам с варикозно расширенными венами при острых пищеводно-желудочных кровотечениях. Главное – правильно проводить процедуру.
Осложнения
В целом, эзофагоскопия – безопасная процедура, не представляющая сложности для опытного врача. Осложнения при ней бывают исключительно редко. К их числу относятся:
- Внезапное удушье (асфиксия). Оно может наступить вследствие запрокидывания головы пациента, при котором пищевод и трахея распластываются на позвонках. Особенно внимательным и осторожным должен быть врач при проведении эзофагоскопии у маленького ребенка.
- Разрыв не распознанной перед введением зонда аневризмы аорты, сопровождающийся смертельно опасным кровотечением. Поэтому все пациенты должны тщательно обследоваться заранее.
- Разрыв пищевода при неправильном или насильственном введении жесткого эзофагоскопа. Последствия этого – гнойный периэзофагит, медиастинит или эмфизема шеи. Спасти больного от смерти в этих случаях смогут только антибиотики и своевременное хирургическое вмешательство.


































