Особенности пункции при разных видах выпота
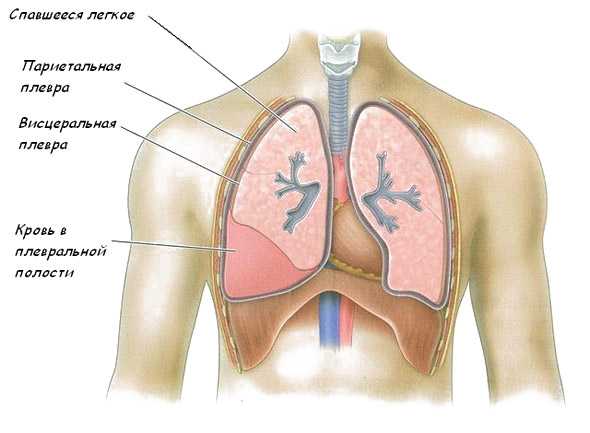
кровь в плевральной полости при гемотораксе
Пункция плевральной полости при гемотораксе, то есть скоплении крови, имеет некоторые особенности, хотя и проводится по описанному выше алгоритму. Так, для определения, остановилось кровотечение или нет, показан тест Ревилуа-Грегуара: образование сгустков в полученной кровянистой жидкости говорит о продолжающемся кровотечении
Это важно для определения дальнейшей тактики лечения.
Жидкая кровь без свертков характеризует остановившееся кровотечение либо кровоизлияние, которое произошло давно. В плевральной полости кровь быстро лишается белка фибрина, который нужен для тромбообразования, чем и объясняется это явление.
Пункция при пневмотораксе проводится при лежачем положении пациента, на здоровой стороне тела с приподнятой и отведенной за голову рукой, но можно его и усадить. Место прокола выбирают в верхней части грудной клетки — во втором межреберном промежутке по средней ключичной линии при сидячем положении и в 5-6 межреберье по средней подмышечной, когда пациент лежит. Плевральная пункция для извлечения воздуха не требует обезболивания.
При гидротораксе пункция проводится так же, как и в случае с любой другой жидкостью, но медленное накопление относительно небольшого количества транссудата не является поводом к процедуре. К примеру, пациенты с застойной сердечной недостаточностью, у которых отмечено нарастание со временем количества плеврального выпота, могут обойтись без пункции грудной стенки. Такой гидроторакс не представляет непосредственной угрозы жизни.
Диагностика плеврального выпота
Для обнаружения плевральной жидкости и определения причины назначают исследования.
Первое исследование для подтверждения наличия плевральной жидкости – рентгенография органов грудной клетки. Она выполняется в вертикальном положении пациента, в боковой проекции. В таком случае 75 мл жидкости локализуется в заднем реберно-диафрагмальном углу. Большие плевральные выпоты видны как затемнения части грудной клетки. Выпоты свыше 4 л вызвают полное затемнение или смещение средостения.
Осумкованные (локализованные) выпоты – накопление жидкости в пределах междолевой щели или между плевральными спайками. Если природа затемнения неясна, нужно выполнить рентгенографию органов грудной клетки в боковой проекции, в положении лежа, ультразвуковое исследование органов грудной клетки или КТ. Данные исследования чувствительнее рентгенографии в вертикальном положении больного, они способны обнатужить менее 10 мл жидкости. Осумкованная жидкость, может быть принята за ложную опухоль. Данное образование способно менять размеры и форму при изменении количества выпота и положения пациента.
Пункция плевральной полости обязательна почти всем пациентам, у которых объем плеврального выпота впервые возник, имеет неясную этиологию и составляет более 10 мм в толщину при ультразвуковом исследовании или на боковом рентгеновском снимке в положении лежа.
После этой процедуры рентгенография грудной клетки не должна повторяться кроме тех случаев, когда у пациента симптомы, позволяющие заподозрить пневмоторакс или попадание воздуха в плевральную полость.
При хронических плевральных випотах без клинических проявлений пункция плевральной полости с последующим исследованием плеврального выпота требуется не всегда.
Если слепой плевроцентез оказался неудачен, для определения локализации плевральной жидкости перед пункцией полена ультрасонография.
Плевральную жидкость исследуют, чтобы диагностировать причины плеврального выпота. Начало исследования – визуальный осмотр, позволяющий дифференцировать хилезный (хилоподобный) и геморрагический от других выпотов. Возможно идентифицировать гнойные выпоты, говорящие об эмпиеме плевры, и вязкую жидкость, которая характерна для некоторых мезотелиом. Необходимо выполнить исследования:
- на общее содержание лактатдегидрогеназы;
- белка;
- на подсчет общего количества клеток и их состава;
- на микроскопию после окрашивания по Граму и посева на аэробные и анаэробные питательные среды.
Прочие исследования (цитологическое, концентрация глюкозы, амилазы, маркеров туберкулеза в жидкости (интерферона гамма или аденозиновой дезаминазы), микроскопии и микобактерий) используются в соответствующих клинических ситуациях.
Дифференцирование транссудатов от экссудатов позволяет исследование химического состава жидкости. Но ни один из критериев не универсален.
Последующее наблюдение
Необходимо наблюдать за пациентом после проведения процедуры. В качестве мониторинга могут быть использованы:
- Рентгенография;
- Анальгезия с применением нестероидных противовоспалительных препаратов;
- Информация, поступающая от пациента при проявлении болевого синдрома, затрудненного дыхания.
В целях исключения пневмоторакса после проведения процедуры выполняют рентгеновский снимок.
Кроме того, проводят рентгенографию грудной клетки, если:
- Пациенту проводится искусственная вентиляция легких;
- Выполнена аспирация воздуха;
- Выполнено несколько проколов;
- Проявляются признаки пневмоторакса.
Клиника интегративной онкологии Onco.Rehab является одним из лидеров в своем направлении. Мы заинтересованы в Вашем здоровье.
Цели проведения
Торакоцентез проводят в целях диагностических и лечебных.
В первом случае определяется причина скопления жидкости, во втором –ее эвакуируют.
Говоря об онкологии, подчеркнем, что процедуру используют для устранения последствий развития онкологических очагов в плевре, средостении и бронхах.
Как уже было отмечено, значительное количество скопившейся жидкости затрудняет дыхание, ухудшает общее самочувствие человека. Процедура позволяет безопасно откачивать в сутки до полутора литров жидкости. Это помогает восстановить нормальное дыхание, повысить качество и продолжительность жизни пациента.
Техника проведения плевральной пункции
Манипуляция инвазивная, сопряженная с проникновением во внутреннюю среду организма, поэтому выполняется в асептических условиях: специальное помещение, медперсонал в резиновых перчатках, масках, использование стерильных инструментов.
По жизненным показаниям (напряженный пневмоторакс) пункцию делают врачи скорой помощи на месте. Диагноз ставится по результатам аускультации и перкуссии (выстукивания) грудной клетки.
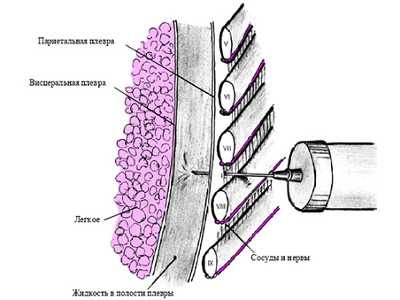
Больного усаживают на стул, голова и туловище наклоняются вперед, а рука на стороне прокола отводится вверх. При такой позе увеличиваются межреберные промежутки. Анатомически сосуды и нервные волокна располагаются по нижнему краю ребер, поэтому, чтобы избежать их травматизации, пунктируют по верхнему краю ребра.
Перед процедурой кожу на месте пункции обеззараживают спиртом и йодом, выполняют инфильтрационную анестезию 0,5% раствором новокаина. При проколе игла сначала преодолевает плотные слои кожи и мышечной ткани, а попадание иглы в плевральную полость ощущается как «провал в пустоту». Чтобы убедиться, что игла находится в плевральной полости, шприцем отсасывают содержимое.
Если в шприце появляются кровь, лимфа или гной – это и есть доказательство правильной пункции. Шприц, которым вводилось обезболивание, вынимают и повторно проводят пунктирование специальной толстой иглой с широким просветом, соединенную со шприцем или электроотсосом резиновой трубкой с краном. Во время отсоединения шприца кран перекрывается, чтобы в отверстие не попадал воздух, иначе это может спровоцировать пневмоторакс.
Для удаления воздуха прокол производится во II–III межреберье спереди по среднеключичной линии, при отсасывании жидкости – в VII–VIII межреберье по задней подмышечной линии. Эвакуацию жидкости проделывают медленно, чтобы избежать смещение органов средостения. За один раз откачивают не более 1500 мл.
При появлении во время пункции в шприце геморрагического отделяемого проводят пробу Рувилуа-Грегуара. Если в течение 10 минут плевральная жидкость сворачивается, значит, кровотечение в плевральную полость продолжается. Жидкая кровь без сгустков свидетельствует об остановившемся кровотечении.
После окончания манипуляции врач извлекает иглу, смазывает место прокола антисептиком, закрывает стерильной салфеткой, которую фиксирует на коже лейкопластырем. Производят тугое бинтование грудной клетки.
Плевральная пункция у детей
В детском возрасте проведение процедуры в лечебных целях показано:
-
- Для аспирации жидкой или газовой составляющей из плевральной полости в целях облегчения дыхания.
- При экссудативном плеврите и ампиеме плевры.
- При опухолевых заболеваний в грудной клетке.
- В случае гемоторакса и пневмоторакса.
В диагностических целях пункция проводится для получения анализа из плевральной полости.
Процедуру проводят непосредственно в манипуляционных кабинетах. Ребенок должен лежать на боку (спине) или сидеть на стуле. Место прокола — 5-6-й межреберный промежуток (уровень сосков) или самая глубокая точка выпота. Вначале осуществляется местное обезболивание раствором новокаина (0,25%). Тонкой иглой делается «лимонная корочка», после чего ее меняют на иглу с большим просветом, которой прокалывается вначале кожа, а затем подкожно-жировая клетчатка и мышцы. Сместив иглу до уровня верхнего края нижележащего ребра, хирург делает прокол грудной стенки и инфильтрирует ткани новокаином. Прокол плевры дает ощущение провала иглы в пустоту.
Плевральная полость обезболивается двумя-тремя миллилитрами новокаина, после чего из нее шприцем отсасывается жидкость на пробу. В случае наличия в ней крови, гноя или воздуха, врач соединяет иглу с переходной трубкой и проводит аспирацию содержимого полости. Из шприца содержимое удаляется в заранее подготовленную емкость, при этом шприц отсоединяют от трубки специальным зажимом. После эвакуации содержимого полость промывается антисептиками. Процедура завершается введением антибиотика, но только после того, как удалось добиться максимального разряжения в плевральной полости («спадения» резиновой трубки).
В случае положительного эффекта при первой пункции манипуляции повторяют до полного выздоровления. При неудачном результате процедуры (густой гной или неудачное место прокола), разовые пункции проводят в других местах вплоть до получения положительного результата.
При отсутствии положительных результатов показано пассивное дренирование по Бюлау, или активное, путем создания разрежения при подсоединении дренажной трубки к водоструйному или электроотсосу. Также в современной медицине все чаще практикуется микродренирование — использование венозного полиэтиленового катетера диаметром 0,8-1,0 мм, вводимого после извлечения иглы. Его преимущества: исключение травмирования органов и возможность проведения повторных промываний плевральной полости с введением антибиотиков.
Чтобы уберечь ребенка от шокового состояния в связи с потерей большого объема жидкости, а также не допустить развития инфекции и образование свища на месте канала, за ним требуется особый уход. По завершении манипуляции больного укладывают на пунктированную сторону и, чтобы облегчить дыхание, придают верхней части тела приподнятое положение. Проводится контроль основных процессов жизнедеятельности, в частности, функция дыхания контролируется вначале через каждые четверть часа, потом каждые полчаса, а затем — через 2-4 часа. Также следят за тем, чтобы не открылось кровотечение.
Шаг за шагом
Пункция плевральной полости — это процедура, которую проводят, соблюдая общий алгоритм или технику. Следует отметить, что при проведении манипуляции существует определённая методика. Она включает в себя:
- Перед самим уколом проводится обезболивание.
- Затем делают саму пункцию по определённой технике.
Рассмотрим пошагово, как проводится данная диагностическая манипуляция.
Шаг 1
В отдельный шприц набирается некоторое количество новокаина. Рекомендуется использовать 0,5%. Изначально следует взять двухграммовый шприц. Заполнить его полностью обезболивающим раствором.
Шаг 3
При введении иглы возникает чувство некого сопротивления. Оно обусловлено фасцией. Затем по мере продвижения и попадания в плевральную полость формируется ощущение лёгкости. Сопротивление пропадает, что говорит о попадании иглы в необходимую часть.
Шаг 4
После этого следует осторожно отводить поршень назад. В этот момент в полость шприца поступает жидкость
Уже на этом этапе врач может оценить, какое содержимое внутри. По внешнему виду ясно, кровь это, гной или хиллез.
Шаг 5
Последний этап самый сложный. Необходимо заменить иглу на более толстую. Для этого вытаскивают шприц и повторно вводят с другой иглой. Вторая – шире по диаметру. К ней через переходник присоединяется отсос или ставится дренаж. Все будет зависеть от причины проведения пункции.
Цели исследования и показания для назначения процедуры
Основная цель пунктирования субарахноидального пространства – получение ликвора (цереброспинальной жидкости) для дальнейшей оценки микробиологических и биохимических показателей. Ликвором называется прозрачная бесцветная жидкость, заполняющая СМЖ-проводящие пути, защищающая мозг от механического воздействия и поддерживающая нормальное внутричерепное давление. Пациентам, страдающим повышенным ВЧД, прокол подпаутинного пространства показан для удаления избытков жидкости и проводится в качестве экстренной медицинской помощи для профилактики инсультов и гидроцефалии, которую также называют водянкой мозга.
Показания для применения
Абсолютными показаниями для проведения пунктирования субарахноидального пространства является наличие клинических симптомов инфекционно-воспалительных заболеваний спинномозговых оболочек, а также различные аутоиммунные и метаболические нарушения центральной нервной системы. Оценка химического состава и реологических свойств вырабатывающейся в эпендимальных клетках жидкости необходима больным с лейкодистрофией – тяжелым наследственным заболеванием, при котором поражается белое вещество мозга (скопление длинных цилиндрических отростков нервных клеток, покрытых миелиновой оболочкой). При некоторых видах нейропатий врач также может предложить проведение поясничной пункции для уточнения этиологической и патогенетической картины поражения ЦНС.
Ликвор
Процедура также может быть показана при наличии следующих состояний и патологий:
- наличие признаков, которые могут указывать на кровоизлияние в подпаутинное пространство (острая головная боль, пульсация в затылочной и височной части головы, судороги, нарушение сознания, многократная рвота и т.д.);
- необходимость введения контрастов для проведения других методов диагностики;
- необходимость экстренного снижения ВЧД;
- злокачественные опухоли позвоночника, спинного, костного мозга и других органов и тканей, исследование ликвора при которых позволит получить более точную картину заболевания и определиться с тактикой дальнейшего ведения онкобольного;
- септическая закупорка сосудов;
- некоторые системные патологии фиброзно-соединительной ткани (болезнь Либмана-Сакса).
Пункция спинного мозга может применяться для эндолюмбального введения лекарств, например, антибиотиков и антисептиков при инфекционных поражениях ЦНС или цитостатиков (противоопухолевых препаратов) для лечения различных новообразований. Таким же способом вводятся анестетики (лидокаин и новокаин) для выполнения местной анестезии.

Показания к проведению пункции
У детей до 2 лет экстренная пункция подпаутинного пространства может применяться при лихорадочном синдроме неуточненного генеза при условии отсутствия эффекта на терапию антибиотиками, глюкокортикоидами и другими препаратами первой линии, применяющимися для лечения различных воспалительных заболеваний.
Причины патологии
Медицинская практика показывает, что причинами образования плевритов в полости плевры довольно часто являются те или иные формы онкологических патологий, чаще – рака легкого.
Нормально функционирующие плевральные листки каждый час выделяют около 100 мл жидкости, способной помочь свободному движению лёгкого при дыхании. Лимфатические сосуды, пронизывающие плевру, всасывают жидкость. Поэтому рентгенография не обнаруживает экссудата в полости плевры у здорового человека.
Если же равновесие между скоростью выделения плевральной жидкости и ее всасывания нарушается, то это приводит к образованию плеврита. Часто они – сигналы распространения первичной онкологии лёгкого на плевральные листки либо, если речь идет о раке других органов, сигналы проникновения в плевру метастазов.
Развитие раковой опухоли способствует циркуляции оторвавшихся атипичных клеток в кровеносном русле, часть из которых прикрепляется к плевральным листкам.
Метастазы в листках плевры провоцируют обструкцию лимфососудов, вследствие чего всасывание жидкости из грудной полости нарушается.
Опухоль сосудов лимфатической системы также вносит дисбаланс в нормальную транспортировку жидкости по лимфатическому руслу. Лимфатические узлы, засоренные атипичными клетками, перестают выполнять функцию насоса. Если опухоль поражает легочную паренхиму, скорее всего, произойдет попадание жидкости в полость груди вследствие повышения гидростатического давления.
Все описанное может проявляться одновременно, возможно и превалирование одного над другим. От этого будет зависеть выбор лечебной тактики.
Конечно же, появление плеврита не всегда обусловлено раковым заболеванием. Он может возникнуть без повреждения листов плевры, например, при доброкачественных опухолях яичников. В подавляющем большинстве случаев специальное лечение не требуется, плеврит проходит сам при удалении яичника, измененного новообразованием.
Интенсивность накопления жидкости может быть разной: от нескольких трех дней до нескольких недель образуется клинически ощутимый литр. Почему клинически ощутимый? Меньший объем скопившейся жидкости, как правило, человека не беспокоит. Когда жидкости примерно литр, происходит уменьшение объёма полости груди. Легким невозможно полностью расправляться, начинает «поджимать» сердце, так как сокращения даются ему сложнее. Впоследствии возникают:
- Недостаточность полноты вдоха;
- Утяжеленное сердцебиение;
- Сухой кашель;
- Отёки ног;
- Одышка.
Противопоказания
Стоит отметить, что абсолютных противопоказаний к плевральной пункции нет. Более того, в случае развития тяжелых состояний, будь то пневмоторакс, гемоторакс, такая процедура облегчает самочувствие и спасает жизнь.
В то же время, врач может от нее отказаться, если:
- у пациента наблюдается неконтролируемый кашель;
- анатомические особенности грудной клетки не позволяют провести пункцию без осложнений;
- в полости обнаружен минимальный объем жидкости;
- состояние отягощается серьезными заболеваниями легких;
- диагностированы геморрагические диатезы, коагулопатия;
- имеет место нестабильное состояние больного – гипоксия, гипоксемия, стенокардия и нарушения сердечного ритма;
- выявлена буллезная эмфизема легких;
- больной не согласен на проведение процедуры.
Плевральный выпот у онкологических больных
Скопление жидкости в плевральной полости при онкологических заболеваниях называется злокачественным плевральным выпотом. Он обусловлен поражением опухолевыми клетками листков плевры и лимфатических узлов. В результате продукция жидкости увеличивается, а ее всасывание нарушается. Экссудативный плеврит у онкологических больных — опасное осложнение, которое существенно ухудшает прогноз. Тем не менее, с ним можно бороться. В международной клинике Медика24 для этого используются наиболее современные методики.
В онкологии чаще всего плевральный выпот встречается при раке легкого, молочной железы, внутригрудных лимфомах. Другая возможная причина — мезотелиома, злокачественная опухоль самой плевры. Также экссудативный плеврит может развиваться при метастатическом раке почек, желудка, яичника и толстой кишки.
Алгоритм проведения торакоцентеза — место плевральной пункции, дренирование
Для указанной процедуры пациент должен принять сидячее положение, сделав упор руками на спинку стула или стол.
В ходе всей процедуры медсестра следит за пульсом и давлением пациента. При появлении серьезных погрешностей она немедленно сообщает об этом доктору.
Алгоритм выполнения плевральной пункции следующий:
- Определение области прокола. На данном этапе врач внимательно изучает данные рентгенологического исследования. При скоплении в плевральной полости воздуха точка прокола будет располагаться между 2 и 3 ребрами вдоль среднеключичной линии. Если же в легких сосредотачивается жидкость, пункционную иглу необходимо внедрять на уровне 7-9 межреберья по задней подмышечной линии. При пребывании пациента в лежачем положении, участок прокалывания будет смещаться.
- Подготовка зоны манипуляции. Область вокруг пункции облаживают стерильными пеленками. Точку прокола обеззараживают два раза спиртом. Второй раз, при отсутствии аллергических реакций, может применяться раствор йода.
- Обезболивание. С этой задачей справляется раствор новокаина. На свободный конец шприца надевают каучуковую трубку, которая укомплектована специальным зажимом для перекрывания воздуха, а сверху фиксируют канюлю для шприца. Введение иглы (диаметр которой от 1 мм и выше) осуществляют по верхней грани нижележащего ребра. Это минимизирует риск задевания нервов и кровеносных сосудов. Анестетик впрыскивают постепенно по мере внедрения, что оказывает нужный эффект на подкожные слои, мышцы, листки плевры.
- Откачивание скопившегося в плевре экссудата, воздуха, крови, гноя. Указанный процесс начинается с момента прокалывания плевры иглой. У пациента данное явление сопровождается резкой болью, а доктор ощущает своеобразное проваливание иглы. Извлекаются жидкость посредством медленного потягивания поршня шприца на себя. Первую порцию помещают в заранее приготовленную лабораторную пробирку. При большом скоплении жидкости применяют электроотсос. В этом случае одноразовую иглу заменяют на более толстую, многоразовую, с дальнейшим подсоединением шланга. При снятии шприца каучуковую трубку зажимают, чтобы предотвратить попадание воздуха в плевру. Виды наборов для плевральной пункции и дренирования — назначение инструментов в наборах для торакоцентеза
- Введение антимикробных препаратов в плевральную полость после полной эвакуации жидкости.
- Изъятие иглы и обработка места прокола. Иглу вытягивают резким движением руки, а участок пункции обрабатывают йодсодержащими препаратами или ватным тампоном, смоченным спиртом. Сверху накладывают медицинский пластырь, либо стерильную клеоловую повязку.
В том случае, если на момент выкачивания жидкости пациент начал сильно кашлять, а в шприц активно поступает кровь, процедуру прерывают.
После вытягивания иглы его кладут на спину и следят за общим состоянием. При потере сознания пациенту дают вдохнуть раствор аммиака.
Псевдохилоторакс и хилоторакс
Истинный хилоидный выпот – результат разрыва грудного протока или его вервей, что приводит к попаданию лимфы в плевральную полость. В 50% пациентов диагностируют злокачественные новообразования (чаще всего лимфомы). Травмы способствуют формированию истинного хилоидного выпота в 25% случаев. В некоторых случаях причина такого состояния – туберкулез, амилоидоз или саркоидоз.
Хилоторакс нужно отличать от псевдохилоторакса (холестеринового плеврита). Он возникает из-за скопления кристаллов холестерина в плевральном выпоте. При этом обнаруживают утолщение и фиброз плевры. Основные причинамы псевдохилоторакса – ревматоидный артрит и туберкулез. Диагностируют хилоторакса и псевдохилоторакса на основании анализа содержания в плевральной жидкости липидов.
В некоторых случаях при эмпиеме присутствует выпот молочного цвета, сходный с хилотораксом. Эти состояния различают с помощью центрифугирования. После него хилезная жидкость сохраняет молочный вид; при эмпиеме плевры образуется прозрачный супернатант, а клеточная масса оседает.
Возможные осложнения
Во процессе такой операции, если врачом будут допущены даже незначительные ошибки, могут произойти некоторые осложнения плевральной пункции, например:
- Тахикардия.
- Смещение средостения.
- Повреждение иглой легкого, печени, диафрагмы, желудка либо селезенки.
- Образование кровотечения в плевре.
- Обморок больного, судороги.
- Воздушная эмболия сосудов мозга.
- Коллапс – сосудистая недостаточность, вызванная резким падением давления.
В случае повреждения легкого пациент начнет кашлять, а при введении препарата во рту образовывается соответствующий привкус. Если начинается кровотечение, то в шприц просачивается кровь. При формировании бронхоплеврального свища больного также начинает мучать кашель.
При развитии эмболии сосудов мозга, о чем будет свидетельствовать утрата зрения, пациент может упасть в обморок, в некоторых случаях проявляются судороги. При проникновении иглы в желудок в шприце появляется его содержание, либо попадает воздух.

Именно по этой причине, пока проводится плевральная пункция — торакоцентез, за пациентом должно быть постоянное наблюдение, чтоб при надобности в срочном порядке перекрыть зажим и закончить пункцию. Больной помещается на стационарное лечение и сутки находится под наблюдением врача.
Пункция плевральной полости считается одним из самых важных способов проведения диагностики, ведь именно с его помощью на ранней стадии выявляются различные серьезные заболевания, что дает возможность вовремя начать необходимое лечение и достичь скорого выздоровления пациента. Если у больного раковые заболевания внутренних органов, то показание к плевральной пункции даст возможность улучшить самочувствие больного.
Подготовка
Несмотря на то, что специально готовиться к плевральной пункции не нужно, врач перед ее проведением дополнительно назначает УЗИ или рентгенографию, в ходе которых исследуются органы грудной клетки. С одной стороны, диагностика позволяет увериться в необходимости проведения манипуляций, а с другой – определить границы жидкости, убедиться в отсутствии облитерации (состояние, при котором листки плевральной полости склеиваются между собой).
Самого пациента перед процедурой просят расслабиться, успокоиться, выровнять дыхание.
Важно
Сильный кашель, боль – показания к приему обезболивающих, противокашлевых препаратов, которые позволят свести к минимуму риск развития осложнений.
Если это плановая операция, больного просят воздержаться от приема пищи в течение 6 – 8 часов до нее.


































