Обследования
Инструментальные методы
Для выявления констриктивного перикардита инструментальные методы диагностики являются основополагающими:
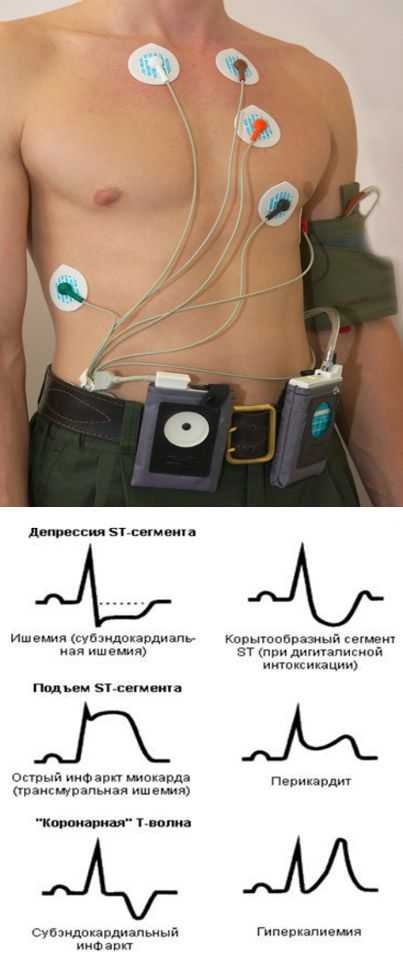
Электрокардиограмма:
Снижение амплитуды зубцов, мерцательная аритмия, (ныне фибрилляция предсердий), блокады, редко инфарктоподобные изменения.
Эхокардиография:
- В двумерном режиме определяются утолщения и отложения кальцификатов в перикарде, непрямые признаки констрикции:
- увеличенные предсердия при нормальных размерах желудочков,
- аномальное движение межжелудочковой перегородки,
- отсутствие увеличения левого желудочка при наполнении его кровью,
- расширение нижней полой вены и печеночных вен.
- При допплеровском сканировании определяется снижение наполнения желудочков и разноскоростные потоки через митральный и трикуспидальный клапаны.
Компьютерная и магнитно-резонансная томография:
Толщина перикарда больше 3 мм, наличие кальцификатов (обнаруживается на КТ).
Анализы
Лабораторные методы диагностики позволяют выявить возможную причину перикардита, который привел к констрикции. Обязательными здесь являются:
Общий анализ крови:
- Вероятен лейкоцитоз (увеличение содержания лейкоцитов), повышенная СОЭ (скорость оседания эритроцитов), появление молодых форм лейкоцитов.
- Кроме того некоторые процентные соотношения форм лейкоцитов говорят о бактериальном, вирусном заболевании, что может сузить список причин заболевания.
Биохимический анализ крови:
- Повышенный СРБ (С-реактивный белок) говорит об активном воспалении,
- Тропонин и КФК-МВ — сердечные ферменты, повышение которых сигнализирует о происходящем процессе внутри миокарда (инфаркт, воспаление),
- Креатинин и мочевина (повышены при почечной недостаточности — уремический перикардит),
- АЛТ, АСТ, билирубин (маркеры заболеваний печени показывают стадию сердечной недостаточности. повышены при далеко зашедших случаях).
- Общий анализ мочи — может судить об инфекции и другой патологии почек (уремический вариант перикардита).
Когда врач понял по осмотру, опросу, результатам анализов, в каком направлении вести диагностический поиск причины болезни, он назначает более специфические методы обследования:
- внутрикожная туберкулиновая проба (проба Манту, диаскинтест);
- посев крови при подозрении на инфекционный эндокардит;
- вирусологические исследования методами ИФА и ПЦР;
- анализ на ВИЧ, гемофильную инфекцию;
- исключение хламидийной и микоплазменной инфекций методами ИФА и ПЦР;
- определение антинуклеарного фактора, ревматоидного фактора, антител к кардиолипинам (при системной красной волчанке, ревматоидном артрите и других);
- титр антистрептолизина-O (при ревматизме);
- определение титров антител к миолемме и актомиозину в сыворотке крови (при подозрении на перимиокардиальный туберкулез);
- определение уровня тиреоидных гормонов (при гипотиреозе).
Особенности проведения ЭхоКГ
Как проводится ЭхоКГ? Эхо, возникающее при работе сердца, может показать, есть ли анатомические дефекты в органе. Часто отклонения возникают при пороках сердечного развития, инфаркте миокарда, кардиомиопатиях разного генеза, ишемической болезни сердца.
Нарушение эхогенности может говорить о наличии тромбоза в сосудах, доброкачественных и злокачественных опухолях сердечной системы, аневризме, инфекционных патологиях, таких как перикардит, эндокардит и миокардит.
Как проводится ЭхоКГ? При обследовании на кожу в области сердца медик наносит особый гель. После чего используется датчик, который проводится по этой области. Показания с датчика передаются на специализированный монитор, который проецирует выявленные изменения в сердце.
При изучении патологии на основании анализа доктор применяет в своей работе специальную приставку, которая подключается к эхо-аппарату. После совершения диагностических процедур специалист по клинической диагностике дает заключение, с которым можно отправиться за консультацией к кардиологу.
Стоит сказать то, что в кардиологической диагностике ЭКГ и ЭхоКГ не назначаются по отдельности, а применяются в комплексе, что в свою очередь позволяет получить более точную и достоверную клиническую картину заболевания.
Этапы проведения эпидуральной анестезии
- Подготовка пациентки (роженицы): психологическая подготовка, предупредить, чтобы в день операции, пациентка ничего не кушала и не пила (при плановой операции), дать выпить успокоительные, выявить на какие препараты у неё аллергия;
- Обследовать пациентку:
- измерение температуры тела, давление, пульс;
- сделать общий анализ крови (эритроциты, гемоглобин, лейкоциты, тромбоциты), группа крови и резус фактор, коагулограмма (фибриноген, протромбин);
- Проведение эпидуральной анестезии:
Подготовка пациентки: пункция периферической вены с введением катетера, подключить к системе для инфузии, поставить манжетку для измерения давления, пульсоксиметр, маску с кислородом;
- Подготовка нужного инструментария: тампоны со спиртом, анестетик (чаще используют Лидокаин), физиологический раствор, специальная игла с проводником для пункции, шприц (на 5 мл), катетер (при необходимости), лейкопластырь;
- правильная позиция пациента: сидя или лёжа на боку с максимальным наклоном головы);
- Определение нужного уровня позвоночного столба, где будет, производится эпидуральная анестезия;
- Обработка (дезинфекция) участка кожи, на уровне которого будет производиться эпидуральная анестезия;
- Пункция эпидурального пространства с введением препарата Лидокаина;
- Контроль гемодинамики (давление, пульс) и дыхательной системы.
С какими осложнениями могут столкнуться хирурги?
Коллапс.
Это острая сосудистая недостаточность, которая характеризуется резким снижением артериального давления и значительным расстройством кровообращения. Коллапс – одно из самых опасных осложнений. Он представляет смертельную угрозу для жизни больного.
Коматозное состояние.
Коматозное состояние, или кома – глубокое нарушение сознания, которое возникает в результате повреждения клеток мозга и нарушения его кровообращения. У больного отсутствуют рефлексы и реакции на воздействие извне.
Сепсис.
Является одним из тяжелейших осложнений. В народе его называют «заражением крови». Причина сепсиса – попадание в рану и кровь гноеродных организмов. При этом вероятность развития сепсиса более высока у больных, чей организм истощен, а иммунитет низок.
Кровотечение.
Любое хирургическое вмешательство может быть осложнено кровотечением. При этом кровотечение может быть не только наружным, но и внутренним. Кровотечение может быть обусловлено как нарушением свертываемости крови, так и соскальзыванием лигатуры с перевязанного сосуда, нарушением целостности повязки и так далее.
Перитонит.
После внутрибрюшных операций возможно такое тяжелое осложнение, как перитонит. Это воспаление брюшины, причиной которого является расхождение швов, наложенных на кишечник или желудок. Если больному не будет оказана немедленная врачебная помощь, он может скончаться.
Легочные осложнения.
Недостаточная вентиляция того или иного участка легких может привести к развитию пневмонии. Этому способствует поверхностное дыхание прооперированного больного, скопление слизи в бронхах вследствие плохого откашливания, застой крови в легких из-за длительного лежания на спине.
Парез кишечника и желудка.
Проявляется задержкой стула, метеоризмом, отрыжкой, икотой и рвотой. Все эти проявления обусловлены слабостью мускулатуры пищеварительного тракта после операции на брюшной полости.
Послеоперационные психозы.
У легковозбудимых людей после хирургического вмешательства могут возникнуть галлюцинации, бред, двигательное возбуждение, отсутствие ориентации в пространстве. Причиной такого поведения может быть интоксикация после наркоза.
Тромбоэмболические осложнения.
Являются наиболее частыми осложнениями после операции. У больного, который недостаточно двигается, развивается тромбоз и воспаление вен, образуются тромбы.
Тромбоэмболические осложнения чаще всего встречаются у людей, имеющих лишний вес, варикоз вен, нарушение свертываемости крови
В группе риска также находятся несколько раз рожавшие женщины и ослабленные люди.
Современная медицина уделяет большое внимание профилактике и предупреждению хирургических осложнений. Это достигается путем санитарно-гигиенических мероприятий в больнице, обеспечению стерильности во время операции и при послеоперационном уходе.
Прогноз
Констриктивный перикардит — очень тяжелое осложнение с довольно неблагоприятным прогнозом, который только ухудшается со временем течения заболевания. Перикардэктомия — единственный метод лечения этой патологии, однако и он не дает полной гарантии на излечение. Исчезновение симптомов наблюдается только у 60% пациентов. А в самых запущенных случаях даже полная перикардэктомия способна лишь ненадолго улучшить состояние больного.
Констриктивный перикардит относится к тем заболеваниям, которые лучше предотвратить
Крайне важно вовремя, на начальной стадии, когда появляются первые признаки (усталость, одышка, отеки на ногах) обратиться к врачу. Только он при личной встрече сможет правильно поставить диагноз и назначить корректное лечение, которое с большой вероятностью предотвратит развитие констрикции
- Гиляревский С.Р. Диагностика и лечение заболеваний перикарда: современные подходы, основанные на доказательной информации и клиническом опыте. Монография, М.:Медиа Сфера, 2004
- Европейское общество кардиологов (ESC). Рекомендации ESC по диагностике и ведению пациентов с заболеваниями перикарда. — Российский кардиологический журнал №5 (133), 2016.
- Баранов А.А. (главный внештатный специалист педиатр Минздрава России, Академик РАН). Федеральные клинические рекомендации по оказанию медицинской помощи детям с перикардитами. — 2015.
Лечение кардитов: эндокардита, миокардита, перикардита. Лечение в клинике «Эхинацея»
Обычно пациентов, страдающих кардитом, ведет терапевт или кардиолог, а если причиной послужили ревматические заболевания или возникли осложнения со стороны работы сердца, совместно с ревматологом
Если возникает необходимость в хирургическом лечении последствий кардита, очень важно определить причину, вызвавшую заболевание, что бы избежать послеоперационных осложнений
Мы строим лечение в зависимости от наших диагностических находок и осуществляем его в трех направлениях:1. Антибактериальная терапия подбирается индивидуально, в зависимости от того, какой именно инфекционный агент вызвал поражение сердца. Необнаруженный возбудитель – не повод не лечить кардит.
2. Коррекция иммунитета необходима для того, что бы помочь организму самостоятельно избавляться от инфекции в будущем, т.к. просто вылечив инфекцию с помощью антибиотиков, нельзя гарантировать, что инфекция не «приживётся» в другой раз. Коррекция иммунитета позволяет избежать возникновения кардитов в будущем.
3. Сосудистая и метаболическая терапия направлена на улучшение функций сердца и необходима для того, что бы вернуть пострадавший участок сердца к правильному функционированию.
Методы ЭКГ
- Классический метод. Регистрация электрокардиограммы в 3 стандартных и 12 отведениях. Электроды крепятся на тело пациента, который лежит на кушетке. Кардиограмма снимается в состоянии покоя.
- Векторкардиография. Электрический вектор работы сердца регистрируется и отображается в виде проекции объемной фигуры на плоскости отведений.
- Нагрузочные пробы. Регистрация ЭКГ, когда пациент находится на велоэргометре при возрастающей ступенчатой физической нагрузке. Чаще применяется для диагностики ишемической болезни сердца.
- Холтеровское мониторирование. Запись электрокардиографии непрерывно в течение суток с помощью специального портативного аппарата.
- Прекардиальное картирование. Электроды матрицей 6х6 фиксируются на грудной клетке пациента, сигналы с которых обрабатываются компьютером. Используется для определения повреждений миокарда при остром инфаркте миокарда.
- Внутрипищеводная электрокардиография. ЭКГ записывается с помощью электрода, введенного в пищевод пациента. Применяется для диагностики блокад и определения состояния предсердий и атриовентрикулярного соединения.
- Гастрокардиомониторирование. Одновременная запись гастрограммы и электрокардиограммы в течение суток. Используется для диагностики гастро- и кардиозаболеваний.
- Электрокардиография высокого разрешения. Регистрация низкоамплитудных и высокочастотных потенциалов, с амплитудой порядка 1—10 мкВ и с применением многоразрядных АЦП (16—24 бита).
Как проводится ЭКГ?
Часто при первичном обследовании пациенту вместе с клиническими анализами назначается ЭКГ. Вообще ЭКГ и ЭхоКГ помогают выявить малейшие сбои в работе сердца, которые могут проявляться при наличии аритмий, тахикардии, брахикардии, изменениях частоты сердечного пульса. Что показывает ЭКГ?
-
Автоматизм сокращения сердца начина от проходящих импульсов и заканчивая сокращением сердечной мышцы;
-
Передача импульса в миокард;
-
Возбуждение, которое заключается в реакции миокарда, получаемой на искусственно провоцируемый импульс;
-
Сокращение сердечных мышц;
-
Тоничность сердца в период сокращения мышцы.
Электрокардиография обычно не занимает много времени. Как проводится ЭКГ? Пациент обнажается до пояса и в область сердца крепятся специальные высокоточные датчики. Также датчики крепятся в области рук и ног. Прибор включается и его показания записываются на ленту. Полученная кривая линия затем расшифровывается лечащим врачом.
При помощи этого анализа можно выявить сбои в нарушении сердечного ритма, такие как аритмии или тахикардии. Также можно обнаружить нарушение прохождения импульса, выявить признаки ишемической болезни сердца или диагностировать инфаркт миокарда.
Делают ли перидуральную анестезию при лапароскопии?
Недостатки эпидуральной анестезии при лапароскопических операциях
- Более высокий риск кислородного голодания в связи с повышением в крови уровня углекислого газа.
- Раздражение диафрагмального нерва, функции которого не отключаются во время эпидуральной анестезии.
- Возможность аспирации – попадание слюны, слизи и содержимого желудка в дыхательные пути в результате повышения давления в брюшной полости.
- При эпидуральной анестезии часто приходится назначать сильные успокоительные средства, которые могут подавлять дыхание – это еще больше усиливает кислородное голодание.
- Более высокий риск нарушения работы сердечно-сосудистой системы.
лапароскопических операциях
Что такое и как проявляются кардиты: эндокардит, миокардит, перикардит
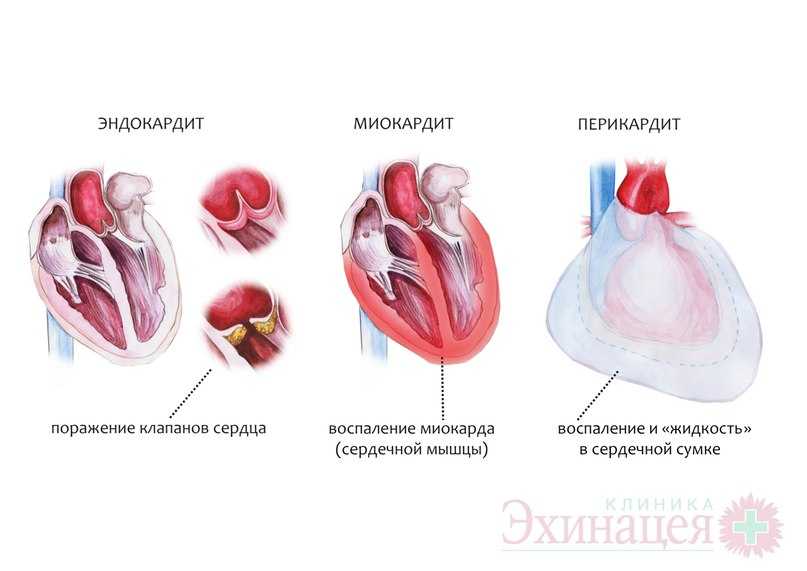
Кардит – это общее название трех разных заболеваний, вызванных одной и той же причиной:
 Кардит – воспаление одного или нескольких слоев сердца (перикардит, эндокардит, миокардит)
Кардит – воспаление одного или нескольких слоев сердца (перикардит, эндокардит, миокардит)
- Эндокардит – это воспаление внутренней оболочки сердца, при котором поражаются, преимущественно, клапаны сердца, из-за чего оно не может выбрасывать необходимое для кровоснабжения органов и тканей количество крови.
- Миокардит – это воспалительное поражение миокарда, т.е. мышечного слоя сердца. Таким образом из сердца «выключается» часть ткани, которая в норме должна сокращаться, поэтому возникают перебои в работе сердца, нарушение ритма, сильное сердцебиение.
- Перикардит – это воспаление внешней оболочки сердца (сердечной сумки). В результате этого процесса между мышечным и внешним слоем скапливается жидкость, которая мешает сердцу нормально сокращаться. При несвоевременном лечении перикардита в этом пространстве может скопиться такое количество жидкости, которое не даст сердцу нормально сокращаться.
Лечение кардитов нельзя откладывать надолго, потому что это может привести к угрожающим жизни состояниям. Мы рекомендуем обратиться к врачу в максимально короткие сроки.
Подготовка к операции
Перед проведением пункции необходимо удостовериться в наличии жидкости в полости и подтвердить диагноз перикардита. Для этого назначается инструментальная и лабораторная диагностика. Она включает:
- сбор анамнеза (перенесенный ревматизм, инфаркт, туберкулез, вирусные или бактериальные инфекции) и жалоб (одышка, кашель, боль в груди), сглаживание межреберных промежутков при осмотре, ослабленное дыхание;
- анализы крови – иммунологический, общий белок и его фракции, С-реактивный протеин, кардиоспецифические ферменты, фибриноген;
- ЭКГ – низкий вольтаж зубцов;
- ЭхоКГ – наличие жидкости и снижение подвижности камер при сдавлении;
- рентгенография – увеличение размера сердечной тени, она приобретает вид шара при остром перикардите и треугольника при хроническом. Пульсация контура снижена. Если объем выпота менее 200 мл, то форма не меняется. В боковой проекции виден «нимб» эпикарда – светлая полоска за дугой сердца;
- КТ и МРТ необходимы при недостаточной информативности УЗИ и рентгенографии.
Нередко пункцию проводят по экстренным показаниям, в этом случае подготовка отсутствует или ограничиваются ЭКГ и УЗИ.
А здесь подробнее о травматическом перикардите.
Миокардит и перикардит
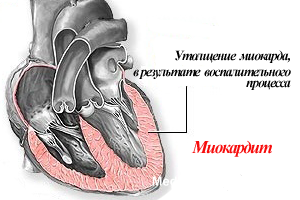 Наше сердце в поперечном разрезе представлено тремя оболочками – внутренней (эндокардом), средней мышечной (миокардом), и наружной, т.н. сердечной сумкой – перикардом. Воспаление миокарда именуют миокардитом, перикарда – перикардитом.
Наше сердце в поперечном разрезе представлено тремя оболочками – внутренней (эндокардом), средней мышечной (миокардом), и наружной, т.н. сердечной сумкой – перикардом. Воспаление миокарда именуют миокардитом, перикарда – перикардитом.
Причины
Наиболее частой причиной миокардита и перикардита является инфекция – бактериальная или вирусная. Зачастую миокардит и перикардит развиваются как симптомы коллагенозов (диффузных заболеваний соединительной ткани), среди которых – ревматизм, ревматоидный артрит, системная красная волчанка. Пусковым фактором в развитии воспаления миокарда и перикарда при ревматизме тоже является инфекция. Но патологический процесс здесь идет по аутоиммунному пути. Суть этого процесса заключается в неадекватной, извращенной реакции иммунитета в ответ на внедрение инфекции. При этом вырабатываемые иммунной системой антитела повреждают различные структуры внутренних органов, в т.ч. и перикард, миокард.
Помимо этого к воспалению миокарда и перикарда могут привести:
- Аллергические реакции на лекарства, пыльцу растений, предметы бытовой химии
- Перенесенные травмы грудной клетки
- Инфаркт миокарда
- Массивные ожоги
- Воздействие ионизирующей радиации
- Различные авитаминозы
- Почечная недостаточность
- Подагра
- Туберкулез
- Оперативные вмешательства на сердце
- Систематический прием некоторых групп лекарств.
В некоторых случаях причину заболевания установить невозможно. Такие миокардиты и перикардиты называют идиопатическими.
Симптомы
В большинстве случаев инфекционный миокардит развивается спустя несколько недель, а иногда и дней после перенесенной простуды. Мужчины переносят заболевание тяжелее, чем женщины, но болеют реже. Инфекционный миокардит начинается постепенно, и на первых порах протекает бессимптомно. С течением времени пациенты начинают жаловаться на тупые распирающие боли в грудной клетке, в области грудины и сердца. Боль появляется и усиливается при физической нагрузке, но может появляться и в покое. Появление боли сопровождается одышкой, учащенным сердцебиением.
Воспалительный отек приводит к утолщению миокарда и к увеличению сердца в размерах. Вместе с тем, насосная функция сердца снижается. Из-за сердечной недостаточности появляются отеки нижних конечностей, усиливается одышка, кожа и слизистые становятся бледными и синюшными. При хроническом течении миокардита воспаленный миокард замещается соединительной тканью – склерозируется. Этот процесс именуют кардиосклерозом. Кардиосклероз может затрагивать проводящую систему сердца, что приводит к нарушениям сердечного ритма (аритмиям), некоторые из которых могут быть опасными для жизни.
При распространении воспаления с миокарда на перикард состояние пациента ухудшается. Перикард покрывает сердце подобно сумке. Он состоит из 2-х оболочек, или листков – висцерального (внутреннего) и париетального (наружного). Между этими листками находится щелевидная полость перикарда. В норме она содержит не более 20-30 мл увлажняющей жидкости. При остром перикардите количество жидкости многократно увеличивается. Эта скопившаяся воспалительная жидкость (экссудат) сдавливает миокард, еще больше затрудняет его сокращения, и этим усугубляет сердечную недостаточность.
В последующем, при затихании воспаления, жидкость рассасывается. Но в местах ее скопления на поверхности плевральных листков образуются неровности, которые трутся друг о друга и затрудняют сердечные сокращения. В последующем эти неровные воспаленные участки могут склеиваться между собой – такой перикардит, именуемый слипчивым, протекает особенно тяжело. При отсутствии лечения смерть при миокардите и перикардите может наступить от аритмий или прогрессирующей сердечной недостаточности.
Лечение
В лечении миокардитов и перикардитов используются препараты многих групп. Это противовоспалительные лекарства, антибиотики, сердечны гликозиды. Последние усиливают силу сердечных сокращений и устраняют проявления сердечной недостаточности. При скоплении большого количества экссудата последний удаляют. Для этого в условиях стационара проводят пункцию (прокол) перикарда. В период затихания миокардита и перикардита проводится восстановительное лечение с использованием общеукрепляющих средств, иммуностимуляторов.
Анализы плеврального выпота
В лаборатории анализируют различные характеристики жидкости, полученной из плевральной полости, чтобы выяснить ее происхождение и установить точный диагноз:
- Внешний вид. Транссудат обычно прозрачный, а экссудат мутный, может быть кровянистым.
- pH. Если он менее 7,2 — это показание к установке в плевральную полость дренажной трубки.
- Содержание белка. В экссудате его количество обычно превышает 30г/л, в транссудате — меньше.
- Соотношение плевральная жидкость/плазма. В транссудате менее 0,5, в экссудате — более 0,5.
- Содержание глюкозы. В транссудате составляет более 3,33 ммоль/л, в экссудате может быть разным, чаще всего менее 3,33 ммоль/л.
- Полиморфноядерные лейкоциты. В транссудате обычно <50%, в экссудате >50%, при остром воспалительном процессе.
- Эритроциты. В транссудате их содержится менее 5000/мл, в экссудате — различное количество.
- Цитологическое исследование направлено на обнаружение в плевральном выпоте опухолевых клеток. Иммуноцитохимический анализ помогает изучить их характеристики и назначить эффективную терапию.
- Анализ на онкомаркеры — вещества, которые вырабатываются раковыми клетками.
- N-концевой прогормон натрийуретического пептида головного мозга — маркер сердечной недостаточности.
- Амилаза — исследуется при подозрении на разрыв пищевода, заболевания поджелудочной железы.
- Посев на микрофлору применяют для диагностики бактериальных инфекций.
Процесс проведения
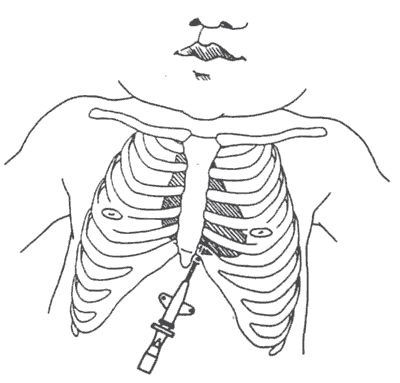 В качестве набора для пункции перикарда используют:
В качестве набора для пункции перикарда используют:
- антисептическое средство для того, чтобы предотвратить попадание инфекционных агентов в рану;
- шприцы с тонкими иглами для инъекций местного анестетика;
- монитор, фиксирующий деятельность сердечной мышцы;
- зажим;
- антисептический раствор, который вводится в пораженную область;
- лекарственное средство для дренирования послеоперационной раны.
В качестве анестезирующего средства при данной методике используют 0,5% раствор Новокаина или 1% раствор Лидокаина на выбор анестезиолога и по жизненным показаниям.
При технике выполнения прокола осуществляются следующие действия:
- Врач проводит обработку места прокола йодным раствором.
- В место пункции вводится анестетик.
- Врач подсоединяет ЭКГ-монитор при помощи зажима. Требуется для осуществления безопасности в ходе проведения процедуры.
- Способ по Ларрею – инъекцию проводят в углу, который образован мечевидным отростком грудины и передней частью седьмого ребра. По Марфану – под мечевидным отростком по сосковой линии. Иглу присоединяют к шприцу.
- Вводят иглу сзади от грудины, параллельно ей, резко вверх на глубину 3-4 см.
- Периодически хирург тянет поршень на себя, чтобы определить местонахождение иглы.
- Врач внимательно следит за показанием, отражающимся на мониторе. Как только произошел подъем сегмента ST на кардиограмме, игла коснулась миокарда. Изменение комплекса QRS свидетельствует о контакте с эпикардом.
- Проводят выкачивание жидкости в точке прокола.
- Если причиной проведения процедуры стал гнойный экссудат, полость санируют антисептиками. Объем вводимого раствора не должен превышать количество выкаченной жидкости.
- Далее в полость вводят антибиотик широкого спектра действия.
- Возможно установление тефлонового катетера, который предназначен для дренирования пораженной воспалением области.
- Накладывается бинт, фиксирующийся пластырем.
У маленького ребенка проводят вмешательство с использованием наркоза, подающегося через маску с последующим переходом на эндотрахеальный. Положение тела – лежа с приподнятой до 45 градусов головой пациента.
Показания и противопоказания для проведения
Эндоскопия кишки назначается при:
- подозрении на опухоль;
- хроническом язвенном колите, болезни Крона;
- кишечной непроходимости;
- появлении кала черного цвета или кала с кровью;
- длительных поносах, чередующихся с запорами;
- повышенном газообразовании;
- анемии неясного происхождения;
- беспричинной потере массы тела;
- болях в животе.
Эндоскопия является обязательной при подозрении на внутреннее кровотечение.
Противопоказания:
Абсолютных противопоказаний нет, все зависит от того, насколько жизненно необходимо проведение обследования. Относительными противопоказаниями являются:
- тяжелые общие заболевания;
- психозы;
- острые заболевания кишечника;
- третий триместр беременности.
Показания и противопоказания к интубационному наркозу
Выбор метода анестезии — всегда зона ответственности хирурга. Его задача — определить наиболее щадящий и надежный вариант, учитывающий особенности организма пациента, его вес, возраст и др.
Ряд операций не позволяет использовать этот метод, так как доктору важно, чтобы легкие находились в расслабленном (сжатом) состоянии, газ же их сильно раздувает. Эндотрахеальный наркоз рекомендуется:
Эндотрахеальный наркоз рекомендуется:
- при длительных (от 1 часа) сложных оперативных вмешательствах;
- в случаях, предполагающих возможную остановку дыхания (что повлечет гибель пациента);
- при угрозах удушения (отеки горла, ларингоспазмы, экстренное вмешательство при полном желудке и др.);
- при ЛОР-операциях, во время которых необходимо защитить дыхательные пути от попадания крови и слюны;
- при вмешательствах на щитовидной железе, шее, голове, лице;
- при микрохирургических операциях, требующих абсолютного расслабления тела и др.
Абсолютных противопоказаний к проведению эндотрахеального (интубационного) обезболивания нет
С осторожностью его применяют при острых респираторных болезнях, заболеваниях и пороках развития дыхательных путей, делающих введение эндоскопической трубки опасным или очень сложным, при острых почечных и печеночных патологиях и при инфаркте миокарда
АО Медицина
Клиника широкого профиля, работающий по международным стандартам качества. Ведет консультативный и диагностический прием взрослых и детей. Расположен в 10 мин. ходьбы от м. Белорусская и м. Маяковская. В клинике работают более 100 специалистов по направлениям гастроэнтерологии, урологии, гинекологии и т.д. Возможен вызов врача на дом. Новое современное оборудование для проведения УЗИ, ДС (дуплексное сканирование), рентгена, МРТ, КТ, ПЭТ-КТ, бронхоскопии, денситометрии, кольпоскопии, спирометрии, кардиотокографии (КТГ), реовазографии (РВГ), реоэнцефалографии (РЭГ), ректороманоскопии, суточного мониторирования АД, Суточного ЭКГ мониторирования (по Холтеру).


































