Как проходит гастроскопия?
Перед процедурой врач-эндоскопист обсудит с вами детали исследования. Если вы выбрали вариант с применением седации — процедура погружения в медикаментозный сон на время выполнения медицинского вмешательства, то вас также перед процедурой осмотрит анестезиолог.
Если у вас есть какие-либо вопросы о том, как проходит процедура гастроскопии, симптомах и т.д., пожалуйста, задайте их эндоскописту. Перед проведением процедуры специалист обязательно поинтересуется о наличии у вас зубных протезов, потому что до проведения гастроскопии их следует вынуть.
Обычно продолжительность процедуры составляет около 5-10 минут, но может и измениться. Во время исследования вы будете лежать на левом боку. Не переживайте, эндоскоп не препятствует вашему дыханию и не вызывает болезненных ощущений.
На данный момент уже имеется большое количество способов проведения гастроскопии. Основное их отличие состоит в предпочитаемом варианте анестезии. Проведение гастроскопии возможно под наркозом или местной анестезией.
При местной анестезии врач проводит орошение слизистой оболочки корня языка и глотки раствором местного анестетика, что делает в последующем проведение гастроскопа более комфортным для пациента и способствует подавлению рвотного рефлекса. Обезболивание и онемение ротоглотки наступает практически сразу, и действия местного анестетика достаточно для всей процедуры. Затем вы ляжете на бок, и врач проведет эндоскоп через ваш рот и пищевод последовательно до двенадцатиперстной кишки.
Введение зонда из-за его контакта с корнем языка может вызывать рвотный рефлекс. В этот момент все указания врача должны четко исполняться. Существенно уменьшить неприятные ощущения поможет ровное спокойное и ритмичное дыхание, следите за тем, чтобы оно не учащалось и не дышите слишком глубоко. Это позволит значительно ослабить рвотный рефлекс.
Можно также наклониться слегка вперед, чтобы не провоцировать приступы кашля из-за попадающих на голосовые связки капель слюны, которая будет сильнее выделяться при введении аппарата.
Процедуру также можно выполнить во время медикаментозного сна — внутривенной седациеи, что определяется рядом показаний, а также возможно по предварительному согласованию с пациентом. При выборе этого варианта потребуется отдельно обсудить подготовку и выполнить дополнительные анализы и обследования, а также заключение терапевта. Медицинскими показаниями к назначению ЭГДС под наркозом служат: сильный рвотный рефлекс, выраженные воспалительные процессы верхних отделов пищеварительной системы.
В случае проведения процедуры под глубокой седацией, что сопровождается наблюдением врача-анестезиолога вы вряд ли будете помнить что-либо о процедуре. Большинство пациентов считают это исследование лишь слегка дискомфортным. Эффект от внутривенного введения препарата наступает в течение нескольких секунд. Такой наркоз длится примерно 30 минут, что позволяет не только детально оценить состояние слизистой желудка, но и в случае наличия показаний выполнить в полном объеме лечебные и диагностические манипуляции.
Возможные осложнения
Вероятность их возникновения мала. При проведении рентгена кишечника возможны:
- аллергическая реакция на контрастное вещество;
- проблемы с опорожнением кишечника (запор);
- непроизвольное вытекание контрастного вещества через анальное отверстие.
Опасность для человека представляет только аллергическая реакция, все остальное – досадная неприятность.
Читайте далее:
УЗИ органов брюшной полости: суть процедуры, подготовка и проведение
Как самостоятельно поставить клизму при запоре: проведение процедуры в домашних условиях
Подготовка и проведение МРТ кишечника
Подробно о колоноскопии кишечника: подготовка и ход процедуры
Подготовка и проведение УЗИ кишечника
Подготовка и проведение сигмоскопии кишечника
Диагностика
Специалист при обращении с жалобами на нарушения функции пищеварительного тракта проводит внешний осмотр пациента при пальпации брюшной полости (слева, справа, сзади, стоя). Опухоль, которая при таком методе обследования становится безболезненной, может быть толстой или мягкой, неровной, с толстыми краями. Затем врач собирает анамнез пациента (случаи патологий желудка в семье, силовые функции, наличие или отсутствие зависимостей, хронические заболевания), назначает лабораторные и инструментальные методы диагностики.Лабораторные методы обследования включают проверку крови (общий и биохимический анализы), мочи, свертываемости, а также определение концентрации онкомаркеров.
Диагностика рака желудка проводится с помощью инструментальных методов: ФГДС, УЗИ, гастроскопия (ЭГДС), рентгенологическое исследование, биопсия, КТ, ПЭТ-КТ, лапароскопия, МРТ — ценнейший метод диагностики рака желудка.
В процессе выполнения ФГДС, для оценки состояния органов пищеварительного тракта фрагмент опухоли берется на анализ. Чаще всего процедура проводится утром натощак. Запрещается перед манипуляцией употреблять жидкость, чистить зубы, пить лекарства.Эндоскоп вводится в прямую кишку пациента, лежащего на левом боку, с согнутыми в коленях ногами. ФГДС не выполняется при искривлении позвоночника, зобе, сужении пищевода. Процедура позволяет распознать рак и его особенности.
УЗИ
Процедура назначается для уточнения локализации опухоли, а также выявления распространения метастаз в другие органы и лимфатические узлы. Полезный метод выявления опухоли на более поздних стадиях, в самом начале стадии малоэффективен, так как изменения в желудке еще небольшие. При параличе мускулов или внешнего слоя органа патологический процесс можно обнаружить уже на первой фазе.
Гастроскопия
Обследование проводится под наркозом. Специалист попадает в желудок через ротовую полость с помощью эндоскопа с подсветкой, оснащенного видеокамерой. Опухоль диагностируется при гастроскопии, и при обнаружении пораженного участка можно провести биопсию.Визуально рак желудка может выглядеть как бугристое или выпуклое образование, язва с неровными краями и неровным глубоким дном или как компактный сегмент оболочки с инфильтрацией стенки желудка.
Рентген
Лечение проводится с применением раствора бария внутрь перед лечением. Это вещество распределяется по слизистой оболочке желудка, пищевода, тонкой кишки фольгой, показанной на фотографиях. Полученные снимки тщательно проверяются специалистом, место опухоли на них обычно не окрашивается. Рентген желудка помогает обнаружить рак, определить размеры патологии, а также другие злокачественные признаки.
Биопсия
Для определения формы рака в особых условиях проводится гистологическое исследование частей подозреваемого органа. Образцы тканей в лаборатории окрашиваются и проверяются под микроскопом.
Компьютерная томография
Диагностика проводится контрастно, помогает получить полифоническое изображение органа с разных ракурсов. При выполнении метода оцениваются размеры и расположение опухоли, выявляются метастазы.
Позитронная эмиссионная компьютерная томография
При проведении теста, в вену пациента вводят радиоактивный индикатор, который реагирует на рак желудка, накапливаясь в области образования опухоли. Метод даже диагностирует раннюю стадию новообразования, локализацию новообразования, обнаруживает метастазы.
Лапароскопия
Обследование проводится для выявления вторичных образований в брюшной полости и изменений лимфатических узлов. Осуществляется путем введения специальных инструментов с камерой через 2–3 небольших прокола в брюшной полости. Также метод позволяет взять биопсию для исследования.
Магнитно-резонансная томография
МРТ проводится на специальном аппарате. Пациенту следует выпить раствор контрастного вещества. Затем томограф делает серию снимков. Процедура занимает около получаса и позволяет узнать обо всех дефектах диагностируемого органа.
Получив результаты анализов и исследований, специалист подбирает эффективное лечение. Диагностика рака желудка — важный шаг на пути к успеху избавления от опасного заболевания. При ранней диагностике и правильно подобранном лечении злокачественный процесс можно остановить и качество жизни человека не пострадает.
Что такое ФГДС?
Термин фиброэзофагогастродуоденоскопия означает следующее:
- «фибро» — это гибкий фиброскоп;
- «эзофаго» в переводе с латинского языка означает пищевод;
- «гастро» в переводе с латинского языка означает желудок;
- «дуодено» в переводе с латинского языка означает двенадцатиперстная кишка;
- «скопия» означает визуальный осмотр.
вращается на 180 градусов вокруг своей осиФиброгастродуоденоскопия проводится со следующими целями:
- диагностика;
- лечение.
С помощью данного метода можно выполнить следующие процедуры:
- удалить инородное тело из желудка;
- удалить доброкачественные образования (например, полипы);
- взять кусочек ткани на биопсию для гистологического и цитологического исследования;
- ввести лекарственные средства (например, при желудочном кровотечении, ожогах пищевода);
- сделать электрокоагуляцию кровоточащего сосуда;
- наложить клипсы и лигатуры при желудочном или кишечном кровотечении;
- контролировать эффективность лечения некоторых заболеваний, например, язвенной болезни.
По срочности проведения ФГДС разделяют на:
- плановую;
- срочную.
в рот вспрыскивается раствор лидокаинаснотворногоили в носовой ходинфекцияПримечание:температурырвота
Как подготовиться?
Процесс подготовки важен при проведении любого исследования, причём это относится не только к тонкому кишечнику. От того, как вы тщательно подойдете к нему, зависит успешность всей предстоящей процедуры. Специалисты отмечают, что сначала необходимо выбрать то, как будет проводиться само исследование, а точнее — будет ли применяться в процессе контрастное вещество. Дело в том, что он немного осложняет ход процедуры, а также добавляет новые противопоказания, например, контраст нельзя вводить при почечной или печеночной недостаточности. Что же касается предназначения контрастного вещества, то она позволяет значительно повысить информативность снимков, а также сделать их более четкими. Врач сможет увидеть всё, что связано с тонким кишечником исследуемого пациента.
По этой причине, важно узнать, есть ли у человека, желающего записаться на эту процедуру, аллергия на какой-либо компонент контраста, а также и на йодсодержащие препараты. Врач должен взять также информацию, связанную с возможными обострениями имеющихся хронических недугов
Важно поставить специалиста в известность обо всех лекарственных препаратах, которые вы принимаете в данный момент, это очень важно. Таким образом, удастся избежать непредвиденных последствий, ведь иногда побочные эффекты очень серьезны. Важно отменить на какое-то время приём всех лекарств, обладающих эффектом замедления процесса перистальтики кишечника. Также в обязательном порядке назначается специальная диета за несколько дней до начала процедуры, ее суть заключается в том, чтобы исключить все эти продукты, которые могут способствовать усилению газообразования (их полный список вы можете получить у специалиста).
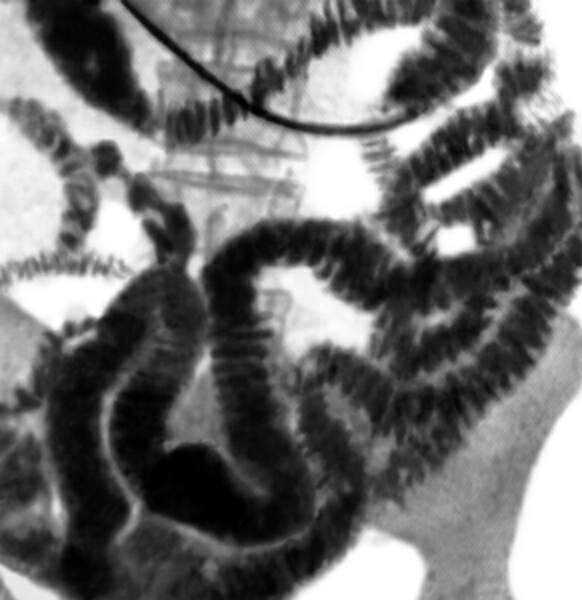 Тонкая кишка и другие отделы изучаются примерно 30 минут.
Тонкая кишка и другие отделы изучаются примерно 30 минут.
Важно также увеличить количество выпиваемой жидкости, причём это обязательно должна быть чистая вода, а именно — вы должны выпивать хотя бы 2 литра за один день. За сутки также ограничьте себя: в рационе не должно больше содержаться какой-либо твердой пищи, также вы не должны курить, пейте только прозрачные жидкости, желательно — только воду
Необходимо выпить вечером слабительное, при этом старайтесь больше не пить какой либо жидкости. Когда кишечник под действием слабительного будет полностью опорожнён, сделайте две клизмы с использованием теплой и кипяченой воды, также одна клизма должна обязательно быть поставлена утром перед самой процедурой.
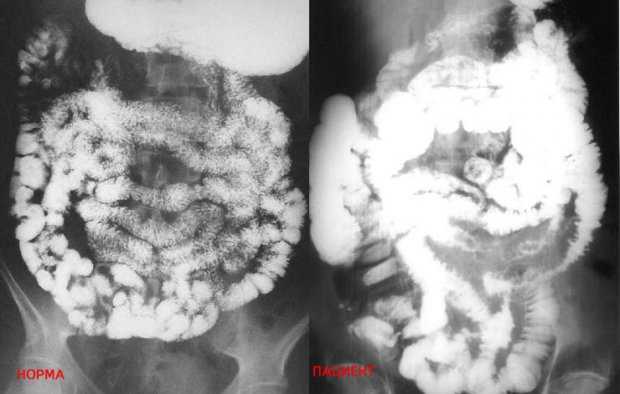 В течение 3 дней до прохождения процедуры рентгена тонкого кишечника нужно исключить из рациона продукты, усиливающие газообразование.
В течение 3 дней до прохождения процедуры рентгена тонкого кишечника нужно исключить из рациона продукты, усиливающие газообразование.
Информативно ли МРТ кишечника?
Метод хорошо визуализирует состояние стенок тонкого и толстого отделов, показывает другие органы брюшной полости и малого таза. МРТ кишечника информативно при выявлении:
-
спаек;
-
язвенных процессов;
-
эндометриоза кишечника (у мужчин не встречается);
-
онкологических заболеваний;
-
патологий кровеносных сосудов брюшной полости и малого таза;
-
инородных тел.
Сосудистые патологии, язвы слизистой оболочки, злокачественные новообразования могут стать причиной кровотечения. В этом случае лечение во многом зависит от того, что показывает МРТ кишечника.
Метод помогает определить этиологию патологического процесса, визуализируя особенности иннервации, кровоснабжения, строения пищеварительной системы и окружающих органов. На основании послойных фотографий, выполненных в трех проекциях, врач может реконструировать 3D-модель рассматриваемого отдела. На трехмерном снимке МРТ видно, как располагаются петли кишечника в брюшной полости и области малого таза.
Синдром Пейтца — Егерса (стрелки указывают на множественные полипы)
Обследование при кистах
Кисты — одно из самых частых изменений в печени. При дифференциальной диагностике следует различать простые и сложные (сложные) кисты. Изображение простой кисты на УЗИ типично — круглая гладкая тонкостенная область с однородным содержимым, без внутренних отражений, но обеспечивающая акустическое усиление.
При КТ содержимое кисты имеет низкую плотность, аналогичную плотности воды (несколько или десяток единиц Хаунсфилда), и не подвергается усилению контраста. При МРТ киста гипоинтенсивна на Т1-взвешенных изображениях и гиперинтенсивна на Т2-взвешенных изображениях.
Если изображение не соответствует определению простой кисты, диагностируется сложная киста — например, паразитарные кисты обычно имеют толстую стенку, укрепляющуюся после введения контрастного вещества (часто с кальцификациями), и неоднородное содержимое с перегородкой и кальцификацией.
Абсцессы печени могут быть одиночными (травматический, метастатический) или множественными (например, при хроническом гнойном холангите). Перед окончательным развитием абсцесса, то есть толстостенного резервуара с жидкостью, визуализирующие исследования показывают воспалительную инфильтрацию и отек, они на следующей стадии некрозируются и распадаются в полость абсцесса.
Обследование при перфорации желудочно-кишечного тракта
Перфорация чаще всего — это осложнение язвенной болезни желудка или двенадцатиперстной кишки, реже — следствием рака, воспаления кишечника (дивертикулит, болезнь Крона) или значительного растяжения кишечника (запор).
В вертикальном положении под диафрагмой скапливается свободный воздух. На рентгеновском снимке грудной клетки или брюшной полости видны светящиеся конечности, известные как воздушные серпы. В положении лежа на спине, воздух располагается возле толстой кишки. Перфорация кишки, покрытая сеткой, на рентгенограмме брюшной полости не видна.
Рентген с баритом противопоказан пациентам с подозрением на перфорацию. В случае диагностических сомнений проводится компьютерная томография. Она имеет наибольшую чувствительность при обнаружении перфорации благодаря возможности визуализации даже единичных пузырьков воздуха за пределами просвета желудочно-кишечного тракта.
Визуализирующая диагностика заболеваний пищевода — обследование при ахаласии
Аномальная иннервация мышечной оболочки нижнего сфинктера пищевода (повреждение или уменьшение количества нейронов сплетения Ауэрбаха) вызывает постоянное сокращение и нарушение расслабления нижнего сфинктера пищевода.
Обследование выбора при диагностике ахалазии — это рентгенография верхних отделов желудочно-кишечного тракта с контрастным веществом. Типичная картина — гладкостенное расширение пищевода разной степени с внезапным воронкообразным сужением нижнего сфинктера пищевода. В запущенных случаях обнаруживается сигмоидальная деформация пищевода по длинной оси и задержка пищевого содержимого.
Как делают рентген кишечника, подготовка
Важно
Пациента направляют на рентген кишечника только после подробного сбора анамнеза, проведения общего осмотра, ректороманоскопии и лабораторной диагностики. Врач обязан оценить соотношение пользы и возможного вреда от облучения.
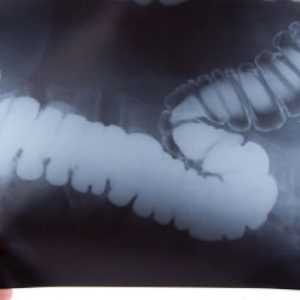 Направить на процедуру может терапевт или гастроэнтеролог, а при подозрении на опухолевый процесс – специалист-онколог. Расшифровка полученных данных является задачей рентгенолога.
Направить на процедуру может терапевт или гастроэнтеролог, а при подозрении на опухолевый процесс – специалист-онколог. Расшифровка полученных данных является задачей рентгенолога.
Подготовка к рентгенологическому исследованию предполагает обязательное очищение кишечника. За 1-2 дня до процедуры целесообразно соблюдать бесшлаковую диету, а за 8-9 часов от приема пищи необходимо воздержаться.
Важно
Из рациона нужно исключить продукты, способные спровоцировать повышенное газообразование или задержку стула.
Следует также соблюдать особый питьевой режим, предполагающий потребление двух и более литров чистой воды в день.
Для освобождения нижних отделов пищеварительного тракта дополнительно показано применение слабительных препаратов (Фортранс, Бисакодил, Сенаде, сульфат магния и др.) и клизм.
Стандартная схема приема пищи и очищения кишечника накануне рентгена:
- утром – 2 драже Бисакодила (слабительного) перорально + обычный завтрак;
- спустя 3 ч. – солевое слабительное + облегченный обед;
- еще через 3 ч. – 2 драже Бисакодила;
- вечером – Бисакодил в ректальных суппозиториях (1 шт.).
 В день исследования с утра вводят еще 2 свечи.
В день исследования с утра вводят еще 2 свечи.
Если пациент принимает какие-либо фармакологические препараты, он должен предварительно поставить об этом в известность врача. Средства, способные угнетать перистальтику нужно отменить за 2-3 дня до процедуры.
Лицам с никотиновой зависимостью не следует курить в течение нескольких часов перед рентгеном.
Непосредственно перед процедурой нужно снять с себя все металлические предметы.
При изучении пассажа бария делают в среднем 8 снимков в течение суток.
Ирригоскопия проводится в позе Симпса. Пациент располагается на наклоненном столе на боку, подтянув ноги (верхнюю – больше, чем нижнюю).
Температура контрастного вещества должна составлять примерно 35°С. Нельзя допускать вытекания бария, т. к. в таких случаях информативность сводится к нулю. Нагнетание воздуха для расправления складок слизистой осуществляется посредством аппарата Боброва.
Прицельные снимки выполняются при разных положениях обследуемого.
Противопоказания
Абсолютные противопоказания к МРТ:
- Состояние после имплантации кардиостимулятора или кардиовертера-дефибриллятора;
- Ранний период (до 6 недель) после имплантации сосудистого стента;
- Наличие металлических инородных тел (большинство искусственных клапанов сердца, суставных протезов, металлических швов, других металлических протезов, ферромагнитных зажимов) из-за риска смещения или нагрева (и ожогов) под действием магнитного поля.
Относительное противопоказание к МР — первый триместр беременности. Проведение теста может оказаться невозможным в случае клаустрофобии и тяжелого состояния пациента или отсутствия сотрудничества с пациентом.
Обследование при раке толстой кишки
Колоноскопия с биопсией — метод выбора для скрининга колоректального рака. Многорядная компьютерная томография позволяет оценить стенки толстой кишки (КТ-колонография, виртуальная колоноскопия). Благодаря высокой чувствительности этот метод позволяет проводить скрининг.
Морфологически колоректальный рак, как и рак желудка, чаще всего принимает форму полиповидной круглой формы (кольцевая инфильтрация в коротком сегменте, дающая симптом яблочного ядра) или фиброзного рака, распространяющегося в подслизистой основе и вызывающего инфильтрацию плоских стенок. Стенка кишечника утолщена на участках (> 5 мм), также имеются сегментарные стриктуры просвета и полиповидные образования внутри кишечника.
Ректальная инфузия имеет более низкую чувствительность, чем эндоскопическое исследование, но показана в редких ситуациях (обширная инфильтрация или атипичное расположение петель кишечника, не позволяющее эндоскопу достичь более проксимальной части кишечника).
Ультразвук и КТ брюшной полости используются для оценки стадии опухоли, т.е. инфильтрации соседних органов и метастазов — чаще всего в печень и лимфатические узлы.
Ультразвук и КТ обычно используются для оценки послеоперационного рецидива. ПЭТ — более чувствительный, но менее доступный метод.
Клиническое использование
Поскольку УЗИ, КТ и МРТ позволяют оценить только морфологию, ПЭТ — это важный элемент дифференциальной диагностики в таких ситуациях, особенно в случае солидных очаговых поражений, например, поджелудочной железы.
ПЭТ позволяет оценить стадию неопластического заболевания — сканирование всего тела позволяет определить местонахождение первичного поражения и метастатических поражений.
ПЭТ оценивает эффективность применяемого лечения намного точнее, чем традиционные методы, и выявляет рецидив опухолевого процесса; это особенно верно для колоректального рака и рака пищевода.
ПЭТ обладает высокой диагностической мощностью при выявлении рецидивов колоректального рака после хирургического вмешательства, лучевой терапии и химиотерапии, а также метастазов в отдаленные органы — чувствительность при диагностике метастазов в лимфатические узлы или печень достигает 96%.
Оценивая функцию тканей, а не только их морфологию, ПЭТ превосходит другие методы в дифференциации рецидива рака с рубцеванием после операции или лучевой терапии.
ПЭТ очень эффективен для оценки эффектов лечения (например, когда не наблюдается накопления маркеров в очагах поражения после химиотерапии).
ОНЛАЙН-ЗАПИСЬ в клинику ДИАНА
Вы можете записаться по бесплатному номеру телефона 8-800-707-15-60 или заполнить контактную форму. В этом случае мы свяжемся с вами сами.
Позитронно-эмиссионная томография в диагностике патологий ЖКТ
Позитронно-эмиссионная томография (ПЭТ) — это метод функциональной визуализации, оценивающий серьезность метаболических изменений в радиоактивном индикаторе, являющимся источником позитронов.
Наиболее часто используемый индикатор — дезоксиглюкоза, меченная фтором (18 F-дезоксиглюкоза), метаболизирующаяся подобно глюкозе. Повышенный метаболизм глюкозы в опухолевых поражениях приводит к высокому накоплению маркера. Как и ОФЭКТ, ПЭТ может оценить пространственное распределение радиофармпрепаратов, но качество изображения лучше. ПЭТ в основном используется в онкологии, неврологии и кардиологии.
Недостатки этого метода:
- Низкая доступность, связанная с высокой стоимостью;
- Риск получения ошибочных результатов у пациентов с нарушением метаболизма глюкозы.
Гибридные устройства, сочетающие гамма-камеру с компьютерным томографом, позволяют объединять изображения ПЭТ и КТ.
Оценка печени
 Оценка печени
Оценка печени
Оценка печени на МРТ намного сложнее, чем на КТ. Протокол обследования зависит от многих факторов и может быть изменен с учетом показаний, видимых изменений и предпочтений врача.
Основа — это T2-взвешенные изображения в последовательностях FSE (быстрое спин-эхо) и TSE (турбо-спиновое эхо) и T1-взвешенные изображения до и после введения контрастного вещества в последовательностях GRE (градиентное эхо) и FFE (быстрое полевое эхо), а также с подавлением жировой ткани
Очень важно оценить усиление контрастности при динамическом обследовании, аналогичном многофазной КТ
Новые поколения контрастных агентов MR демонстрируют сродство к клеткам печени (степень усиления контраста зависит от поглощения соединения гепатоцитами, области, не содержащие гепатоциты, не усиливаются). Это позволяет точно определять границы опухоли, обнаруживать множественные очаговые поражения в печени и отличать опухоли, содержащие активные гепатоциты и клетки Бровича-Купфера, от поражений, этого не делающих.
Что происходит после процесса диагностики
Обычно никаких осложнений и проблем после рентгенографии тонкого кишечника с контрастом не появляется, поэтому доктор разрешает пациенту вернуться к нормальному режиму жизни и питания. В некоторых случаях, например, если возникает перфорация стенки кишечника, обследуемого могут госпитализировать в стационар.
Проанализировав изображение на мониторе, и картинку, зафиксированную на снимках, результаты интерпретирует врач-рентгенолог. Чаще всего, для составления заключения ему понадобится не более часа, однако в сложных случаях врач занимается расшифровкой результатов в течение более продолжительного времени, и даже может привлекать смежных специалистов.
После этого снимки вместе с заключением диагноста выдаются пациенту. Их необходимо передать лечащему врачу, который направил больного на исследование – далее он будет ориентироваться на эти данные, устанавливая окончательный диагноз, разрабатывая тактику лечения, в том числе, и решая вопрос о необходимости проведения оперативного вмешательства в области тонкого кишечника.
Лучшие материалы месяца
- Коронавирусы: SARS-CoV-2 (COVID-19)
- Антибиотики для профилактики и лечения COVID-19: на сколько эффективны
- Самые распространенные «офисные» болезни
- Убивает ли водка коронавирус
- Как остаться живым на наших дорогах?
Тонкий кишечник – часть пищеварительного тракта, на которую ложится основная нагрузка по переработке пищи и высасыванию из неё питательных элементов: жиров, белков, углеводов. Именно в тонком кишечнике эти вещества распадаются на жирные кислоты, аминокислоты и моносахариды, после чего попадают в сосудистую систему, а далее – во все ткани и органы человеческого тела.
Для того, чтобы оценить состояние тонкой кишки, её моторики, здоровье её стенок, наличие сужений или расширений, патологий, опухолей, воспалительных процессов и разнообразных болезней, лечащий врач назначает пациенту проведение специальных диагностических мероприятий, одним из которых является рентген тонкого кишечника.
Процедура осуществляется с применением контрастирующего препарата, содержащего барий, или с наполнением кишки газом – только таким способом получается наиболее точно визуализировать на рентгенограмме полый орган, относящийся к пищеварительному тракту.
Больше свежей и актуальной информации о здоровье на нашем канале в Telegram. Подписывайтесь: https://t.me/foodandhealthru
Автор статьи:
Тедеева Мадина Елкановна
Специальность: терапевт, врач-рентгенолог, диетолог.
Общий стаж: 20 лет.
Место работы: ООО “СЛ Медикал Груп” г. Майкоп.
Образование: 1990-1996, Северо-Осетинская государственная медицинская академия.
Другие статьи автора
Будем признательны, если воспользуетесь кнопочками:

































