Причины заболевания
В отличие от детей, у которых это заболевание является врожденным и возникает из-за неразорвавшейся вовремя защитной пленки, причины дакриоцистита у взрослых иные:
- патологическое сужение и закрытие носослезного канала;
- вирусные или бактериальные заболевания, способствующие развитию отеков, которые пережимают слезные каналы;
- переломы костей орбиты глаза или носа;
- нарушение целостности слезных каналов из-за перенесенных травм;
- попадание в слезные каналы инородных тел;
- полипы в носовой полости.
Знайте! В группу риска также могут входить люди с нарушением обмена веществ или ослабленным иммунитетом, диабетики и те, чья профессия связана с непосредственным контактом с опасными химическими веществами и соединениями.
Можно ли избежать зондирования?
Единственным способом избежать зондирования является массаж слезных протоков. Цель процедуры – попробовать прорвать желатиновую пленку, которая приводит к закупорке. Перед проведением манипуляции необходимо тщательно вымыть руки, чтобы избежать попадания в глаза малыша дополнительной инфекции. Техника массажа заключается в следующем:
- перед процедурой глазки ребенка нужно протереть ватным тампоном, смоченным в Фурацилине;
- слегка надавить на область выше слезного мешочка и провести к основанию носа;
- повторить манипуляцию 10 раз;
- появившиеся выделения вытереть тампоном;
- закапать глазки малыша противовоспалительными каплями (рекомендуем прочитать: противовоспалительные капли для глаз для детей: рейтинг лучших).
Массаж новорожденным проводят во время кормления. Подробную инструкцию можно посмотреть на видео ниже (см. также: как делать массаж новорожденному: видео). Делают массаж до 6 раз в день на протяжении 10-14 дней. Если он не даст желаемого результата, то единственным способом устранения дакриоцистита будет процедура зондирования. Применение народных методов лечения закупорки слезного канала может привести к необратимым последствиям и угрозе жизни ребенка.
ЧИТАЕМ ТАКЖЕ: как делается массаж при закупорке слезного канала у новорожденных?
Капли при травме глаза
- Что может привести к травме глаза
- Какие капли при травме глаза использовать
- Капли при инородных телах
- Капли при химических и механических травмах
- Рекомендации при травме глаза
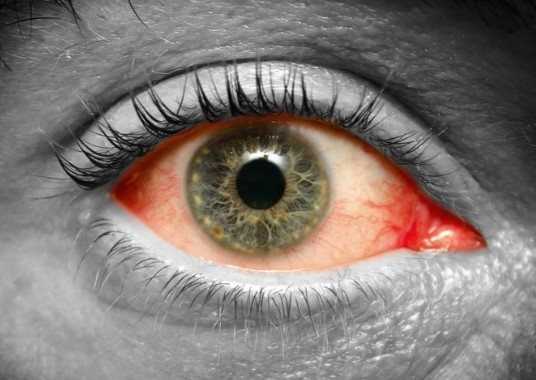
Травмы глаза могут возникнуть у каждого человека в самый неожиданный момент. Они вызывают массу хлопот и доставляют неприятные ощущения.
Какие капли при травме глаза использовать?
Как правило, многие люди пытаются сразу бороться с травмами глаза. На самом деле сейчас существует множество различных средств, которые помогут снять все симптомы. Поэтому в этой статье мы решили подробно рассказать, какие глазные капли использовать при травме глаза, дабы ускорить процесс лечения.
Что может привести к травме глаза
Следует выделить несколько самых распространенных причин, которые могут привести к травме глаза:
- Инородные тела.
- Химические вещества.
- Механические травмы.
Самой безопасной травмой считаются инородные тела, средний курс лечения в такой ситуации от двух дней до недели.
Какие капли при травме глаза использовать
Перед тем как использовать капли от травмы вы должны четко понимать их действие, побочные эффекты и показания. В такой ситуации у вас получится найти эффективное средство.
Список капель при травме глаза
Капли при инородных телах
Если в ваш глаз попало инородное тело, необходимо сразу же начать промывание глаза. Для таких целей рекомендуется использовать антисептические капли, которые обладают противомикробным действием.
Список капель в такой ситуации выглядит следующим образмо:
- Альбуцид. Альбуцид глазные капли — это средство против воспаления глаз.
- Сульфацил натрия.
- Фурацилин.
Во время инсталляции необходимо, чтобы жидкость попадала в глазную щель.
Капли при химических и механических травмах
Если мы говорим за травмы, которые связанны с механическим и химическим воздействием, то в такой ситуации необходимо использовать капли, которые обладают противовоспалительным. действием. Для таких целей подойдут:
- Раствор диклофенака.
- Индоклир.
Обращаем внимание! Если травма запустила инфекции, необходимо использовать капли с антисептическим и антибактериальным эффектом. Среди основных стоит выделить:
- Тобрекс. Глазные капли Тобрекс — это эффективное антибактериальное средство
- Окомистин.
- Левомицетин.
Рекомендации при травме глаза

Рекомендации к приему капель для глаз при травмах Выделим еще несколько капель, которые обладают определенным действием и способны снять боль или рассасывают кровяные излияния с роговицы. Итак, следующий список капель при травме также может быть полезным:
- Контрикал. Данный капли стоит применять в том случае, если есть травма с повреждением и кровоизлияниями. Средство эффективно рассасывают кровь и стабилизируют функционирование глаза.
- Когда необходимо снять сильные боли, можно использовать капли инокаин.
Для наших подписчиков мы нашли еще видео, что делать при травме глаза. Посмотрев его, вы сможете понять всю серьезность ситуации и для себя определите, какое средство лучше использовать.
Подготовка грудничка к операции
Первым шагом к операции станет посещение детского врача и отоларинголога. Это нужно сделать обязательно для обследования малыша и исключения противопоказаний.
Перед процедурой нельзя кормить ребенка, чтобы избежать срыгивания. Время, на которое дети могут оставаться без пищи, уточнит педиатр. Для новорожденных этот срок совсем маленький – около 1,5–3 часов. Детки побольше способны вытерпеть более долгий временной промежуток без питания
Внимание также нужно уделить пеленанию малыша. Рекомендуется туго спеленать ребенка, чтобы он не мешал доктору проводить зондирование
Об этом важно позаботиться заранее. Можно ли отложить процедуру на несколько месяцев, пока малыш не подрастет? Бужирование делают как можно быстрее
В период до 1 года вероятность развития осложнений мала, поэтому рекомендуется проводить операцию пораньше. К тому же не стоит мучить младенца постоянным дискомфортом в глазках и слезотечением, которое иногда осложняется гнойными выделениями
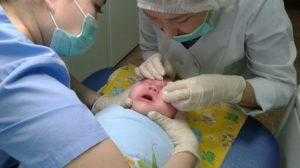
Можно ли отложить процедуру на несколько месяцев, пока малыш не подрастет? Бужирование делают как можно быстрее. В период до 1 года вероятность развития осложнений мала, поэтому рекомендуется проводить операцию пораньше. К тому же не стоит мучить младенца постоянным дискомфортом в глазках и слезотечением, которое иногда осложняется гнойными выделениями.
Первые признаки проблемы можно заметить почти сразу после рождения
Что у малышки начал подтекать левый глазик, я заметила еще в роддоме примерно на 3 день. Неонатолог решила, что причина в том, что туда попали частички кожи. Как раз в это время у дочки стала шелушиться подсыхающая кожица, верхний слой которой должен был полностью сойти, поэтому теория вполне могла оказаться верной. Нам посоветовали почаще промывать глазки кипяченой водой и через пару дней отпустили домой.
Но обычные промывания никакого эффекта не давали, а когда после выписки к нам пришел врач, оба глаза начали слезиться и даже гноиться. Нам прописали капли и отвар ромашки либо слабый раствор фурацилина для очистки глаз, так как предположительно в роддоме в них попала инфекция. Через неделю, несмотря на выполнение всех рекомендаций, лучше не стало, скорее, даже наоборот, а к тому моменту, как нас повторно посетил врач, глаза уже довольно сильно гноились.

В итоге Лисе назначили еще два вида глазных капель, одни из которых были антибиотиком. Ситуация немного улучшилась, но глаза продолжали слезиться. Подозрение на то, что инфекция – это не причина, а следствие, становилось все более обоснованным.
Возможные осложнения и последствия
Вероятность возникновения осложнений зависит от возраста пациента, запущенности состояния и точности выполнения рекомендаций и предписаний офтальмолога, особенностей ребенка. Так, после зондирования у детей первого года жизни неблагоприятные последствия возникают лишь в 10% случаев, в остальных 90% осложнений нет.
Через несколько дней после вмешательства при условии соблюдений рекомендаций глаза у детей перестают слезоточить и гноиться.
Возможные осложнения:
- повышенная слезоточивость после оперативного вмешательства;
- раздражение слизистой века;
- конъюнктивит;
- небольшой рубец после бужирования слезного канала, в будущем приводящий к повторной непроходимости;
- небольшой риск кровотечения и инфицирования, не смотря на безопасность операции, отсутствие надрезов и влияния на жизненно важные органы;
- выделение крови из носа;
- заложенность носа.
При возникновении осложнений нельзя заниматься самолечением, необходима консультация офтальмолога. Также посещение клиники требуется при следующих состояниях:
- повышение температуры;
- слабость, вялость, тошнота и рвота;
- непроходящее через 14 дней обильное слезоотделение;
- кровотечение, покраснение глаз;
- конъюнктивит, гнойные выделения из органа;
- нет слез при плаче.
Для предупреждения развития последствий, образования спаек и повторной непроходимости слезного канала важно своевременно использовать глазные капли и другие выписанные медикаменты, выполнять рекомендации врача и регулярно делать массаж. Также важно избегать заражения простудными заболеваниями в период реабилитации
Для этого не контактировать с больными, не посещать места скопления людей, ограничить нахождение в детском саду или школе. В послеоперационный период ребенок восприимчив к бактериальным и вирусным заболеваниям, что может привести к рецидиву и необходимости повторного зондирования
Также важно избегать заражения простудными заболеваниями в период реабилитации. Для этого не контактировать с больными, не посещать места скопления людей, ограничить нахождение в детском саду или школе
В послеоперационный период ребенок восприимчив к бактериальным и вирусным заболеваниям, что может привести к рецидиву и необходимости повторного зондирования.
После операции нельзя тереть и прикасаться к глазам, за исключением промывания и массажа.
Альтернатива зондированию
Как и говорилось выше, врачи порой советуют до операции заниматься массажем глаз у младенца, ведь иногда этот способ работает и позволяет отказаться от вмешательства. Цель – попытаться прорвать ту пленку, которая будет удалена с помощью зонда.
Как же проводится массаж:
- из слезного мешка аккуратно выдавливается скопившаяся влага;
- в глаз закапывается разогретый теплый фурацилиновый раствор;
- ватным тампоном удаляется гной;
- после этого можно приступать к самому массажу;
- как массаж закончен, в глаз закапывается дезинфицирующий раствор.
Эту процедуру можно проводить до пяти раз в сутки, сам массаж заключается в легких толкательных движениях. Во время консультации у врача по поводу решения проблем, попробуйте осведомиться о том, как проводится массаж, ведь именно специалист сможет точно вам рассказать и показать эту процедуру. Процедуру проводят только в те моменты, когда ребенок плачет, ведь шанс разорвать пленку повышается
Каждое движение необходимо просчитывать и делать максимально аккуратно и осторожно, чтобы не навредить малышу
Видео: Зондирование носослезного канала
Очень важное замечание заключается в том, что чем раньше вы проведете операцию, тем менее болезненной она будет для ребенка, ведь во время роста организма, усиливается и та сама пленка, которая мешает вытекать слезам. Так что если вы заметили эту проблему у ребенка, то сразу же идите к специалисту, который назначит лечение и расскажет обо всех аспектах, старайтесь узнать у врача как можно больше информации
Тщательно наблюдайте за малышом, чтобы до операции гной не перетек в другой глаз или ухо. Так что на вопрос «Как избежать осложнений?» все просто: чем раньше будет проведено зондирование, тем лучше.
После операции назначается массаж, который нацелен на удаление оставшихся стенок перепонки.
Промывание слезного канала у новорожденных
У всех новорожденных носослезные каналы изначально перекрыт желатинозной пленкой, которая уже в течение первых 15 дней жизни малыша должна раствориться без медикаментозного вмешательство исключительно под действием слез.
В 6% случаев эта пленка не растворяется, что говорит либо о ее прочности, либо об аномальном строении каналов или костей черепа, что также мешает нормальному оттоку слез.
Важно! В таких случаях необходимо выполнять промывание, но делать его нужно не в первые недели, а подождать, пока малышу не исполнится ходя бы два месяца.
Процесс предполагает предварительное обезболивание с помощью местного наркоза, после чего в канал для расширения вводится зонд Зихеля – специальный конический инструмент.
После этого берется зонд Боумена, который имеет заостренные концы, и производится прокалывание желатинозной пленки.
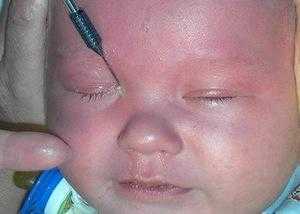 Далее дезинфицирующим раствором промываются слезные каналы, а на завершающем этапе промывания выполняется дезинфекция путем инстиллирования антибиотиков.
Далее дезинфицирующим раствором промываются слезные каналы, а на завершающем этапе промывания выполняется дезинфекция путем инстиллирования антибиотиков.
Это необходимо для предотвращения развития инфекционных заболеваний, и закапывать такие глазные капли необходимо в течение нескольких последующих дней.
Учитывая, что речь идет о новорожденных, которые могут плохо переносить компоненты антибиотических лекарств, необходимо строго придерживаться предписания врачей относительно названия препарата и дозировки, а самостоятельный выбор средства должен быть исключен.
Внимание! В течение двух последующих недель желательно делать ребенку массаж слезных канальцев.
Это простая процедура: указательным пальцем необходимо совершать в течении 1-2 минут легкие нажатия на внутренний уголок глаза, нащупав в этой области небольшой уголок.
Выполнять такой массаж рекомендуется во избежание рецидива болезни, так как закупорка может происходить и после промывания.
Сам процесс промывания – безболезненный и длится максимум пятнадцать минут.
При диагностировании проблем со слезными каналами откладывать промывание не стоит, так как с возрастом заблокированный канал будет труднее пробить и промыть.
Диагностика и лечение непроходимости слёзных путей
Диагностика данного дефекта подразумевает обязательное проведение следующих исследований:
- тест с применением флуоресцентного красителя, во время проведения которого пациенту закапывают в глаза раствор, содержащий краситель, а затем наблюдают, много ли красящего вещества осталось на глазах;
- зондирование слёзных путей (в некоторых случаях данная процедура помогает устранить проблему);
- дакриоцистография, подразумевающее под собой проведение рентгенографического исследования, КТ или МРТ глаза с контрастированием.
Способ лечения нарушения проходимости слёзных путей непосредственно зависит от причины, вызвавшей данный дефект. В большинстве же случаев специалистами попросту назначается комплексное лечение заболевания.
При непроходимости слёзных путей у новорождённых детей дефект может пройти сам по себе через несколько месяцев жизни без необходимости лечения (главное, чтобы ребёнок находился под постоянным наблюдением специалиста). Если по прошествии этого времени проблема не исчезнет, то врач назначает особый массаж, а также приём антибиотиков в виде капель. Кроме того, в ряде случаев может проводиться бужирование слёзного пути с использованием тонкой трубки.
Если непроходимость слёзных каналов стала следствием полученной травмы лица, то во многих случаях дренажная система по прошествии некоторого времени также самостоятельно восстанавливается без необходимости специального лечения.
Что касается возможного хирургического лечения патологии, то оно в основном назначается детям подросткового возраста, взрослым пациентам, а также маленьким детям, если другие способы лечения оказались неэффективными. В данном случае цель операции заключается в том, чтобы восстановить повреждённый или недостаточно развитый слёзный канал. Ко всему прочему, может быть проведена дакриоцисториностомия – процедура, во время которой перед хирургом стоит задача в формировании нового слёзного прохода между слёзным мешком и полостью носа. К слову, подобная такая операция считается достаточно сложной и проводится под общим наркозом. После хирургического вмешательства пациент в течение некоторого времени должен будет принимать специальные лекарственные препараты, направленные на уменьшение отёчности слизистой оболочки, а также закапывать капли для профилактики занесения инфекции и снижения выраженности послеоперационного воспалительного процесса.
Если вовремя не диагностировать непроходимость слёзных путей и не начать правильное лечение, то это приведёт к длительному застою слёзной жидкости. В свою очередь, в таких условиях активно могут развиваться различные болезнетворные бактерии, грибки и вирусы, вызывая тем самым те или иные глазные инфекции.
Подготовка ребенка к зондированию
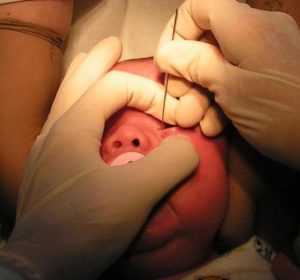 Оптимальный период проведения зондирования – новорожденность или возраст 1-5 месяцев. При откладывании операции на поздний срок увеличивается вероятность осложнений, в частности повторной закупорки, необходимости еще одного зондирования. Кроме того, в младшем возрасте ребенку не больно, нет неприятных ощущений. При взрослении пленка твердеет, ее удаление не так безболезненно.
Оптимальный период проведения зондирования – новорожденность или возраст 1-5 месяцев. При откладывании операции на поздний срок увеличивается вероятность осложнений, в частности повторной закупорки, необходимости еще одного зондирования. Кроме того, в младшем возрасте ребенку не больно, нет неприятных ощущений. При взрослении пленка твердеет, ее удаление не так безболезненно.
Перед прокалыванием канала ребенку следует посетить отоларинголога. При выявлении искривленной перегородки носа операция нецелесообразна. Необходимо другое хирургическое вмешательство.
Перед операцией новорожденного за 1,5-2 часа не следует кормить для предупреждения срыгивания. Для предотвращения случайных шевелений руки, ноги детям желательно туго спеленать. При необходимости применения лекарственных средств проконсультироваться с врачом на предмет их совместимости с используемыми медикаментами во время вмешательства и после него.
Перед операцией выполняются следующие мероприятия:
- постановка диагноза дакриоцистита, дифференциальная диагностика;
- посещение педиатра для исключения заболеваний, воспалительных процессов, служащих противопоказанием к зондированию в определенный период;
- сдача общего анализа крови;
- посещения аллерголога для предупреждения развития непереносимости анестезии, нежелательных реакций, выявления возможной аллергии;
- анализ содержимого слезного мешка, выявление возбудителей для последующего назначения медикаментов в реабилитационный период после зондирования;
- анализ крови на свертываемость;
- определение степени закупорки канала с помощью пробы Веста, когда в глаза закапывается окрашенная жидкость, в нос вставляется тампон, по количеству окрашивания делаются выводы.
Подготовка малыша к зондированию
Операцию проводят детям в возрасте 1-4 месяца. Зондирование слезного канала у новорожденных не отличается от процедуры для детей постарше. Перед бужированием ребенка нужно обследовать у врача отоларинголога. Он должен исключить искривление носовой перегородки, так как в этом случае процедура не даст должного эффекта. Подготовка малыша к зондированию включает следующие этапы:
- Проверка крови пациента на свертываемость.
- Анализ содержимого слезного мешка.
- Осмотр педиатра для исключения сопутствующих заболеваний.
- Консультация с аллергологом для предотвращения аллергических реакций при применении анестезии.
- Для проверки проходимости проводят пробу Веста. Она заключается в том, что ребенку закапывают в глаз жидкость с красителем, а в нос вставляют ватный тампон. Насколько сильно закупорен канал, покажет количество окрашенной жидкости на тампоне.
ИНТЕРЕСНО: если у родителей карие и зеленые глаза, то какие они будут у ребенка?
За несколько часов до операции новорожденного не стоит кормить, чтобы он не срыгнул во время процедуры.
Непосредственно перед проведением зондирования ребенка нужно туго спеленать. Это предотвратит шевеления малыша, которые могут помешать врачу. Перед зондированием нельзя принимать лекарства, несовместимые с теми, что применяются во время операции.
Риски
На деле, процедура достаточно безопасна, ведь все проводится под анестезией, достаточно лишь будет заняться уходом за ребенком после операции, то есть не забывать про массажи, капать антибактериальными препаратами и следить за состоянием глаз. Родители также могут и выбрать себе лечащего врача опытнее, чтобы он точно не допустил осечку.
Если же ребенок простудится в ближайшее время после операции, то нагноение повторится, в противном случае рецидивов практически не наблюдается. Поэтому зондирование глаза у новорожденных и считается самым эффективным, быстродействующим и безопасным способом.
Причины воспаления слезного канальца
Основной причиной развития воспалительного процесса является закупорка слезного канала из-за того, что при рождении у ребенка не прорвалась пленка, которая защищает глазки новорожденного внутри утробы матери от околоплодных вод. Пленка также защищает от околоплодных вод нос и дыхательные пути крохи. Обычно она самостоятельно разрывается сразу после родов малыша с первым его криком. Но бывает, что пленка так и остается целой, и это в дальнейшем препятствует нормальному процессу слезоотделения.
- Причины воспаления слезного канальца
- Диагностика дакриоцистита
- Алгоритм проведения зондирования
- Действия после проведения зондирования
- Осложнения после процедуры
Как следствие – слезы накапливаются в слезном мешочке, происходит его деформация и в результате провоцируется развитие воспалительного процесса.
Радикально решить эту проблему поможет зондирование слезного канальца у новорожденного. Обычно процедура проводится деткам в двух или трехмесячном возрасте, но допускается проведение процедуры и в более раннем возрасте, если есть на то прямые показания.
В категорию риска входят дети с синдромом Дауна, краниосиностозом, последовательностью Голденхар, синдромом расщелин, гемифациальной микросомией или любой лицевой аномалии средней линии.
Стоит отметить и иные причины возникновения дакриоцистита (воспалительного процесса слезных канальцев).
Среди них инволюционный стеноз (наиболее распространенная причина обструкции НЛД у пожилых людей), новообразования в слезном мешочке, болезнь Синуса (врожденная или приобретенная после некорректного хирургического вмешательства – повреждение синуса), травмы (переломы назо-орбитальные), заболевания воспалительного типа, неоплазм.
Причины непроходимости слезных каналов и показания к операции
Непроходимость слезных каналов встречается примерно у 5% новорожденных детей. Чем она вызвана? У каждого ребенка во время пребывания в утробе матери глазки, дыхательные пути и нос предохраняются при помощи желатиновой пленки. При рождении она обычно лопается. Если этого не происходит, то в слезно-носовом канале образуется пробка.
Такая желатиновая пробка препятствует нормальному слезоотделению. Жидкость не попадает в носовой канал и скапливается в слезном мешочке. В результате он может деформироваться и воспалиться. Размножение бактерий ведет к образованию гнойных выделений, возле глаз образуется припухлость. Эти явления приводят к развитию дакриоцистита.
Дакриоцистит также может быть вызван врожденным или приобретенным искривлением носовой перегородки. Это становится причиной закупорки канала слизью и отмершими клетками эпителия. Отсутствие правильного лечения может нанести серьезный вред здоровью ребенка. Дакриоцистит сопровождается следующими симптомами:
- у малыша постоянно течет слеза из глазика;
- припухлость под глазом;
- гнойные выделения, которые приводят к склеиванию ресниц после сна;
- отечные веки.
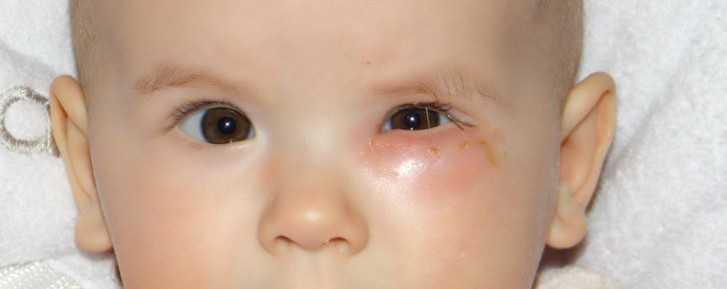
После диагностирования дакриоцистита специалист может назначить малышу массаж слезного канала и применение противовоспалительных глазных капель. Родители могут делать его дома самостоятельно. При отсутствии положительной динамики после проведения курса массажа необходимой и эффективной процедурой является зондирование слезного канала.
Диагностика и лечение
У части детей к 14-му дню жизни желатинозная пробка самостоятельно рассасывается, воспаление стихает, и заболевание заканчивается без всяких последствий. Но в некоторых случаях этого не происходит, и тогда требуется помощь детского офтальмолога.
Лечение дакриоцистита новорожденных состоит из двух этапов.
Первый этап заключается в массаже слезного мешочка. Слезный мешочек находится у внутреннего края глазной щели. Взрослый человек может прощупать его у себя через кожу. Массаж проводит мама, после каждого дневного кормления движениями с усилием вверх и вниз — по 6-10 движений. Если при массаже количество гнойного отделяемого в глазной щели увеличивается (выходит из слезного мешка) — массаж проводится правильно. Массаж тем более эффективен, чем младше ребенок. Не имеет смысл делать массаж еле касаясь, нужно его делать с разумным усилием.
Массаж — самая важная процедура на первом этапе лечения дакриоцистита новорожденных, так как он воздействует на причину и направлен на улучшение проходимости слезных путей. Однако и со скопившимся гноем мириться нельзя. Необходимо промывать глазное яблоко, с тем чтобы удалить частицы гноя. Лучше всего это делать раствором фурацилина (одна таблетка на стакан кипятка). Протирают глазную щель стерильным ватным тампоном от виска к носу. Лучше использовать ватные тампоны, а не марлевые, так как марлевые оставляют ворсинки. После того как гной эвакуирован необходимо закапать раствор антибиотика. Как правило, это левомицитин 0.25% .
Обычно назначения врача выглядят примерно так:
Методы лечения дакриоцистита
Если у малыша диагностировали дакриоцистит, то сначала рекомендуется медикаментозная терапия и толчковой массаж. Принцип его заключается в том, чтобы массировать слезный канал. В некоторых случаях от этого массажа разрываются оболочки и гнойное содержимое выходит. Если же консервативная терапия не помогает, то назначается зондирование слезного канала.
Зондирование слезного канала – процедура, во время которой коническим или мягким цилиндрическим зондом проверяется проходимость носослезных каналов, после которого производится промывание слезного мешка специальными антисептиками. Таким образом решается проблема, тревожащая малыша и его родителей.
Подробнее о процедуре зондирования слезного канала
Консультация детского офтальмолога разъяснит все моменты. Компетентная помощь профессионала поможет быстро устранить проблему с закупоркой слезного канала. Желательно сделать зондирование до года, поскольку оболочки не сильно плотные, а сама процедура легко переносится ребенком. После года зондирование делают под кратковременным масочным или внутривенным наркозом.
Лучше всего сделать зондирование сразу после рекомендации врача, иначе со временем он может перерасти во флегмону слезного мешка, гайморит, тромбофлебит глазных артерий. Не стоит бояться этой процедуры! Она легко переносится детьми, а самый высокий процент выздоровлений среди детей, которым сделали процедуру до 3-месячного возраста! В данном случае, чем младше – тем лучше!
При возникновении проблем у своего малыша – обращайтесь за помощью в «Мед-Союз»! Наши специалисты осмотрят вашего ребенка, дадут правильные рекомендации, а также смогут сделать зондирование слезного канала в Сумах, если это понадобится. «Мед-Союз» — окажем помощь самым маленьким!


































