Симптомы
Такие признаки, как выраженное слезотечение, образование припухлости между носовым углом глаза и переносицей характерны для всех форм заболевания. Остальные симптомы зависят от характера воспаления.
Хронический дакриоцистит
В области слезного мешка появляется безболезненное фасолевидное мягкое выпячивание. Самостоятельно или при надавливании на него из отверстий близь носового угла глаза выделяется слизь или гной, склеивающие ресницы. Также наблюдается покраснение слезного мясца (маленького округлого образования во внутреннем углу глаза) и слизистой оболочки с изнаночной стороны век.
Иногда развивается водянка (гидропс, дакриоцистоцеле) слезного мешка. Это происходит тогда, когда нарушается отток не только в полость носа, но и в обратную сторону. При этом стенки слезного мешка продолжают вырабатывать слизистый секрет. Припухлость достигает значительных размеров (иногда до грецкого ореха) и из-за истончения кожи над ней приобретает серовато-синеватый цвет.
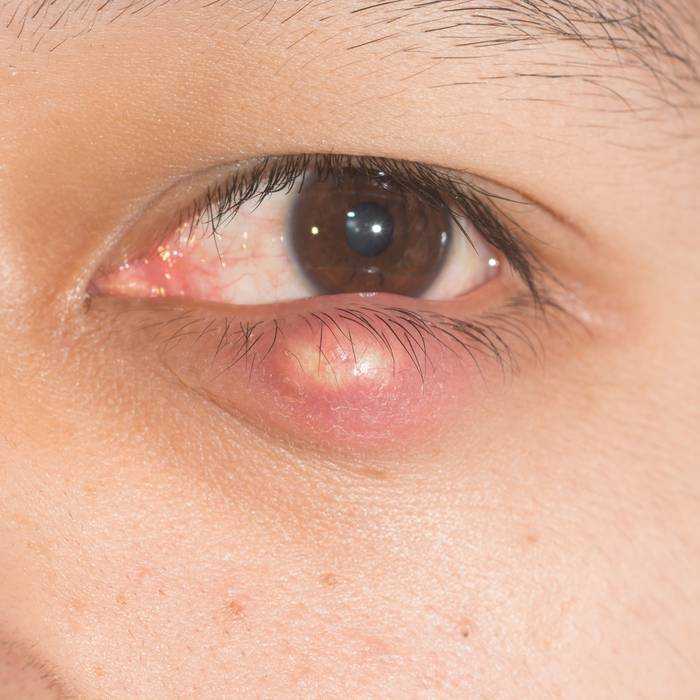
Острый дакриоцистит
Из-за резкого отека окружающих слезный мешок тканей, в том числе век, глазная щель сужена, вплоть до полного их смыкания. Отделяемое может отсутствовать из-за затрудненного оттока. Сама припухлость в начальной стадии процесса плотная на ощупь, болезненная при касании. Кожа над ней приобретает красный оттенок. Присутствуют симптомы интоксикации организма – повышается температура тела, появляется головная боль, общая слабость.
Через несколько дней образование размягчается – формируется абсцесс. Последний может вскрыться на поверхность кожи, рана в месте прорыва постепенно затягивается. Иногда гной прокладывает себе дорогу через тонкую слезную косточку – образуется внутренний свищ, открывающийся в полость носа.
Лечение непроходимости слезного канала
Иногда для полного открытия закупоренного слезного протока требуется проведения нескольких процедур. При подозрении на наличие инфекцию врач, скорее всего, назначит антибиотики.
У многих детей с врожденной непроходимостью слезного канала в первые несколько месяцев жизни это состояние проходит — по мере того, как созревает дренажная система или открывается дополнительная мембрана, включающая носослезный проток. Для стимуляции этих действий офтальмолог может порекомендовать специальную технику массажа.
Цель массажа заключается в надавливании на слезный мешок с тем, чтобы вскрыть мембрану на дне слезного протока. Для этого взрослый помещает руки по обе стороны лица ребенка и указательными пальцами, размещенными между внутренним углом глаза и боковой стороной носа, вдавливает и опускает слезные мешки в течение нескольких секунд. Один сеанс включает 10 таких движений.
Массаж следует делать утром и вечером. Самое оптимальное время для этой процедуры — во время смены подгузника.
Если непроходимость слезного канала вызвана травмой, то, как правило, через несколько месяцев после повреждения дренажная система восстанавливается сама по себе. Если этого не происходит, пациенту назначается операция.
Для младенцев, у которых заблокированные слезные протоки не открываются сами по себе, может быть использована техника дилатации, зондирования и ирригация. Во время этой процедуры через пункту и носовое отверстие проводится узкий зонд, при этом дренажная система слезоотвода промывается физиологическим раствором. Это помогает устранить любые остаточные засору.
Балонная дакриопластика подразумевает открытие суженных или заблокированных рубцами дренажных каналов под общей анестезией. Для этого используется узкий катетер и баллон.
С помощью процедуры, называемой стентированием или интубацией, которая проводится под общей анестезией, для вскрытия закупорок используются микроскопические трубки. Врач размещает трубку через одну или обе пункты в углу глаза, дренажную систему и нос и оставляет ее там на 3-4 месяца, после чего она удаляется.
Также существует вариант с хирургическим вмешательством. Он подходит для малышей с врожденной аномалией, когда перепробованы все остальные методы.
Дакриоцисториностомия — так называется хирургическая процедура, которую обычно проводят для лечения большинства случаев закупорки слезных протоков у взрослых и редко у детей. В результате этой операции создается новый маршрут для слез, который пролегает между слезным мешком и носом. Он проходит мимо носослезного канала, который обычно и является местом закупорки. На 3-4 месяца туда прокладываются стенты для заживления, которые затем удаляются.
В зависимости от типа закупорки, хирург может рекомендовать создать совершенно новый маршрут от пункты к носу с обходом системы дренажа слез. По сути это восстановление всей дренажной системы, которое носит название конъюнктиводакриоцисториностомия. Примерно через 3-6 месяцев офтальмолог удалит все стенты, которые были установлены, чтобы сохранить новый канал открытым во время заживления.
Если непроходимость слезного канала вызвана опухолью, то обычно проводится операция по ее удалению или используются другие методы для уменьшения образования.
На платформе Vikids вы можете:
Немного анатомии
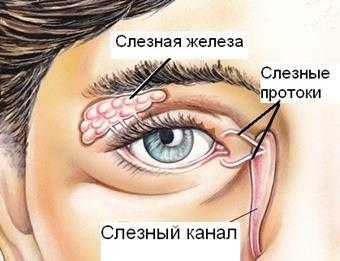
Природа наделила человека уникальным слезным аппаратом, который состоит из слезной железы и слезоотводящих путей. Слезная железа имеет миндалевидную форму и расположена чуть позади глаза под фронтальными костями черепа. От нее к глазу и веку проложен десяток слезных каналов. При моргании из слезной железы выделяются слезы, которыми омывается глаз. Стерильные слезы поддерживают глаз в чистоте, увлажняют его, а содержащиеся в них энзимы разрушают бактерии, препятствуя распространению инфекции.
Слезные точки во внутреннем уголке глаза (на нижнем и верхнем веке) соединены со слезным мешком, из которого слезы через носослезный канал попадают в нос. Бесперебойный отток глазной жидкости осуществляется за счет отрицательного давления в слезном мешке.
В случае непроходимости каналов, образованная в глазу жидкость застаивается в слезном мешке и может привести к его отеку и воспалению. В таких случаях требуется промывание.
Закупорка слезного канала у детей — причины
Слезы вырабатываются слезными железами, которые находятся над глазами. Слезы стекают через слезно-носовой канал в полость носа. Закупорка протоков препятствует нормальному прохождению слез. Слезы играют важную роль, они поддерживают влажность глаз и снабжают их кислородом. Они также защищают глаза, покрывая их поверхность естественными антибиотиками и смывая раздражающие или вредные вещества.Закупорка слезных протоков является наиболее распространенным расстройством у младенцев.Наиболее распространенной причиной блокирования слезного протока у ребенка является то, что система слезных протоков развивается только частично. Основные причины обструкции слезно-носового канала:
- клапан в конце слезного канала открывается «не правильно»;
- слезные каналы слишком узкие.
Менее распространенные причины
- инфекции, вызывающие отек лица, что оказывает сильное давление на слезные протоки;
- носовая кость блокирует путь, по которому слезы обычно проходят к носу;
- кисты или опухоли;
- повреждение слезно-носовых протоков.
Большинство заблокированных слезных протоков проходят без лечения в течение первого года жизни ребенка.
Дакриоцистит новорожденных — особая форма болезни
Специфическая форма заболевания — дакриоцистит новорожденных (или врожденный). У плода существует перегородка-пленка, перекрывающая слезно-носовой канал. Она разрывается во время родов, или незадолго до них. Но у 5–8 % новорожденных эта пленка сохраняется. А у каждого десятого из них она сохраняется с двух сторон. Нормальный отток слез невозможен, что и вызывает развитие болезни. Очень часто течение заболевания дополняется конъюнктивитом.
Лечение дакриоцистита у малышей первого года жизни имеет свои особенности. Маму обучают делать массаж слезного мешочка, который легко прощупывается под внутренним углом глаза. Каждый день по несколько раз легкими круговыми движениями массируется данная область. Это помогает добиться отделения гноя. После массажа ваткой со слабым раствором фурацилина проводят промывание глаза.
После очищения от гноя на протяжении двух недель закапывают в глаз антибактериальные капли.
Возможные осложнения
Лечение дакриоцистита с использованием зонда нельзя затягивать, если попытки справиться без операции не дают результата. Болезнь несет опасность таких осложнений:
- хронические заболевания глаз;
- абсцесс слезного мешка;
- необходимость применения общего наркоза при зондировании у ребенка старше 1 года;
- возникновение флегмоны орбиты глаза;
- распространение инфекции (абсцесс мозга, сепсис).
Не стоит недооценивать этот диагноз, так как последствием нелеченного дакриоцистита может стать потеря зрения, а в тяжелых случаях – летальный исход.
Зондирование делается только по назначению офтальмолога. Провести процедуру можно в больнице в порядке очереди или записаться в медицинский центр и сделать операцию в удобное время. В Москве зондирование слезного канала может стоить от 500 до 7000 руб., средняя цена – 2000 руб. за один глаз.
Симптомы воспаления слёзного канала
Признаки дакриоцистита проявляются постепенно. Как внешне выглядит воспаление слёзного канала можно увидеть на фото.
Первое, на что обращают внимание – это внезапное обильное слезотечение при низких температурах воздуха. Симптом говорит о начальном этапе заболевания
Другие признаки дакриоцистита:
- синдром мокрого глаза;
- отёк нижнего века;
- помутнение зрения;
- зуд, краснота, болезненность век;
- увеличение лимфоузлов за ушами;
- неконтролируемое слезотечение;
- гнойные выделения из слёзного протока.
В тяжёлых случаях отёк нижнего века сужает глазную щель. Обычно болезнь диагностируют только с одной стороны.
Осложнения
При правильном лечении прогноз благоприятный. Своевременно проведенное хирургическое вмешательство восстанавливает отток слезы.
Хронический дакриоцистит представляет постоянную опасность для глаза и может осложниться следующими заболеваниями:
- Частые бактериальные конъюнктивиты. Микроорганизмы размножается внутри слезного мешка и попадают на слизистую оболочку глаза, вызывая ее воспаление.
- Кератит и язва роговицы. Гнойное отделяемое может инфицировать роговицу при малейшем ее повреждении.
- Дерматит кожи век, блефарит. Развивается при обильных выделениях из слезных протоков.
Осложнения острого гнойного воспаления более опасны:
- внутренний свищ в полость носа;
- флегмона орбитальной клетчатки;
- панофтальмит (гнойное расплавление всех структур глазного яблока);
- инфекционные поражения головного мозга (менингит, энцефалит);
- тромбоэмболия вен головы.
Промывание слезного канала у новорожденных
У всех новорожденных носослезные каналы изначально перекрыт желатинозной пленкой, которая уже в течение первых 15 дней жизни малыша должна раствориться без медикаментозного вмешательство исключительно под действием слез.
В 6% случаев эта пленка не растворяется, что говорит либо о ее прочности, либо об аномальном строении каналов или костей черепа, что также мешает нормальному оттоку слез.
Важно! В таких случаях необходимо выполнять промывание, но делать его нужно не в первые недели, а подождать, пока малышу не исполнится ходя бы два месяца.
Процесс предполагает предварительное обезболивание с помощью местного наркоза, после чего в канал для расширения вводится зонд Зихеля – специальный конический инструмент.
После этого берется зонд Боумена, который имеет заостренные концы, и производится прокалывание желатинозной пленки.
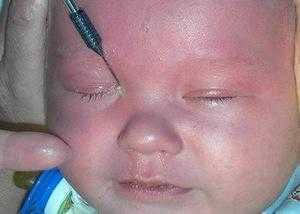
промывания выполняется дезинфекция путем инстиллирования антибиотиков
Это необходимо для предотвращения развития инфекционных заболеваний, и закапывать такие глазные капли необходимо в течение нескольких последующих дней.
Учитывая, что речь идет о новорожденных, которые могут плохо переносить компоненты антибиотических лекарств, необходимо строго придерживаться предписания врачей относительно названия препарата и дозировки, а самостоятельный выбор средства должен быть исключен.
Внимание! В течение двух последующих недель желательно делать ребенку массаж слезных канальцев.
Это простая процедура: указательным пальцем необходимо совершать в течении 1-2 минут легкие нажатия на внутренний уголок глаза, нащупав в этой области небольшой уголок.
Выполнять такой массаж рекомендуется во избежание рецидива болезни, так как закупорка может происходить и после промывания.
Сам процесс промывания – безболезненный и длится максимум пятнадцать минут.
При диагностировании проблем со слезными каналами откладывать промывание не стоит, так как с возрастом заблокированный канал будет труднее пробить и промыть.
Осложнения после диагностического выскабливания
При проведении диагностического выскабливания опытным врачом, осложнения бывают крайне редко. Но они,всё же, могут быть следующими:
- Повреждение слизистой матки или избыточное выскабливание – ситуация, когда кюреткой был повреждён ростковый слой матки и эндометрий перестал расти;
- Воспаление матки – возникает при нарушении правил антисептики или при выполнении процедуры при наличии очага воспаления.
- Гематометра – её причина — спазм шейки матки и скопление крови в её полости;
- Надрыв шейки матки – возникает при её натяжении щипцами для фиксации;
- Перфорация матки – её прободение (прокол) вводимым через шеечный канал инструментом.
Диагностическое выскабливание – важный метод диагностики различных гинекологических недугов. Часто бывает, что назначение адекватного лечения невозможно без проведения этого вида диагностики. А гистологическое исследование полученных при выскабливании образцов тканей позволяет лечащему врачу обойтись при назначении лечения минимумом препаратов, так как гистология даёт самый точный результат наличия того или иного заболевания.
О консультации гинеколога в Санкт-Петербурге/ Consultation of a gynecologist
В нашей клинике в СПБ принимают гинекологи высшей и первой аттестационной категории. Все врачи имеют подтверждающие квалификацию сертификаты, выданные в СПБ и Москве. Стоимость первичного приема гинеколога — 1000 руб., консультация по результатам анализов или УЗИ — 500 руб.
Записаться к гинекологу Вы можете без страхового полиса, регистрации в Санкт-Петербурге и российского гражданства.
You can apply to us without having an insurance policy, registration in St. Petersburg and Russian citizenship.
ATTENTION! IN THE CLINIC IS A DOCTOR SPEAKING IN ENGLISH LANGUAGE!
Промывание слезных каналов у младенцев
При рождении малыша носослезные каналы у детей перекрыты желатиновой пленкой, которая под воздействием слез должна раствориться в первые две недели жизни ребенка. Однако у 6% новорожденных этого не происходит по причине повышенной прочности пленки или аномального строения каналов и костей черепа, что затрудняет отток слез.
В таких случаях не ранее чем после достижения ребенком двух месяцев, офтальмологи практикуют ряд манипуляций, связанных с удалением пленки с дальнейшим зондированием и промыванием слезно-носового канала. Предварительно обезболив место проведения процедуры, вводят специальный конический инструмент, именуемый зондом Зихеля. Эта манипуляция необходима для изначального расширения канала, в который затем вводится зонд Боумена. Этим инструментом, имеющим заостренные концы, и прокалывается желатиновая пленка.
На последующем этапе осуществляется промывание слезных каналов дезинфицирующим раствором. Для того, чтобы избежать инфицирования слезоотводящей системы, процедура завершается дезинфекцией слезных путей глазными каплями с антибиотиком. Процесс промывания является абсолютно безболезненным и длится не более четверти часа. В течение последующих нескольких дней ребенку следует закапывать глазные капли, тщательно подобранные врачом с учетом возраста пациента, по схеме и в дозировке, предписанной офтальмологом.
Чтобы предотвратить рецидив заболевания и не допустить образования спаек, офтальмологи рекомендуют массировать слезные канальцы ребенка в течение двух недель после удаления пленки. Для этого с помощью указательного пальца следует слегка нажимать на внутренний уголок глаза в течение одной-двух минут.
Нередко на восьмом-девятом дне жизни у ребенка развивается дакриоцистит — гнойное воспаление глаз, сопровождающееся покраснением внутреннего угла глаз, слезотечением и выделением гноя из слезной точки при надавливании на слезный мешок. Это заболевание развивается из-за застоя слез, вызванного остатками эмбриональной ткани в носослезном канале, которая препятствует оттоку слез из слезного мешка.
При дакриоцистите новорожденных, офтальмологи практикуют специальный массаж, который направлен на улучшение проходимости слезных путей, и только в случае его неэффективности назначают лечение в виде зондирования и промывания закупоренных слезных каналов.
На первом этапе лечения маме новорожденного рекомендуется проводить массаж слезного мешочка младенца (6 -10 движений вверх и вниз с усилием) после каждого кормления. При правильном выполнении массажа увеличивается количество выходящего гноя.
После массажа необходимо промывать глазное яблоко раствором фурацилина (1 таблетка растворяется в стакане кипятка). Гнойные частички следует удалять, протирая глазную щель смоченными в растворе ватными тампонами движением от виска к носу. Процедура заканчивается закапыванием раствора антибиотика — по 1 капле 0,25% левомицетина не менее 5 раз в сутки.
Эффективность процедуры напрямую зависит от возраста ребенка, чем он младше, тем эффективнее такой массаж. Подобное лечение рекомендуется проводить в течение двух недель и только в случае его неэффективности приступать ко второму этапу, а именно описанному ранее зондированию и промыванию.
Курс лечебных промываний при дакриоцистите у новорожденных в некоторых случаях может затянуться на неделю-две, при этом процедуры проводятся с периодичностью раз в один-два дня.
Что позволяет выявить промывание слезного канала?
специалист может диагностировать различные нарушения
- Если раствор начинает медленно выделяться из противоположной слезной точки – можно сделать выводы о стенозе носослезного протока или диагностировать сращение устьев каналов.
- В случаях, когда жидкость вытекает из того же места, куда вводилась – ставится диагноз «стеноз внутреннего отдела канала».
- При усилении давления на поршень шприца, которым вводится раствор для промывания, жидкость начинает вытекать из носа. Это признак заращения носослезного протока.
- Иногда жидкость вытекает из противоположной слезной точки, но не сразу, а спустя несколько секунд, и в растворе могут обнаруживаться следы крови. В этом случае также можно говорить о стенозе носослезного протока.
Если со слезными каналами все в порядке – жидкость свободно выходит через нос, при этом специалисту не требуется прилагать усилий для введения раствора: он легко входит даже при незначительных усилиях, оказываемых на поршень.
Лечение Дакриоцистита:
Лечение хронических воспалительных заболеваний полости носа и придаточных пазух.
Лечение хронического дакриоцистита хирургическое — дакриоцисториностомия. Экстирпацию слезного мешка производят только в исключительных случаях (у лиц преклонного возраста, при значительной деформации слезного мешка после травмы). При остром дакриоцистите назначают внутримышечные инъекции бензилпенициллина натриевой соли по 300 000 ЕД 3-4 раза в сутки либо внутрь тетрациклин по 100 000 ЕД с нистатином по 0,1 г 4 раза в день, биомицин по 100 000 ЕД 4 раза в день, сульфадимезин по 1 г 4 раза в день или другие сульфаниламиды. Местно: УВЧ-терапия, соллюкс, кварц, горячие припарки, согревающие компрессы. При сформировавшемся абсцессе его вскрывают через кожу с дренированием полости абсцесса, а после стихания острых воспалительных явлений производят дакриоцисториностомию.
У новорожденных при наличии дакриоцистита нужно попытаться выдавить содержимое слезного мешка по направлению к нижнему отверстию слезно-носового канала с целью разорвать пленку, закрывающую канал. Если однократного выдавливания недостаточно, то проводят систематические ежедневные выдавливания до полного излечения. Промывают также слезные пути 2% раствором борной кислоты, раствором натриевой соли бензилпенициллина (5000-10 000 ЕД в 1 мл), инсталляции 20% раствора сульфацила натрия 3-4 раза в день, 2% раствора колларгола 2-3 раза в день. При отсутствии эффекта производят зондирование тонким зондом через нижнюю слезную точку или ретроградно со стороны носа. В случае выделения гноя через слезную точку при надавливании на область слезного мешка зондирование не производят.
Прогноз при своевременном лечении благоприятный.
Атака на слизистую оболочку глаз
Конъюнктивит — самая частая причина выделений из глаза. По характеру выделений можно дифференцировать конъюнктивиты разного происхождения.
 Конъюнктивит
Конъюнктивит
Вязкие выделения и обильные слезы говорят об аллергии. Если аллергическая реакция развивается в ответ на воздействие пыли и других аллергенов, глаза опухают, добавляются выделения из носа, зуд, кашель, выделения из глаз.
Наиболее распространенными аллергенами являются цветочная пыль, пылевые клещи, шерсть животных. Когда эти вещества попадают в глаза, организм начинает вырабатывать гистамин. Под его воздействием набухают кровеносные сосуды конъюнктивы. Это результат признаков аллергического конъюнктивита — покраснение глаз с зудом и выделениями, ощущение жжения, отек век, особенно по утрам. Естественно, что заболеванию свойственна сезонность. Часто встречаются семейные формы аллергии.
Лучший способ лечить аллергию — ограничить контакт с аллергеном. Для этого должны быть выполнены два условия: знать, какой аллерген влияет на здоровье, и уметь от него уйти.
- Для лечения назначают антигистаминные и противоотечные средства в виде глазных капель. Они эффективны, но иногда сушат глаза и вызывают дополнительные проблемы, поэтому использование глазных капель более пяти дней не рекомендуется.
- В более тяжелых условиях назначают местные формы легких стероидов. Лечение обычно эффективно, но при продолжении контакта с аллергеном симптомы могут сохраняться.
Инфекционный конъюнктивит очень распространен. Встречается как у детей, так и у взрослых, особенно поздней осенью и зимой. Воспаление конъюнктивы может быть как бактериальным, так и вирусным.
Вирусный конъюнктивит вызывает водянистые выделения, а при бактериальной инфекции из глаза выделяется густая вязкая жидкость. Выделения сопровождаются покраснением, зудом, слезотечением, жжением. Вирусный конъюнктивит чаще всего возникает в результате аденовирусной инфекции, поэтому ему предшествует боль в горле, кашель, хрипы.
Вирусный конъюнктивит лечится противовирусными и противоаллергическими глазными каплями. Легкий конъюнктивит лечится в домашних условиях, но если в течение нескольких дней состояние не улучшится, вам нужно будет снова обратиться к врачу.
Обильные густые вязкие выделения зеленого или желтого цвета — признак бактериальной инфекции. В это время опухают веки, из глаз выделяются слизь, гной или слезы. Выделения остаются на ресницах и веках. Во время сна ресницы могут слипаться, и может быть трудно открыть глаза. Склеры розовые или красные (хотя изменения могут не затронуть и склеры), с повышенной чувствительностью к свету.
При бактериальном конъюнктивите назначают капли, содержащие антибиотики. Врач может порекомендовать другое лекарство.
Инфекционный конъюнктивит — очень заразное заболевание, которое распространяется сезонно, как эпидемия. Избежать этого проще, если часто мыть руки, не трогать руками глаза и в целом соблюдать правила борьбы с инфекцией.
Обратитесь к врачу, если в результате лечения:
- Состояние не улучшилось;
- Болят глаза;
- Нарушено зрение;
- Веки и кожа вокруг глаз опухшие и покрасневшие;
- Симптомы сопровождаются головными болями.
Возможные осложнения и последствия
Вероятность возникновения осложнений зависит от возраста пациента, запущенности состояния и точности выполнения рекомендаций и предписаний офтальмолога, особенностей ребенка. Так, после зондирования у детей первого года жизни неблагоприятные последствия возникают лишь в 10% случаев, в остальных 90% осложнений нет.
Через несколько дней после вмешательства при условии соблюдений рекомендаций глаза у детей перестают слезоточить и гноиться.
Возможные осложнения:
- повышенная слезоточивость после оперативного вмешательства;
- раздражение слизистой века;
- конъюнктивит;
- небольшой рубец после бужирования слезного канала, в будущем приводящий к повторной непроходимости;
- небольшой риск кровотечения и инфицирования, не смотря на безопасность операции, отсутствие надрезов и влияния на жизненно важные органы;
- выделение крови из носа;
- заложенность носа.
При возникновении осложнений нельзя заниматься самолечением, необходима консультация офтальмолога. Также посещение клиники требуется при следующих состояниях:
- повышение температуры;
- слабость, вялость, тошнота и рвота;
- непроходящее через 14 дней обильное слезоотделение;
- кровотечение, покраснение глаз;
- конъюнктивит, гнойные выделения из органа;
- нет слез при плаче.
Для предупреждения развития последствий, образования спаек и повторной непроходимости слезного канала важно своевременно использовать глазные капли и другие выписанные медикаменты, выполнять рекомендации врача и регулярно делать массаж. Также важно избегать заражения простудными заболеваниями в период реабилитации
Для этого не контактировать с больными, не посещать места скопления людей, ограничить нахождение в детском саду или школе. В послеоперационный период ребенок восприимчив к бактериальным и вирусным заболеваниям, что может привести к рецидиву и необходимости повторного зондирования
Также важно избегать заражения простудными заболеваниями в период реабилитации. Для этого не контактировать с больными, не посещать места скопления людей, ограничить нахождение в детском саду или школе
В послеоперационный период ребенок восприимчив к бактериальным и вирусным заболеваниям, что может привести к рецидиву и необходимости повторного зондирования.
После операции нельзя тереть и прикасаться к глазам, за исключением промывания и массажа.
Классификация перфораций верхнечелюстной пазухи
Ороантральные свищи различают по:
1. Диаметру:
- малые – до 0.5 см;
- средние – 0.5-0.7 см;
- большие – от 0.7 см.
2. Форме сообщения:
- круглые,
- овальные,
- точечные,
- щелевидные,
- неправильной формы.
3. Срокам течения:
- острые – диагностированные сразу после образования в результате стоматологической процедуры;
- хронические – диагностированные спустя несколько дней после лечения.
4. Локализации:
- со стороны нёба,
- в альвеолярном отростке,
- в преддверии полости рта.
Перфорация гайморовой пазухи после удаления зуба
Почти все диагностированные случаи ороантрального свища верхнечелюстной пазухи случаются именно при экстракции верхних боковых моляров. Чаще патология возникает у больных с анатомическим взаимоотношением корней зубов с дном пазухи. Поэтому, если таким пациентам удалять зуб по стандартному протоколу, вероятность перфорации с последующим развитием осложнений возрастает.
Избежать последствий поможет правильное планирование экстракции зуба на компьютерном томографе, тщательный анализ КТ-снимка и применение щадящих методов экстракции единицы. Если перфорации не удалось избежать, необходимо оперативное микрохирургическое закрытие ороантрального сообщения в стерильных условиях, чтобы не допустить развития воспаления.
Причины патологии
Чаще всего заболевание развивается на фоне врождённого сужения носослёзного канала, когда секрет слёзной железы не может отделяться из протоков с необходимой скоростью и застаивается в них. В застоявшейся слёзной жидкости образуется патогенная микрофлора. Воспаление под глазом возникает не только по причине врождённой особенности строения протоков, но и вследствие их закупорки.
К закупорке слёзных каналов приводят болезни:
- искривление перегородки носа;
- сахарный диабет;
- болезни глаз, провоцирующие воспаление (ячмень, конъюнктивит, блефарит, ирит);
- онкология глаз и носа;
- заболевания, активизирующие жизнедеятельность золотистого стрептококка и стафилококка (ангина, отит, гайморит);
- атеросклероз;
- киста слёзного мясца;
- образование камней в слёзных проходах.
В период внутриутробного роста слёзный канал закрыт плёнкой, после рождения она разрушается, что позволяет слезам спокойно отделяться. Но иногда этого не происходит, и слёзный секрет, накапливаясь в протоках, провоцирует воспалительный процесс.
К воспалению под глазом также приводят:
- засорение слёзного канала инородными предметами и пылью;
- переохлаждение;
- повреждения глаз;
- неполное удаление косметики и плохая гигиена.
Систематическое переохлаждение организма приводит к стенозу канала – сужению просвета вследствие спазма.

































