Народные средства лечения диплопии
Народные средства основаны на использовании натуральных компонентов, но это не значит, что они могут вылечить диплопию и безопасны. Поэтому их можно использовать только как сопутствующие к основному лечению и только после разрешения врача. Правильное лечение усилит основную терапию, назначенную врачом.
Рецепты:
- Настой валерианы. 50 гр. сушеных листьев и 30 гр. корней валерианы нужно залить одним л. белого вина. Дать настояться 3 дня, периодически встряхивая. Затем настой процеживают и употребляют по 1 ст. л. за 30 минут до еды.
- Шиповник и калина. Смешайте плоды шиповника и калину в равных пропорциях по 1 ст. ложке. Залейте водой и кипятите 10 минут. Полученный отвар пьют по 100 грамм до еды два раза в день.
- Черника. 40 г листьев залить стаканом кипятка, процедить и пить по полстакана дважды в день.
- Отвар календулы. 20 г цветков заливают 0,5 л горячей воды и кипятят 2 часа. После процеживания принимают в течение дня.
Стоимость операции в России
Средняя цена такой процедуры для одного глаза составляет от 6 000 до 8 000 рублей.
При локальных отслойках на разных участках стоимость операции может возрастать до 15 000 рублей.
В некоторых клиниках проведение лазерной коагуляции может стоить несколько десятков тысяч рублей.
Следует знать! Такая цена обусловлена не более высоким качеством работы специалиста или применением особых препаратов, а объясняется «статусностью» организации.
Поэтому в таких случаях всегда есть смысл останавливаться на менее дорогостоящих предложениях.
. Для этого необходимо пройти обследование у офтальмолога в поликлинике, где пациенту выдается направление на операцию.

Основной недостаток такой услуги заключается во времени ожидания
Поэтому при серьезных нарушениях, когда требуется провести операцию как можно быстрее, такой вариант не подойдет.
Лечение отслоек сетчатки
Если отслойка сетчатки уже произошла, применяются оперативные методики лечения. С их помощью восстанавливается прилегание сетчатки к пигментному слою, содержащему сосуды. Чтобы наладить кровоснабжение сетчатки и возобновить ее функционирование, необходимо вдавить склеру в место отслойки.
Операции при отслойки сетчатки проводится с помощью экстрасклерального и эндовитреального метода.
1
Лечение отслоения сетчатки
2
Лечение отслоения сетчатки
3
Лечение отслоения сетчатки
Экстрасклеральный метод
Баллонирование склеры
Проводится при помощи специального катетера с баллоном, введенного за глаз снаружи. При этом нагнетается жидкость в баллон, он, увеличиваясь в объеме, создает давление на склеру в зоне разрыва сетчатки. После чего сетчатку укрепляют лазером. Через некоторое время, после того как в сетчатке образуются спайки, баллон извлекается из глаза.
Пломбирование склеры
Создается участок вдавливания склеры с помощью силиконовых губок.
Эндовитреальный метод
Витрэктомия, включает в себя частичное или полное удаление стекловидного тела для обеспечения доступа к заднему отрезку глазного яблока. Удаленное стекловидное тело заменяется специальной средой (газ, силиконовое масло).
Показанием для такого вмешательства служат большие разрывы сетчатки, тракции, гемофтальм (кровоизлияние в стекловидное тело).
Лазерная хирургия
Лазерное лечение — оптимальный метод, так как позволяет предотвратить развитие отслойки сетчатки. При своевременной диагностике очаговых изменений на периферии и их ограничительной лазеркоагуляции, риск отслойки сетчатки снижается на 96-98%.
Поэтому всех пациентов с жалобами на «плавающие» пятна, «вспышки» необходимо тщательно обследовать для выявления периферических дистрофий. При выявлении таких «опасных» очагов необходимо проведение лазерной коагуляции этих зон.
При проведении лазеркоагуляции сетчатки используются лазеры с длиной волны 532 нм. При воздействии лазерного луча на сетчатку образуется локальные «лазерные микроожоги» (коагуляты), которые в течение последующих 2-4 недель преобразуются в «спайки», ограничивающие распространение зоны дистрофии и удерживающие сетчатку в этой области.
Процедура не требует специальной подготовки, проводится амбулаторно и не имеет противопоказаний.
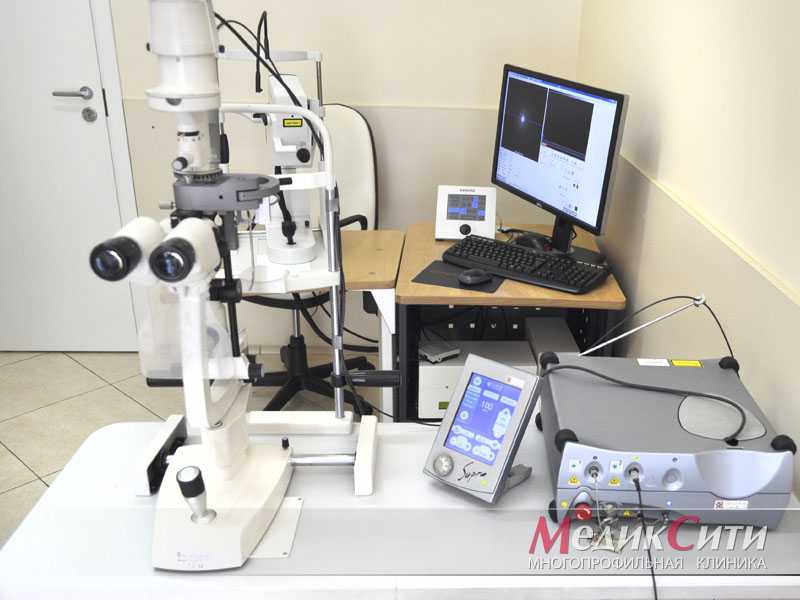
В клинике «МедикСити» лазеркоагуляцию сетчатки проводят в амбулаторных условиях на высокоточном инфракрасном лазере Supra 810.
Наши врачи-офтальмологи помогут сохранить здоровье ваших глаз!
Материал подготовлен при участии специалиста:
Советы врачей
Перед проведением процедуры врачи рекомендуют своим пациентам полностью проверить состояние здоровья. Например, если внутриглазное давление незначительно повышено, проведение операции может привести к образованию глаукомы, которая опасна для состояния глазных яблок.
После оперативного вмешательства важно полностью выполнять правила реабилитационного периода. Они значительно снижают риск образования побочных эффектов после вмешательства
Можно найти хорошего хирурга, который качественно выполнит операцию. В этом случае не потребуется повторное лечение при рецидиве заболевания.
Этапы проведения лазерной коагуляции
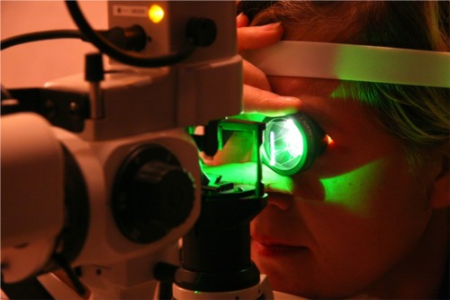
Перед началом процедуры в глаз закапываются капли для расширения зрачка и местной анестезии. Затем голову фиксируют к аппарату с трехзеркальной линзой, которая подводится непосредственно к передней стенке глаза для полного контакта. С помощью прицельного и прижигающего лазера, направленных на одну патологическую точку выполняется прижигание. Пациент при выполнении процедуры должен смотреть вперед и не двигать глазом.
Под воздействием лазера происходит резкое повышение температуры вместе воздействия, что вызывает коагуляцию, склеивание сетчатки с сосудистой оболочкой глаза и постепенное восстановление нормального кровоснабжения. При разрывах сетчатки лазер позволяет склеить фрагменты внутренней оболочки. Пациент во время процедуры не испытывает боли, но может почувствовать давление от линзы и увидеть свет от лазерного луча.
Каким будет зрение после замены хрусталика
В зависимости от того какое зрение после операции катаракты хочет пациент, подбирается определенный вид интраокулярной линзы. Самый доступный вариант – монофокальные ИОЛ, которые обеспечивают коррекцию зрения по одному фокусному расстоянию. Как правило, оптическую силу такой линзы врач рассчитывает для обеспечения качественного зрения пациенту вдаль. В результате человек отлично ориентируется в пространстве, самостоятельно распознавая объекты. Для чтения и работы вблизи в таком случае потребуется применение очков или контактных линз.

Если пациент не хочет использовать очки, тогда рекомендованы мультифокальные линзы, которые корректируют зрение вдаль, вблизи и на среднем расстоянии. Такие интраокулярные линзы полностью имитируют свойства природного хрусталика, изгибая свою форму под воздействием глазных мышц.
Ход операции
Оперативное вмешательство проводится в несколько этапов:
- на волосы больного надевают стерильную шапочку, чтобы предотвратить их попадание в глаза;
- пациент садится перед врачом, в его глаза закапывают анестезирующее средство, которое устраняет чувствительность на время не более 3 часов;
- в глаза вставляют линзу Гольдмана, через которую лазер способен навести фокус на сетчатку;
- воздействие лазерного луча на сетчатку.
Врачу нет необходимости надрезать роговицу, лазерный луч будет иметь эффект без этого. Во время процедуры пациенты крайне редко ощущают боль. Перед глазами человека мелькают яркие вспышки. Действие процедуры заканчивается в течение 15-30 минут, в зависимости от сложности операции.
 Если во время использования лазера для первого глаза человек чувствует дискомфорт, боль, врач может сделать перерыв перед тем, как воздействовать на второй орган зрения. После окончания процедуры человек переходит в темную комнату, где он находится в течение нескольких часов.
Если во время использования лазера для первого глаза человек чувствует дискомфорт, боль, врач может сделать перерыв перед тем, как воздействовать на второй орган зрения. После окончания процедуры человек переходит в темную комнату, где он находится в течение нескольких часов.
Если осложнений и побочных эффектов не возникло, его выписывают в этот же день. Рекомендуется отправиться домой вместе с родственниками или друзьями, так как возможно незначительное снижение остроты зрения сразу после процедуры.
Первые признаки и симптомы
Деформация и дистрофия глазных органов при сахарном диабете происходит очень медленно, поэтому на начальных стадиях развития данных процессов больной и сам не замечает у себя существенных изменений в зрительном восприятии. На протяжении нескольких лет зрение может быть хорошим, болезненные ощущения и прочие признаки каких-либо нарушений могут также полностью отсутствовать.
И когда патологические процессы уже достигают определенной фазы своего развития, у пациента могут появляться такие симптомы:
- пелена перед глазами;
- темные «пятна» или «мурашки» перед глазами;
- трудности с чтением, которых ранее не наблюдалось.
Это первые симптомы, которые свидетельствуют о том, что патология уже начала активно прогрессировать и пришло время заниматься ее лечением. Но зачастую многие диабетики не придают значения данным изменениям в зрительном восприятии и не предпринимают никаких мер.
Однако далее становится все хуже и хуже. Зрение постепенно падает, от перенапряжения глазных мышц появляются головные боли, возникают рези в глазах и ощущение сухости. И именно на этом этапе больные чаще всего идут к врачу и проходят обследование, которое позволяет выявить развитие ретинопатии.
Диагностические мероприятия, которые проводятся для выявления патологических процессов в глазах, могут включать в себя:
- проверку остроты зрения и выявление его границ;
- офтальмологическое исследование глазного дна при помощи специальных инструментов;
- измерение внутриглазного давления;
- ультразвуковое исследование глазного дна.
Необходимо отметить, что чаще всего проблемы со зрением возникают у тех людей, которые болеют сахарным диабетом на протяжении долгих лет (20 лет и более). Но в медицинской практике неоднократно были случаи, когда постановка диагноза «сахарный диабет» происходит уже на фоне плохого зрения.
После операции
Действие капель, расширяющих зрачок, постепенно ослабевает в течение 2-3 часов после операции. По мере этого восстанавливается обычная острота зрения. В первые часы может наблюдаться некоторое покраснение и ощущаться раздражение в глазу. Эти явления проходят самостоятельно в течение суток.
После операции рекомендуется постоянное ношение солнцезащитных очков до тех пор, пока не образуются прочные хориоретинальные спайки.
После процедуры нельзя садиться за руль и необходимо исключить другие виды деятельность, требующие повышенной концентрации внимания.
Восстановительный период после прохождения лазерной коагуляции сетчатки длится от 7 до 14 дней. В это период необходимо выполнять предписания, которые пациент получает от офтальмолога при уходе домой. Наиболее общие из них накладывают ограничения, исключающие:
- деятельность, связанную с резкими движениями, вибрацией, падением (в том числе спорт и активный отдых);
- наклоны тела, поднятие тяжестей, чрезмерное мышечное напряжение;
- зрительные нагрузки, особенно на близком расстоянии;
- употребление алкоголя;
- принятие больших объёмов жидкости, а также употребление острой и солёной пищи;
- тепловые и водные процедуры (посещение бани, сауны, бассейна, солярия, купание в открытых водоёмах).
При определённых обстоятельствах после проведения лазерной коагуляции сохраняется некоторый риск развития новых очагов дистрофии и отслоения сетчатки. В группе риска находятся больные сахарным диабетом. Всем пациентам после операции рекомендуется в течение полугода ежемесячно посещать офтальмолога для профилактического осмотра. Затем частота визитов снижается до ежеквартального. Если состояние остаётся стабильным, врач переводит больного на режим, рекомендуемый здоровым людям – прохождение осмотра у офтальмолога раз в год. Необходимо сообщать врачу о факте прохождения лазерной коагуляции сетчатки, если это не указано в медицинской карте.
При отягощённой наследственности профилактические ежегодные осмотры особенно важны для ранней диагностики возможного начала болезни. Своевременное выявление начавшихся трофических нарушений сетчатки позволит провести лазерную коагуляцию до появления признаков дегенерации и избежать её разрывов и отслоения.
Возможные осложнения после лазерной коагуляции
Самым частым последствием операции является воспаление конъюнктивы. Для профилактики врач назначает капли (например, Тобрекс), если пациент находится в больнице, контролировать их прием и состояние глаза будут специалисты. Если воспаление все же началось, возможно применение специальных ванночек, антибиотиков внутрь.
Повторное отслоение встречается также довольно часто. Это происходит, когда не устранена основная причина заболевания или ее в принципе нельзя устранить. Рецидив лечится тем же методом – лазерной коагуляцией сетчатки глаза.
Иногда после операции возникают нарушения зрения. Они могут развиться сразу и пройти после спадения отека или начаться спустя некоторое время. Пациента могут беспокоить сужение полей зрения, возникновения ярких пятен или точек перед глазами. Каждый случай исследуется врачом отдельно, рекомендации назначаются индивидуальные
Важно! При обнаружении у себя подобных симптомов нужно незамедлительно проконсультироваться со специалистом.
Некоторые пациенты сталкиваются после операции с таким явлением, как “сидром сухого глаза”. Он связан с тем, что не вырабатывается достаточного количества слезной жидкости, в результате возникают ощущения жжения, дискомфорта, которые проходят, если зевнуть. Этот симптом легко купируется специальными каплями, в частности, Систейн Баланс, которые помогают восстановить защитный липидный слой.
Прочие изменения редки и чаще всего являются следствием не действия лазера, а прогрессирования основного заболевания. Для их предупреждения рекомендуется не реже 1 раза в год посещать офтальмолога и проводить исследование глазного дна.
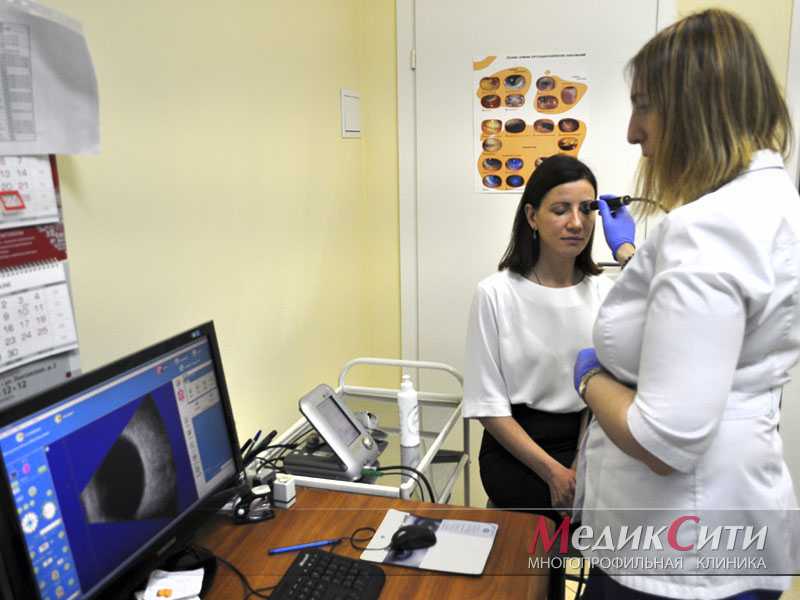
Методы диагностики заболеваний зрительного аппарата
Современные офтальмологические кабинеты оснащаются высокотехнологичным диагностическим оборудованием, которое предоставляет специалисту подробную информацию о состоянии зрительного аппарата пациента. Врачи применяют различные методики для постановки точного диагноза. Некоторые из них проводятся в рамках базовой диагностики, другие – только при подозрении на развитие каких-то заболеваний органов зрения. Рассмотрим самые востребованные.
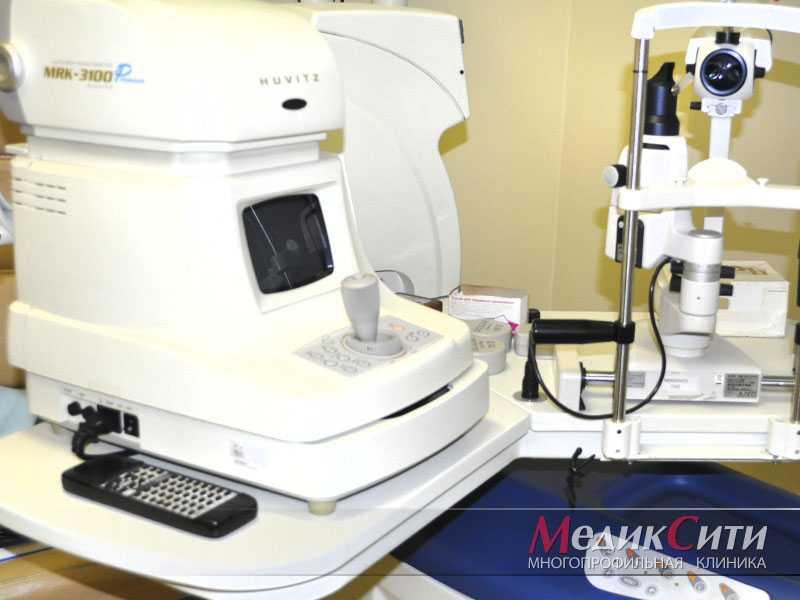
- Рефрактометрия. Проводится при помощи высокоточного оборудования – компьютерного рефрактометра. Методика направлена на изучение рефракции глаза, позволяет диагностировать астигматизм, гиперметропию и другие патологии.
- Визометрия. Предусматривается применение текстовых таблиц, проектора испытательных знаков. Исследование позволяет получить информацию об остроте зрения, определить разрешающую способность глаза.
- Измерение внутриглазного давления. Применяется чувствительный электронный тонометр.
- Скиаскопия. Офтальмолог использует скиаскопические линейки, пробные линзы, зеркало для проведения теневой пробы. Методика позволяет оценить клиническую рефракцию.
- Периметрия. Используется периметр, который позволяет определить поля зрения.
- Исследование сетчатки. Дистрофия, отслоение сетчатки, опухоль, кровоизлияние – распространённые патологии зрительного аппарата. Чтобы получить данные о состоянии сетчатки, применяются разные методики. Чаще всего офтальмологи используют 3-зеркальную линзу Гольдмана.
- УЗ биометрия. При помощи ультразвуковых волн определяются биометрические характеристики глаза (толщина хрусталика, его состояние и структура, длина глаза и пр.).
- УЗ кератопахиметрия. А эта методика направлена на изучение толщины роговицы.
- Кератотопография. Для работы офтальмологу потребуется топограф. При помощи этого инструмента врач изучает структуру роговичной оболочки, определяет неровности.
- Биомикроскопия. Для анализа состояния глаза потребуется щелевая лампа. Прибор состоит из бинокулярного микроскопа, источника света с диафрагмой. Методика позволяет точно локализировать патологический процесс.
- ОКТ. Диагностический метод, направленный на изучение состояния сетчатки глаза, зрительного нерва.
В офтальмологии применяют и другие методы диагностики
Важно не только собрать данные при помощи специализированного инструментария, а также качественно и грамотно их интерпретировать. Это уже зависит от квалификации специалиста, который проводит обследование
Постановка правильного диагноза – важный этап на пути к излечению заболеваний зрительного аппарата.
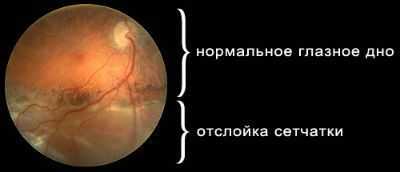
Симптоматика отслоения сетчатки глаза
Выделяют симптомы, характерные для ранних сроков отслоения, и клинические проявления состоявшейся отслойки сетчатки глаза.
К так называемым предвестникам относят:
Фотопсию — световые вспышки перед глазами.
Метаморфопсию — прямые линии искривляются, неправильно воспринимаются формы и пропорции
Важно не запутаться, это характерный признак макулодистрофии.
Мушки перед глазами.
Это ненадежные симптомы, которые могут свидетельствовать и о других офтальмологических болезнях
Людям со здоровыми глазами стоит обратить на них внимание и пройти диагностику. Тем, кто страдает от болезней глаз, эти симптомы могут говорить об обострении или прогрессировании других заболеваний
Симптомы отслойки сетчатки:
- Ранними симптомами может быть пелена, туманная завеса, возникающая перед глазами. Может возникнуть ощущение затемнения, тени перед глазами.
- Зрение начинает быстро падать. Причем с утра возможно временное улучшение.
- Сужается поле зрения с улучшением в утренние часы. Большую часть времени есть ощущение черной завесы, которая мешает смотреть.
Завеса постепенно распространяется на все поле зрения. Со временем отслоение сетчатки приводит к полной слепоте
Поэтому важно начинать лечение в момент появления первых признаков. В эффективности терапии отслойки сетчатки огромную роль играет время
Первые дни после лазерной коагуляции
Для быстрого восстановления зрения в первые дни после проведения лазерной коррекции необходимо придерживаться рекомендаций:
- исключить из рациона алкоголь;
- запрещена чрезмерная тряска;
- понизить физическое напряжение;
- воздержаться от управления автомобилем и другими потенциально опасными механизмами;
- не желателен долговременный просмотр телевизора;
- запрещено перенапрягать глаза;
- исключить долговременную работу за монитором компьютера;
- не рекомендовано длительное пребывание в вертикальном положении;
- нежелательно проводить наклоны вперед;
- чтение должно проводиться при хорошем освещении и не продолжительное время.
Для предупреждения развития осложнений необходимо проведение нескольких плановых осмотров. Возможно применение капель с разным воздействием:
- антисептические;
- обезболивающие;
- кератопротекторы.
 Желательно воздержаться от продолжительных прогулок зимой. Любые воспаления способны привести к ухудшению регенерации зрительного аппарата. Лучше воздержаться от посещения особенно людных мест, что позволит предупредить инфицирование патогенной микрофлорой глаз.
Желательно воздержаться от продолжительных прогулок зимой. Любые воспаления способны привести к ухудшению регенерации зрительного аппарата. Лучше воздержаться от посещения особенно людных мест, что позволит предупредить инфицирование патогенной микрофлорой глаз.
Причины появления этого симптома – почему двоится в глазах
Глаза видят предметы под разными углами, отклонения минимальны, поэтому здоровый человек их не замечает. Мозг обрабатывает полученную информацию, объединяя два изображения в одно целое. При диплопии пациент видит оба изображения одновременно, т.е. мозг в этом случае отдыхает.
То, что у каждого глаза свой особый угол обзора, можно проверить простым экспериментом. Закройте один глаз и посмотрите на палец на заднем плане. Затем закройте другой глаз, и вы увидите, что палец сдвинулся по сравнению с объектами на заднем плане.
Все, что окружает человека, проецируется на одни и те же участки сетчатки обоих глаз. В мозгу два объекта обрабатываются и объединяются в один. Если изображение предметов попадает в разные участки, глядя вдаль, человек видит предметы раздвоенными.
Световые лучи проникают в разные участки сетчатки из-за естественных осложнений или нарушений иннервации двигательных мышц глаза, что провоцирует смещение глазного яблока и приводит к диплопии (двоению в глазах). Распад изображения может быть вызван неправильным преломлением оптической среды при различных проблемах и патологиях хрусталика и роговицы глаза.
Все факторы, приводящие к развитию диплопии, можно разделить на несколько категорий:
- Повреждение зрительного аппарата — аномалия часто диагностируется после травмы головы;
- Появление новообразований, когда опухоль сдавливает нервные окончания;
- Пониженный мышечный тонус, мешающий плавному движению глазных яблок;
- Патологии роговицы или хрусталика, в т. ч. после неудачных операций;
- Офтальмологические заболевания, например, инфекции.
Развитие диплопии может быть признаком серьезного заболевания центральной нервной системы, инфекции, аутоиммунных нарушений и т. д.
По основным причинам диплопию можно разделить следующим образом:
- косоглазие, встречается у людей с различными видами рака;
- нервно-паралитическая, возникает из-за повреждения нервных окончаний, иннервирующих двигательные мышцы глаза;
- рестриктивная, возникает из-за поражения глаз при смещении яблока или защемлении мышц;
- следствие хирургического вмешательства при лечении отслойки сетчатки, катаракты.
Цена, проведение операции по полису ОМС
Стоимость лазерной коагуляции составляет в среднем 7 000 – 10 000 рублей за укрепление сетчатки на одном глазу. В цену не входит пребывание в стационаре и медикаменты. На стоимость влияет месторасположение клиники, используемое оборудование.
П Для получения такого рода помощи больной должен придти на осмотр к своему офтальмологу и получить направление в больницу, которая проводит лазерную коагуляцию. После этого можно записываться на прием к хирургу. Он проведет еще один осмотр и назначит дату операции.
Возможно, придется подождать 1-2 месяца, оказание услуги осуществляется в порядке очереди. В течение этого времени пациенту нужно будет сдать все необходимые анализы и явиться с их результатами в назначенный день. В частных организациях, как правило, время выбирает пациент, и никаких обследований проходить не требуется.
Рекомендации врачей
Офтальмологи склоняются к необходимости соблюдения нескольких правил после лазерной коагуляции:
- исключить возможное попадание в зрительный аппарат солнечного излучения;
- не заниматься активными видами спорта;
- минимизировать работу за монитором компьютера или других гаджетов, в том числе и телевизора;
- не перенапрягать зрительный аппарат работая с мелкими частицами;
- исключить нервное перенапряжение;
- контролировать уровень глюкозы в крови;
- гипертоникам следить за скачками давления.
Соблюдая основные предписания врача в реабилитационном периоде, возможно предупредить развитие осложнений.
Как помочь глазам быстрее восстановиться после хирургического вмешательства
Обязательно пациенту, который восстанавливается после замены хрусталика, придется пользоваться специальными глазными каплями. Они ускоряют процесс заживления послеоперационной раны, избавляют от инфекционных осложнений.
Также важно помнить, назначить капли и схему их применения может только врач, исходя из индивидуальных особенностей пациента. Назначает капли врач после операции, корректирует их при каждом визите пациента
Обычно врачи назначают:
-
Антибактериальные лекарственные препараты.
-
Противовоспалительные лекарственные препараты.
-
Комбинированные лекарственные препараты, в которые входят гормональные, антибактериальные средства.
И также важно отметить, что по мере заживления раны капать капли придется все реже. И помимо этого, чтобы не травмировать глаз, избежать его инфицирования, капли нужно закапывать правильно
Пациент должен:
Тщательно вымыть руки с мылом.
Запрокинуть голову назад, лечь на горизонтальную поверхность.
Оттянуть вниз пальцем нижнее веко.
Перевернуть флакон со средством, нажать на него, используемую пипетку.
Закрыть травмированный глаз, приложить к нему стерильную салфетку, сделанную из марли.
Плотно закрыть глазные капли, строго соблюдать температурный режим, условия хранения препарата.
Обратите внимание, что если лекарственных препаратов несколько, то перед закапыванием второго препарата стоит выждать 5 минут


































