Разновидности периметрии
Периметрию проводят по нескольким разным методикам. Самым простым считается тест Дондерса, который позволяет оценить границы поля зрения. Пациента располагают в метре от врача и просят сфокусировать взгляд на носу обследующего. Пациент закрывает сначала один глаз, а доктор показывает различимый объект и проводит его в одном из меридианов.

Исследовать центральное поле зрения можно при помощи метода кампиметрии. Пациент должен закрыть один глаз и зафиксировать взгляд на черной доске, расположенной в метре. Доска (1×1 м) имеет в центре белую точку. По исследуемым меридианам водят белые объекты разного диаметра (1-10 мм) пока те не исчезают. Скотомы отмечают сначала на доске, а результаты переносят на бланк.
В теории результаты разных методов должны совпадать, но на практике движущиеся объекты просматриваются лучше, чем стационарные. Особенно это заметно в зонах с дефектами, что называется феноменом Риддоха.
Контрольная диагностика
Контрольная методика определения поля зрения выдает погрешность при измерении, но может использоваться в любых условиях. Применяется при условии, что не нужна высокая точность полученных данных или как предварительно обследование для назначения более точных диагностических исследований.
Пациент и врач располагаются друг на против друга на расстоянии 50–70 см. Один глаз у испытуемого закрывается щитком или ладонью, второй глаз фиксируется на на контрольной точке. Врач перемещает некий объект в пространстве, как правило, карандаш или ручку. Предмет передвигается перпендикулярно к зрительной линии на расстоянии примерно 30 см. Анализ проводится горизонтально от уха, из-за носа, и вертикально.
Данный метод используется при диагностике детей, т. к. не требует длительного внимания. У детей показатели на 10° меньше, чем у взрослых. Определять поле зрения у детей рекомендуется не раньше 4 месяцев, до этого времени дети не обладают устойчивой фиксацией. Взгляд ребенка удерживают на ярком предмете и совершают колебательные движения на периферии. Как только ребенок перевел взгляд на движущийся предмет, отмечают поле зрения.
Возможные заболевания
Часто причиной нарушения полей зрения являются заболевания, не имеющие прямого отношения к структуре глазного яблока. Это могут быть тяжёлые поражения головного мозга или нервных волокон. Выпадение половинной структуры полей зрения может быть вызвано следующими болезнями:
- менингит;
- аневризма сонной артерии;
- опухоль мозга;
- энцефалит;
- аденома гипофиза.
При менингите у больного возникают сильные головные боли. Возникает отёк глаз, верхнего века и роговицы на фоне множественного выпадения полей зрения. Аневризма сонной артерии приводит к сильной потере зрения, которая может закончиться полной слепотой. Опухоли мозга могут вызывать резко выраженные нарушения полей зрения. Аденома гипофиза, характеризуется выпадением поля зрения с височной стороны, а в центральном поле зрения могут появляться скотомы на красный цвет. При дальнейшем развитии этого заболевания появляются выпадающие зоны на весь видимый спектр. Нарушение кровоснабжения центра зрения, расположенного в мозге вызывает концентрическое сужение видимых полей.
Методы диагностики
Для исследования используются разные методики, при этом каждый глаз нужно диагностировать отдельно. Врач попросит вас смотреть в одну точку, отмечая появление объекта в близлежащих участках.
Основные диагностические методики:
- Контрольная – позволяет производить ориентировочную оценку поля зрения, не занимает много времени и не требует применения специального оборудования. Главный контроль в данном случае – нормальное поле зрения специалиста, проводящего диагностику. Вам нужно будет закрыть ладонью один глаз, а вторым зафиксировать открытый глаз сидящего напротив врача. В процессе проверки отмечается появление пальцев, ручки и других предметов, попадающих в поле зрения.
- Кинетическая – для ее проведения используется ручной периметр (экран, имеющий форму полусферы). Подбородок устанавливается на подставке прибора, исследуемым глазом фиксируется соответствующая метка. Как только вы увидите боковым зрением светящийся объект (он может передвигаться от периферии к центру или наоборот), говорите врачу, что вы его видите. В данном случае за границы поля зрения принимаются точки, в которых объект исчезает или появляется.
- Статическая – данный тип периметрии проводится с применением автоматического периметра. Подбородок устанавливается на подставку, исследуемый глаз фиксирует метку. Компьютер в разных участках экрана начинает показывать светящийся объект и увеличивает его яркость, пока вы не заметите его и не нажмете соответствующую кнопку.
- С удвоенной частотой – в данном случае исследуемый рассматривает черные и белые вертикальные полосы, которые мерцают с высокой частотой (за счет это возникает эффект их удвоения). Если вертикальные полосы на определенных частотах не видны, это указывает на патологии зрительного нерва или сетчатки. Методика имеет высокую эффективность на ранних стадиях диагностики глаукомы.
Когда проводится исследование
Исследование остроты зрительной функции является одной из обязательных процедур, которая проводится у детей при оформлении в детский сад и школу, а также у взрослых при трудоустройстве или вовремя ежегодного профилактического мед. осмотра (водители автотранспорта).
Другими показаниями к проведению визометрии являются:
- Наличие жалоб на снижение остроты зрения;
- При диагностике заболеваний, одним из проявлений которых является снижение зрения;
- Контроль состояния зрения перед хирургическим вмешательством;
- Определение эффективности проведенного лечения (медикаментозного либо оперативного).
Диагностика не выполняется у пациентов, которые находятся под воздействием наркотических веществ, в состоянии алкогольного опьянения либо имеющих острые психические отклонения.
Кинетическая периметрия
Различают следующие виды кинетической периметрии: Периметрия с использованием белого тест-объекта, цветовая, топографическая, объективная, офтальмоскопическая Периметрия.
Периметрия с использованием белого тест-объекта наиболее распространена в клин, практике в СССР и за рубежом. Исследование проводят поочередно для каждого глаза (второй глаз закрывают легкой повязкой). Исследуемый должен удобно расположиться у периметра, установив подбородок на специальной подставке прибора так, чтобы исследуемый глаз находился против фиксационной точки, расположенной в середине дуги периметра. Глядя на фиксационную точку, исследуемый должен отметить момент, когда он заметит появление в поле зрения движущегося тест-объекта. Это положение тест-объекта на дуге соответствует точке сетчатки, где чувствительность ее является пороговой по отношению к тест-объекту, оно отмечается на схеме поля зрения. Движение тест-объекта необходимо продолжать до точки фиксации, чтобы убедиться в сохранности поля зрения на протяжении всего меридиана. Поворачивая дугу периметра, проводят исследование по меридианам через 15°, 30° или 45°. При исследовании лиц с достаточно высокой остротой зрения применяют тест-объект диам. 3 мм. Для выявления мелких дефектов и незначительных сужений поля зрения П. проводят с помощью тест-объекта диам. 1 мм.
Цветовая периметрия проводится аналогично П. с помощью белого тест-объекта, но в отличие от нее применяют тест-объекты синего, красного и зеленого цветов диам. 5 или 10 мм; при этом отмечается момент правильного различия исследуемым цвета предъявляемого объекта. Для исключения врожденной аномалии цветоощущения перед проведением цветовой П. необходимо исследовать пациентов с помощью полихроматических таблиц Е. Б. Рабкина (см. Цветовое зрение).
Топографическая периметрия (изоптопериметрия) проводится с помощью нескольких тест-объектов различной величины и яркости. В результате исследования получают соответственно несколько изоптер — линий, соединяющих на схеме поля зрения точки, к-рые соответствуют точкам сетчатки с одинаковой световой чувствительностью. Этот вид П. позволяет детально исследовать поле зрения и применяется для точной диагностики заболеваний зрительного анализатора. Для исследования пространственной суммации в поле зрения используют два разновеликих объекта, к-рые так подравниваются светофильтрами, что количество отраженного ими света становится одинаковым. В норме изоптеры, полученные при исследовании с помощью этих двух объектов, совпадают, при патологии — расходятся.
Объективная периметрия основана на определении границ поля зрения с помощью пупиллографии (см. Пупиллография), регистрирующей зрачковые реакции исследуемого, или энцефалографии (см.) путем оценки альфа-ритмов ЭЭГ.
Офтальмоскопическая периметрия проводится с помощью офтальмоскопа (см. Офтальмоскопия), регистрирует грубую проекцию света на сетчатку исследуемого и применяется с целью определения степени сохранности поля зрения и целесообразности оперативного лечения при помутнении оптических сред глаза (напр., бельмо, катаракта и др.).
Методы определения полей зрения
Поле зрения определяется монокулярно – поочередно у каждого глаза, второй при этом прикрывается повязкой. Принцип для всех методик общий: обследуемый должен неподвижно зафиксировать взгляд в определенной точке, и при этом отметить появление объекта в поле зрения (либо его исчезновение).
Контрольный метод
Не требует специальных условий и оборудования. Поле зрения пациента сравнивается с полем зрения врача: врач садится напротив пациента на расстоянии один метр, и врач и обследуемый прикрывают противоположный глаз, врач перемещает какой-либо объект, к примеру, ручку, в пространстве вокруг себя от периферии к центру, пациент должен определить появление ручки в поле зрения. Задача врача – сравнить ощущения пациента со своими. Метод не обладает точностью и тонкостью, но позволяет выявить грубые нарушения, выпадение больших сегментов полей зрения.
Кинетическая периметрия
При кинетической периметрии пациент должен увидеть движущийся от периферии к центру (или наоборот) движущийся объект. Точки появления движущегося объекта в поле зрения при соединении образуют линию – изоптеру. Данный вид периметрии изоптер-периметрией или количественной периметрией.
Статическая периметрия
Статическая периметрия проводится на дуговом проекционном периметре, которые бывают двух типов:
При статической периметрии, объект неподвижен, но изменяется его яркость. Пациент должен зафиксировать различия в освещенности. Такая периметрия называется статической или профильной, а также дифференциальным световым порогом.
Тест-объекты в проекционных периметрах имеют меняющуюся яркость, величину, контрастность, время экспозиции.
Автоматизированная компьютерная периметрия
Современные периметры или анализаторы поля зрения, предоставляют возможность более точного определения полей зрения в определенных участках, сохранять результаты исследования, проводить обследование в динамике. Периметры последнего поколения могут выполнять как статическую, так и кинетическую периметрию, эти два способа дополняют друг друга, но, если нужна ранняя диагностика, приоритет отдается статическому методу.
Компьютерная кампиметрия
Компьютерная кампиметрия может быть ахроматической и цветной. Метод чаще используется для диагностики и оценки результатов лечения заболеваний сетчатки и зрительного нерва. Особенности современной кампиметрии:
Обследование с помощью аппаратов NIDEK
NIDEK EC-5000CXIII
Среди инновационного оборудования в нашей клинике особое место занимает эксимерный лазер NIDEK EC-5000CXIII. Эта новейшая система вобрала в себя многолетний опыт и передовые технологии, обеспечивающие надёжный и точный результат. Сегодня этот аппарат используется только в трех клиниках по всей России и только у нас в Москве, поэтому можно без преувеличения сказать, что пациенты нашей офтальмологической клиники получают уникальное преимущество – лечение на передовом оборудовании. Главный плюс лазера NIDEK EC-5000CXIII – универсальность
Две системы сканирования и модуль «летающего пятна» позволяют проводить коррекцию аномалий рефракции любой сложности с максимальной осторожностью:
- коррекцию близорукости и дальнозоркости в пределах от — 20 до +20 D;
- коррекцию астигматизма любого вида до -10 D.
Уникальность и незаменимость аппарата NIDEK EC-5000CXIII в минимальной глубине необходимой абляции (истончения) роговицы при операции, что позволяет проводить операции на тонкой роговице в случаях, когда на другом аппарате это сделать невозможно. Всё дело в программном обеспечении FinelFit. Система позволяет с компьютерной точностью просчитать ход операции исходя из индивидуальных параметров глаза пациента, и в дальнейшем контролирует чёткость её проведения. Это позволяет хирургу персонализировать лечение каждого пациента и сделать вмешательство минимальным по глубине.
Диоптриметр LM-7P ( NIDEC, Япония)
Автоматический диоптриметр LM-7P ( NIDEC, Япония) позволяет с помощью передовой технологии NIDEC быстро выполнить все измерения оптических характеристик очковых линз разного типа. При помощи данного прибора могут быть оценены: оптическая сила линзы, выраженная в диоптриях, положения основных меридианов астигматического компонента линзы, фиксация и определение оптического центра линзы. Программное обеспечение, на базе которого работает диоптриметр, обеспечивает быстрое реагирование и равномерный поток информации полученных показателей, даже при определении прогрессивных линз, что подтверждает высочайшую точность всех измерений.
Сканирующий эндотелиальный микроскоп CEM-530
Роговица человека состоит из 5 слоев: эпителиальный, боуменова мембрана, стромальный, задняя пограничная эластическая пластинка и эндотелиальный
Каждый слой по-своему важен, но особое внимание необходимо уделить самому заднему слою – эндотелиальному. С рождения заложено определенное количество эндотелиальных клеток, с каждым годом их становится меньше
Понимание количества, плотности эндотелиоцитов позволяет прогнозировать возможные риски после проведения хирургических вмешательств.
При помощи данного бесконтактного микроскопа за несколько секунд удаётся получить снимки эндотелиального слоя роговицы в режиме реального времени. Прибор исследует качественный и количественный состав клеток (определяет размер, форму, количество, плотность эндотелиоцитов). Присутствует функция пахиметрии (измерение толщины роговицы).
Измерения на данном приборе необходимы:
- Перед хирургическими вмешательствами (факоэмульсификация катаракты, лазерная коррекция зрения, антиглаукоматозная операция).
- При контроле послеоперационных пациентов.
- При подозрении или наличии различных дистрофических заболеваний роговицы.
- При прохождении ежегодного скрининга.
Противопоказания к периметрии
В некоторых случаях применение периметрической диагностики противопоказано. В частности, эту методику не применяют в случае агрессивного поведения пациентов или наличия у них психического расстройства. К искажению результатов приводит не только пребывания пациентов в состоянии алкогольного или наркотического опьянения, но употребление даже минимальных доз спиртосодержащих напитков. Противопоказаниями к определению остроты периферического зрения является также умственная отсталость пациентов, которая не позволяет выполнять указания врача.
При необходимости подобной диагностики в этих случаях медики рекомендуют прибегнуть к альтернативным способам обследования.
Расширение угла человеческого зрения
В зависимости от причин, которые вызывает нарушение, в некоторых случаях можно восстановить нормальное поле зрения. Для этого необходимы специальные тренировки. Угол восприятия можно расширить, адаптировать под потребности, связанные с образом жизни или работой.
Для этого используются такие способы:
- Программа КогниФит. Рассчитана на 15 минут упражнений, которые выполняют 2-3 раза в неделю. Они больше похожи на компьютерные игры, доступны онлайн. Но на самом деле они продуманы так, чтобы улучшать когнитивное состояние.
- Школа скорочтения. В её основе – расширение угла зрения и повышение остроты периферической видимости, которая позволяет охватывать большее количество текста.
- Тибетский метод ясного зрения.
- Метод зелёной точки. Его можно разделить на два этапа: концентрирование зрения на определённой точке, чтобы лучше его фокусировать, а затем нужно учиться воспринимать все больше текста вокруг зелёной точки.
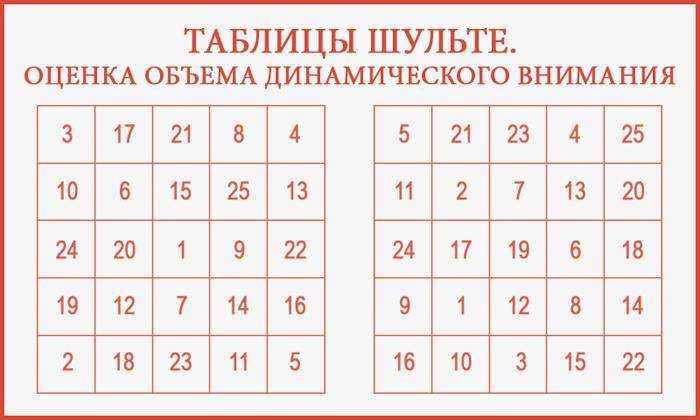
- Таблицы Шульте. Это упражнения с таблицами, где расположены цифры или буквы, которые необходимо быстро находить.
- Просмотр фильмов, глядя только в один угол телевизора.
Кроме этого, можно считать все трещинки, дефекты на асфальте по пути домой или на работу, смотреть на группу людей, сфокусировавшись только на одной точке, но рассматривать других при этом. Эти или иные методики для зрительной тренировки необходимо практиковать после консультации с офтальмологом, чтобы не ухудшить состояние. Они могут быть противопоказаны лицам с повышенным внутриглазным давлением.
Поле зрения человека – важная характеристика его зрительного аппарата. Его сужение указывает на возникновение различных патологий, как в самом органе, так и на наличие заболеваний всего организма. Своевременная диагностика помогает предотвратить усугубление болезней, а специальные тренировки позволяют вернуть поле зрения в норму.
Объективные методы определения бинокулярного зрения
Скиаскопия (теневая проба), или ретиноскопия – объективный метод определения рефракции глаза. Для проведения метода нужны: источник света – настольная лампа; зеркальный офтальмоскоп или скиаскоп (вогнутое или плоское зеркало с отверстием посередине); скиаскопические линейки (это набор уборочных или рассеивающих линз от 0,5 D-1,0 D в порядке возрастания).
Исследование проводят в темной комнате, источник света располагают слева и несколько позади пациента. Врач садится за 1м от него и направляет свет, отраженный от скиаскопа, в исследуемый глаз. В зрачках при этом наблюдается световой рефлекс.
Таким образом, скиаскопия состоит из 3 моментов: получения красного рефлекса; получения тени, движение которой зависит от вида зеркала, расстояния, с которого исследуют, от вида и степени рефракции; нейтрализация тени с помощью скиаскопической линейки.
Возможны 3 варианта скиаскопического рефлекса (тени на фоне красного рефлекса):
- скиаскопический рефлекс перемещается в соответствии с движением зеркала;
- он перемещается противоположно движению зеркала;
- тень на фоне красного рефлекса отсутствует.
Лучшие материалы месяца
- Коронавирусы: SARS-CoV-2 (COVID-19)
- Антибиотики для профилактики и лечения COVID-19: на сколько эффективны
- Самые распространенные «офисные» болезни
- Убивает ли водка коронавирус
- Как остаться живым на наших дорогах?
В случае совпадения движения рефлекса и зеркала речь может идти о гиперметропическом зрении, еметропичном или миопическом к одной дптр.
Второй вариант перемещения скиаскопического рефлекса свидетельствует о миопии более одной дптр.
Только при третьем варианте движения рефлекса делают вывод о миопии в один дптр и измерения на этом прекращают.
При исследовании астигматического глаза скиаскопию проводят в двух главных меридианах. Клиническую рефракцию вычисляют для каждого меридиана отдельно.
Иными словами, бинокулярное зрение можно исследовать разными способами, все напрямую зависит от яркости симптомов, от жалоб пациента и от профессионализма доктора. Помните, косоглазие можно корректировать только на ранних стадиях развития и для этого понадобится много времени.
Больше свежей и актуальной информации о здоровье на нашем канале в Telegram. Подписывайтесь: https://t.me/foodandhealthru
Будем признательны, если воспользуетесь кнопочками:
Расшифровка результата
По результатам проведённого обследования врач заполняет специальный бланк с указанием крайних точек ограничения поля зрения.
Бланк расшифровывает специалист, учитывая при оценке следующие факторы:
- количество и размер слепых зон;
- скотомы – участки, не совпадающие с периферией;
- состояние сетчатки в центральной области поля зрения.
Интерпретация результатов обследования проводится с учётом индивидуальных особенностей строения зрительной системы, поэтому расшифровку показаний делает врач, а не компьютерная программа. Полученные данные объединяются в комплекс, и только после сравнительного анализа оценивается состояние поля зрения пациента.
Нормальными считаются следующие показатели:
- допустимые скотомы;
- отсутствие в поле зрения некоторого количества участков.
О патологии свидетельствуют показатели:
- большое количество и расширенные слепые зоны;
- некоторые скотомы – признак начала развития глаукомы;
- обнаружение сужения полей зрения.
Важный фактор оценки результатов периметрии – скотомы. Так называют несовпадения контур и границ зрительной периферии. Скотомы могут быть:
- положительными – различимыми пациентом;
- отрицательными – обнаруживающимися только во время обследования;
- относительными – представляющими собой снижение чувствительности, при которой определяются только большие и яркие объекты;
- абсолютными – в случае полного выпадения из поля зрения всех объектов, независимо от их яркости и размера.
Анализируя скотомы, специалист ставит диагноз. Обнаруженные границы сужения поля зрения врач рассматривает в индивидуальном порядке. При нормальных результатах количество скотом небольшое. Нормальным также считается наличие скотом в местах сосудистых образований, их именуют ангиоскотомами. Обнаружение других слепых пятен, не соответствующих цифрам нормальных показателей, приравнивается к отклонениям.
Графически поле зрения человека представляют в виде трёхмерного зрительного холма, границы которого – это его основание, высота – степень светочувствительности секторов сетчатки. При нормальном зрении высота холма уменьшается от центра к периферии.
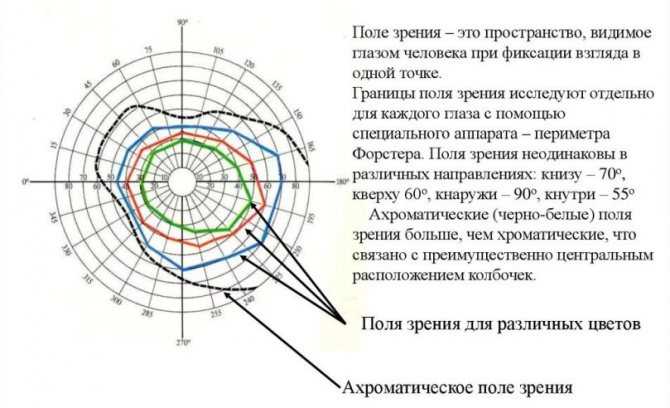
Норма периферических границ:
- верхняя – 50°;
- нижняя – 60°;
- внутренняя – 60°;
- наружная – меньше 90°.
Статическая периметрия
Методика позволяет определить светочувствительность видимых областей. Для проверки используется компьютер. Испытуемый поочередно каждым глазом глядит на неподвижный объект, параметры которого меняются.
Вначале появляется еле заметная световая метка в определенном месте, затем ее яркость постепенно увеличивается, пока человек ее не увидит. Таким образом измеряется порог чувствительности.
Аналогичным способом проверяются все области поля зрения поочередно. Статическая периметрия используется для выявления мозговых нарушений, проблем с сетчаткой, зрительным нервом, другими элементами глаза.
Материал и методы
В исследовании приняли участие 112 добровольцев (от 18 до 24 лет, средний возраст 20,40±1,45 года; средняя ± стандартное отклонение, здесь и далее данные представлены в виде М
±SD ), офтальмологически здоровых. Полный объем исследований включал: авторефрактометрию, исследование остроты зрения и автоматическую кинетическую периметрию на красный и синий цвета. Средняя острота зрения выборки составила 1,71±0,03. Средняя величина сферического эквивалента клинической рефракции была на уровне –0,17±0,44 дптр. Исследование ЦвПЗ осуществляли на автоматическом периметре HFA II-750i («Carl Zeiss Meditec, Inc.», США) с использованием красного цветофильтра Hoya R62 и синего цветофильтра 440 nm Blue. При проведении автоматической кинетической периметрии предъявляли цветовые стимулы по восьми меридианам согласно принятой клинической методике . При едином размере (III — по Гольдману, 4 мм2) представляли поочередно 4 стимула, интенсивность которых каждый раз уменьшалась на 10 лог.ед. (от 4 до 1), скорость движения стимула была 4° в секунду. Результатом исследования были показатели по восьми меридианам, итоговый размер ЦвПЗ — это сумма их значений. В дальнейшем анализе использовали результаты периметрии правого глаза.
Первый этап заключался в проведении цветовой периметрии по стандартной методике. На втором этапе от испытуемого требовали регистрировать хроматический стимул только в случае твердой уверенности в появлении специфической окраски — красного или синего цвета. На третьем этапе предлагали регистрировать стимул при появлении первых сомнений в ахроматичности стимула. Таким образом были исследованы пороги цветовой чувствительности на красный и синий стимулы по трем критериям принятия решения: естественный (после стандартной инструкции), консервативный и свободный.
Распределение большинства полученных данных не соответствовало нормальному (согласно критерию Колмогорова-Смирнова), поэтому использовали непараметрический критерий Вилкоксона . Исследование было проведено в соответствии с требованиями Хельсинкской декларации Всемирной медицинской ассоциации по этическим принципам проведения научных медицинских исследований с участием человека (2000 г.).
Показания и противопоказания
Диагностика позволяет предупредить нарушения в работе зрительных органов. Заболевания, которые выступают показанием к проведению диагностики:
- воспаление зрительного нерва;
- выявление кровоизлияний в сетчатке;
- злокачественные новообразования;
- отслоение сетчатки;
- установить пороговое цветовосприятие;
- выявление последствий хронической внутриглазной гипертензии;
- глаукома;
- травмы сетчатки.
На основе данных исследования можно определить эффективность терапии или необходимость в корректировке курса терапии. Противопоказанием к проведению диагностики выступает алкогольное опьянение и психические расстройства. В зависимости от показаний к проведению диагностики назначаются разные виды периметрии.
Симптомы заболевания
Человек, страдающей близорукостью или дальнозоркостью, отмечает ухудшение четкости изображения в кардинально отличающихся случаях. Так, проверка зрения на близорукость необходима, если вы плохо различаете находящиеся вдалеке предметы, и чтобы рассмотреть необходимую надпись, прищуриваетесь. Также симптомом этого заболевания является быстрая утомляемость глаз, которая появляется во время просмотра фильмов, вождения машины или активной спортивной игры. При дальнозоркости человек четко видит лишь те предметы, которые расположены далеко, и чтобы прочесть строку в книге, ему приходиться прищуриваться и отодвигать предмет как можно дальше от глаз. Благодаря проверке остроты зрения в обоих случаях можно выявить степень развития заболевания и предпринять соответствующие меры. Стоит отметить, что можно проверить зрение дома, используя сайт с таблицами для проверки.
Размер поля человеческого зрения
Все люди неповторимы, у каждого человека есть определённые особенности. Угол зрения и размер поля зрения у каждого свои. У конкретного человека они определяются следующими факторами:
- индивидуальные особенности глазного яблока;
- индивидуальная форма и размер век;
- индивидуальные особенности костей возле орбит глаз.
Кроме того, угол зрения определяется размерами предмета, который рассматривается, и расстоянием от него до глаза (эта дистанция и поле зрения человека связаны обратно пропорционально).
Строение глаз человека и строение его черепа являются естественными ограничителями поля зрения. В частности, угол зрения ограничивается надбровными дугами, спинкой носа и веками. Однако ограничение, создаваемое каждым из этих факторов, является малозначительным.
190 градусов – таково значение угла зрения обоих глаз человека. Один отдельный глаз имеет следующие показатели нормы:
- 55 градусов для градации в верхнюю сторону от точки фиксации;
- 60 градусов для градации в нижнюю сторону и в сторону, идущую от носа вовнутрь;
- 90 градусов для градации со стороны виска (снаружи).
Когда исследование полей зрения показало несоответствие нормальному уровню, следует определить причину, нередко связанную с глазами либо нервной системой.
Угол зрения улучшает пространственную ориентацию человека, позволяет ему получать большее количество данных об окружающем мире, поступающих в мозг с помощью зрительных рецепторов. В результате научных исследований зрительных анализаторов было установлено, что человеческий глаз может чётко отличить одну точку от другой только в случае фокусировки под углом минимум 60 секунд. Поскольку угол человеческого зрения непосредственно определяет объём воспринимаемой информации, некоторые люди стремятся достичь его расширения, поскольку это позволяет быстрее читать тексты и хорошо запоминать содержание.
Противопоказания к периметрии
В некоторых случаях применение периметрической диагностики противопоказано. В частности, эту методику не применяют в случае агрессивного поведения пациентов или наличия у них психического расстройства. К искажению результатов приводит не только пребывания пациентов в состоянии алкогольного или наркотического опьянения, но употребление даже минимальных доз спиртосодержащих напитков. Противопоказаниями к определению остроты периферического зрения является также умственная отсталость пациентов, которая не позволяет выполнять указания врача.
При необходимости подобной диагностики в этих случаях медики рекомендуют прибегнуть к альтернативным способам обследования.
Проведение ВЭМ
Специально готовиться к процедуре не требуется, однако придется воздержаться от курения, приема содержащих кофеин напитков, спиртного. Последний прием пищи должен состояться не позднее, чем за 3 часа до тестирования.
Если пациент постоянно принимает лекарства, это следует сообщить врачу, чтобы специалист дал свои рекомендации.
В среднем, диагностика длится 10-15 минут. Начинается она со снятия у пациента электрокардиограммы и измерения АД в состоянии покоя.
Далее пациент проходит к велоэргометру, садится и начинает крутить педали (датчики с него не снимают). Средняя скорость вращения педалей — один оборот в секунду.
Нагрузка повышается через равные промежутки времени (3 минуты). При этом все изменения сердечного ритма и давления крови фиксируются в протоколе.
Есть различные варианты проведения ВЭМ-пробы — с постоянной нагрузкой или в прерывистом режиме
Способ тестирования выбирает врач, а продолжительность может быть сокращена из-за неважного самочувствия пациента или плохой ЭКГ
Процедуру останавливают, если пациент жалуется на боль в грудной клетке, у него отмечается одышка, повысилось АД или на кардиограмме видны явные признаки ИБС.
Если же пациент чувствует себя хорошо и показатели не внушают опасений, тест прекращается, когда ЧСС достигает 85% от максимально допустимых значений.
Далее пациента отпускают, а врач анализирует полученные данные.
Методы диагностики заболеваний зрительного аппарата
Современные офтальмологические кабинеты оснащаются высокотехнологичным диагностическим оборудованием, которое предоставляет специалисту подробную информацию о состоянии зрительного аппарата пациента. Врачи применяют различные методики для постановки точного диагноза. Некоторые из них проводятся в рамках базовой диагностики, другие – только при подозрении на развитие каких-то заболеваний органов зрения. Рассмотрим самые востребованные.
- Рефрактометрия. Проводится при помощи высокоточного оборудования – компьютерного рефрактометра. Методика направлена на изучение рефракции глаза, позволяет диагностировать астигматизм, гиперметропию и другие патологии.
- Визометрия. Предусматривается применение текстовых таблиц, проектора испытательных знаков. Исследование позволяет получить информацию об остроте зрения, определить разрешающую способность глаза.
- Измерение внутриглазного давления. Применяется чувствительный электронный тонометр.
- Скиаскопия. Офтальмолог использует скиаскопические линейки, пробные линзы, зеркало для проведения теневой пробы. Методика позволяет оценить клиническую рефракцию.
- Периметрия. Используется периметр, который позволяет определить поля зрения.
- Исследование сетчатки. Дистрофия, отслоение сетчатки, опухоль, кровоизлияние – распространённые патологии зрительного аппарата. Чтобы получить данные о состоянии сетчатки, применяются разные методики. Чаще всего офтальмологи используют 3-зеркальную линзу Гольдмана.
- УЗ биометрия. При помощи ультразвуковых волн определяются биометрические характеристики глаза (толщина хрусталика, его состояние и структура, длина глаза и пр.).
- УЗ кератопахиметрия. А эта методика направлена на изучение толщины роговицы.
- Кератотопография. Для работы офтальмологу потребуется топограф. При помощи этого инструмента врач изучает структуру роговичной оболочки, определяет неровности.
- Биомикроскопия. Для анализа состояния глаза потребуется щелевая лампа. Прибор состоит из бинокулярного микроскопа, источника света с диафрагмой. Методика позволяет точно локализировать патологический процесс.
- ОКТ. Диагностический метод, направленный на изучение состояния сетчатки глаза, зрительного нерва.
В офтальмологии применяют и другие методы диагностики
Важно не только собрать данные при помощи специализированного инструментария, а также качественно и грамотно их интерпретировать. Это уже зависит от квалификации специалиста, который проводит обследование
Постановка правильного диагноза – важный этап на пути к излечению заболеваний зрительного аппарата.
Как работает прибор?
Используется 3 вида периметров: дуговые, компьютерные, проекционные. Подбор оборудования для периметрии проводит офтальмолог. Во время диагностики глаза проверяют поочередно (один глаз накрывают повязкой). Для правильного выполнения проверки нужно определить высоту прибора, чтобы человек легко зафиксировал подбородок и смотрел только в определенную область.
На следующем этапе специалист начинает передвигать предмет плавно к области, в которую смотрит клиент. Паузы делаются несколько раз через 150 меридианов. Во время паузы специалист уточняет, видит ли человек объект. Отводить глаза в сторону строго запрещается. После получения ответа врач делает заметки на каждой контрольной отметке. Всего задействовано 8-12 меридианов. Чтобы улучшить точность периметрии, применяются предметы разного размера (большие при близорукости и маленькие при дальнозоркости).
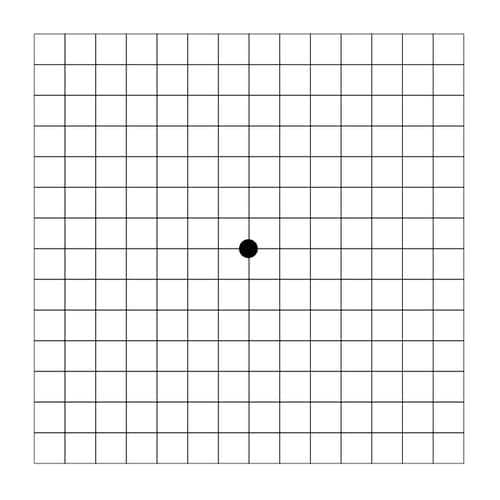
Тест на макулярный отек
Макулярный отек – набухание макулы (желтого пятна), центральной зоны сетчатки, отвечающей за центральное зрение. В ней содержится много фоторецепторов, нарушения в этой части глаза существенно влияют на качество зрения, указывают на серьезные заболевания — диабетическую ретинопатию, окклюзию вен сетчатки.
Иначе методику называют – тест Амслера. Это простой, информативный тест, позволяющий выявить макулярный отек, метаморфопсии, скотомы. Суть метода состоит в том, что тестируемый рассматривает картинку, расположенную от глаз на расстоянии 30 см, не более 30 секунд.
Картинка состоит из горизонтальных и вертикальных перпендикулярных линий, с расположенной в центре сетки черной точки. Проверка зрения делается поочередно каждым глазом. Здоровые глаза видят прямые, ровные линии, без каких-либо деформаций, пятен. Если линии искривляются, то это говорит о возможном развитии отека макулы или других нарушениях.