Показания и противопоказания к PRP терапии.
Нужно понимать, что лечение суставов методом PRP– не панацея от всех проблем. Тем не менее это – один из наиболее безопасных способов консервативного лечения. В этом методе масса положительных сторон:
-
минимальный риск побочных явлений (пациент получает свой же биологический материал);
-
минимален риск заражения инфекциями;
-
процедура не занимает много времени (проводится в амбулаторном режиме);
-
действие не кратковременное, длительное;
-
можно ограничить прием НПВС и уберечь желудок от их влияния;
-
курс лечения отличается доступной стоимостью.
Все эти преимущества лечения тромбоцитами и плазмой обеспечивают приверженность пациентов к терапии. Ведь результат от внутрисуставной инъекции не заставляет себя долго ждать: эффект ПРП терапии начинает проявляться уже в первые часы.
Хороший результат, от введения плазмы, получается у пациентов с начальными стадиями остеоартроза и другой суставной патологией. Но когда повреждение сустава или связочного аппарата достигло декомпенсации, PRP инъекции могут оказаться малоэффективными, что безусловно является одним из недостатков методики. Кроме этого, есть еще недостатки:
-
инвазивность метода (пациенту нужно сначала сдать кровь, а потом еще получить внутрисуставную инъекцию);
-
существует риск заражения медиков инфекциями, передающимися через кровь;
-
нужно специальное оборудование, программируемые центрифуги, лабораторные расходники, антикоагулянт.
-
Все перечисленное – трудности преодолимы. Нужно лишь профессионально и ответственно относиться к процедуре PRP терапии сотрудникам клиники.
Проведение цистоскопии
Смотровая цистоскопия мочевого пузыря – одно из самых распространенных обследований. К этому виду цистоскопии прибегают в тех случаях, когда информации, получаемой посредством УЗИ мочевого пузыря или КТ мочевого пузыря, не хватает для постановки диагноза. Цистоскопия мочевого пузыря у женщин проходит намного легче, чем у мужчин, так как у них короче и шире мочеиспускательный канал.
Цистоскопия мочевого пузыря у мужчин в силу того, что их уретра значительно длиннее, проводится под общим наркозом. В отношении женщин в данном случае применяется местный наркоз.
Цистоскопия мочевого пузыря чаще всего проводится в положении лежа на спине на урологическом кресле или специальном столе с подставками для ног. При поражении ног или костей таза цистоскопию проводят в положении на боку.
Перед началом исследования мочевого пузыря для обезболивания в уретру вводится теплый раствор новокаина или лидокаин-гель или другой анестетик. Иногда разрешается выпить анальгетики.
Для лучшего прохождения конец цистоскопа обрабатывается глицерином или вазелином и аккуратно вводится через мочеиспускательный канал. Как только прибор доходит до мочевого пузыря, из органа удаляется остаточная моча с измерением ее объема. Затем определяется вместимость мочевого пузыря с помощью заполнения его объема раствором фурацилина. Обычно это около 200 мл раствора. Если в мочевом пузыре присутствуют кровь или гной, то перед цистоскопией делается промывание мочевого пузыря.
При цистоскопии наблюдаются стенка и верхушка мочевого пузыря, затем левая и правая боковые стенки, задняя стенка и дно. Цистоскопию проводят, чтобы определить наличие язв, камней и инородных тел в мочевом пузыре, оценить характер имеющихся выделений.
Цистоскопию мочевого пузыря у женщин иногда проводят вместе с хромоцистоскопией. Для этого вида исследования вводят внутривенно 0,4 % раствор индигокармина, и проверяют, за какое время он выводится с мочой.
При необходимости во время цистоскопии проводится биопсия мочевого пузыря.
При операционной цистоскопии мочевого пузыря у женщин проводится уретромия, удаление новообразований мочевого пузыря, устанавливается катетер в мочеточник.
При наличии стриктуры уретры у мужчины, проводится бужирование (расширение мочеиспускательного канала) или уретромия.

1
Цистоскопия в МедикСити
2
Цистоскопия в МедикСити

3
Консультация уролога
Что показывает КТ мочевыделительной системы
В основу компьютерной томографии положен принцип X-лучей, как в обычном рентгене. В отличии от последнего, КТ является более совершенным методом. В тело человека под разными углами входят узконаправленные пучки, которые на выходе фиксируются специальными датчиками. Поскольку эти лучи задерживаются в организме плотными, рентгенконтрастными, структурами, их результирующая сила различна. Полученную информацию компьютер обрабатывает и выдает снимок – томограмму, на которой видны «срезы» человеческого тела на всех уровнях и отображены отличающиеся по своей структуре образования.
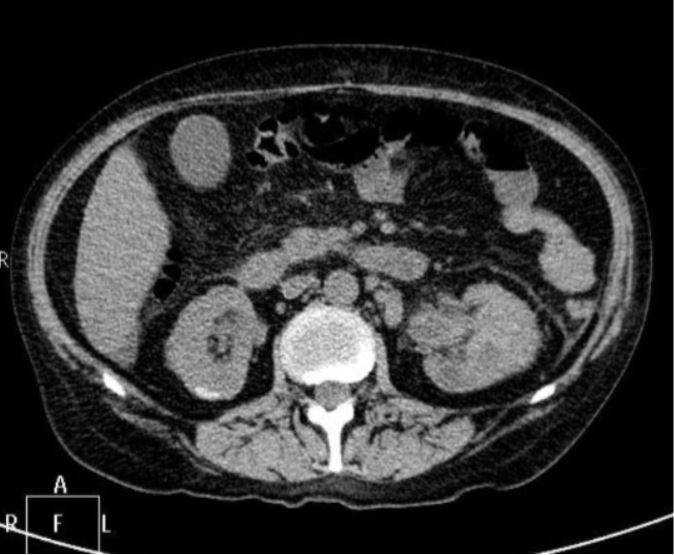
Снимок КТ почек
Обычный рентгеновский снимок не позволяет визуально отличить мышечную и жировую ткань, на нем видны только кости и другие твердые структуры. Компьютерная томограмма, благодаря специальной обработке, позволяет дифференцировать плотность всех органов, попавших на снимок.
На КТ мочевыделительной системы оценивают состояние сразу нескольких органов:
-
надпочечников;
-
почек: паренхимы и чашечно-лоханочной системы;
-
мочеточников;
-
мочевого пузыря;
-
сосудов почечной ножки;
-
регионарных лимфатических узлов.
Помимо самой мочевыделительной системы, на томограмме определяются поясничные
позвонки, петли кишечника. Компьютерная томография позволяет оценить размеры органов, их расположение, наличие травм, опухолей, камней. Воспаление определяют по косвенным признакам и однозначно утверждать о его наличии можно только после сдачи анализа мочи, прохождения ультразвукового исследования органов забрюшинного пространства.
Показания к исследованию
Врач-уролог может назначить сделать диагностическую манипуляцию с целью выявления определенных патологических отклонений:
- хронических циститов – процессов воспаления мочевого пузыря;
- для выявления частиц крови в моче;
- при проблемах с естественным опорожнением мочевого пузыря;
- при новообразованиях в мочевыводящем отделе;
- для выявления уровня работоспособности почек;
- определения показателей проходимости путей;
- определения общего состояния органов брюшной полости.
Обследование назначается по показаниям, вне зависимости от половой принадлежности и возраста.
Дополнительно пациент может проходить УЗИ, клинические анализы крови и мочи, МРТ и КТ. Указанные методики дополняют сведения, полученные от проведения хромоцистоскопии.
Центр урологии в «МедикСити»
В многопрофильной клинике «МедикСити» придается первостепенное значение лечению урологических заболеваний, таких как уретрит, цистит, импотенция, простатит, варикоцеле и др. Профессиональные врачи, качественная диагностика и современные методы лечения, индивидуальный и деликатный подход к каждому пациенту – вот то, чем мы по праву гордимся.
Если прочитать в интернете отзывы о цистоскопии, то они пестрят всевозможными рассказами о неприятности этого вида исследования. Благодаря отзывам о цистоскопии вы сможете найти медицинские учреждения, где на высоком профессиональном уровне проводятся такие процедуры, как цистоскопия. Стоимость этой услуги варьируется. Однако главным критерием выбора все-таки должны быть профессионализм врачей-урологов и хорошие рекомендации самого лечебного учреждения.
В нашей клинике при проведении цистоскопии используется обезболивающий препарат — Катеджель с лидокаином «Cathejell with Lidocaine». Для обеспечения комфорта пациента этот вид исследования проводится под седацией (лечебный сон).
Коротко об известном
Наши почки оказывают на продолжительность и качество жизни самое непосредственное влияние. Поэтому человек сталкивается с почечной недостаточностью, он, по сути, начинает травиться отходами обменных процессов. Кроме того, любой из нас подвержен заражению из источников внешних – например, пары ацетона. Это не проходит бесследно, особенно, когда почки дают сбой.
О гемодиализе известно давно. Сама методика обоснована необходимостью контролировать течение патологий, которые так или иначе связаны с резким повышением в крови продуктов распада, а также продуктов промежуточных. Это происходит вследствие печеночной или же почечной недостаточности, процессом метастазирования, отравления лекарственными продуктами, спиртосодержащими веществами, ядами. В онкологической практике нередко приходиться сталкиваться с проблемой интоксикации из-за роста опухоли, а она в свою очередь запускает процесс повышения концентрации патологических белков, что может привести к гибели больного.
По сути своей процедура и предназначена для выведения вредных веществ из крови. Прежде всего, к ней прибегают для лечения людей с почечной недостаточностью. Аппараты, используемые в процедуре способны отфильтровывать из крови мочевину, токсины, лишнюю жидкость и помогает увеличить, иногда значительно, жизнь больных. Медицинская статистика утверждает: очищать кровь необходимо более чем тысячи человек на миллион человек населения.
Симптомы заболеваний мочеполовой системы
Болезни мочеполовой системы отличаются многообразием симптоматики. Выраженность дискомфорта не всегда прямо пропорциональна степени поражения органов. Многие заболевания длительное время протекают бессимптомно и случайно обнаруживаются во время профилактических обследований у специалиста. Главный симптом болезней мочеполовой системы – это боль. Достаточно часто она носит ярко-выраженный характер. Пациенты во время приступов ведут себя беспокойно, пытаются найти удобное положение, которое уменьшит дискомфорт.
Помимо этого, могут наблюдаться такие явления как:
Частые ночные мочеиспускания В норме частота ночных мочеиспусканий не должна превышать 1-2 раз. Если вы не употребляете большое количество жидкости, мочегонные препараты, то частые позывы к мочеиспусканию в ночные часы должны стать настораживающим симптомом.
Болезненное мочеиспускание Боли могут появляться как до этого, так и в процессе. Боли во время выведения мочи – это распространенный симптом цистита и инфекций, передающихся половым путем
Поэтому важно выявить возбудителя заболевания. Это поможет выбрать адекватную тактику лечения.
Недержание мочи Является симптомом многих болезней мочеполовой системы
Может появляться при травматизации мочевого пузыря, ослаблении мышц тазового дна и т.д.
Учащенное мочеиспускание Увеличение частоты мочеиспусканий может быть связано как с болезнями почек, так и уретры. На основе данных анамнеза и симптомов заболевания врач подбирает оптимальный алгоритм лечения.
Изменения цвета мочи Моча может изменять свой цвет из-за появления в ней крови. Такое явление носит название макрогематурии. Однако, цвет мочи не всегда может быть достоверным индикатором примеси крови, так как существует явление микрогематурии: эритроциты видны только под микроскопом. Однако, даже их незначительное количество не является нормой.
Это основные симптомы, которые сопровождают практически любое заболевание мочеполовой системы. Однако, к ним могут дополнительно присоединяться специфические признаки. Так, при эндометриозе может появляться боль в области живота и заднего прохода. Многие заболевания сопровождаются ощущением неполного опорожнения мочевого пузыря, появляется почечная колика. Для установления правильного диагноза требуется не только проконсультироваться с врачом, но и сдать анализы, а также воспользоваться инструментальными методами диагностики.
Биопсия
Отдельно расскажем о проведении процедуры с целью взятия биоптата для последующего гистологического изучения.
Биоптат забирается несколькими способами:
- Биопсия холодная. Материал забирается посредством специальных щипцов, вводимых через прибор.
- ТУР-биопсия. Это отсечение кусочка ткани либо полное изъятие опухоли посредством электрокоагулятора, который также проводят через эндоскоп.
У обоих способов есть плюсы и минусы.
При проведении холодного варианта есть минимальный риск повреждения стенки органа, но при этом имеется мало информации о распространении опухоли.
Холангиография
ТУР-биопсия, напротив, дает исчерпывающую информацию о развитии опухоли, сводит на нет риск возникновения кровотечения. Минус варианта – большая вероятность нанесения травмы.
Методика выполнения
Цистоскопия мочевого пузыря проводится с применением общей или спинальной анестезии. Может использоваться и местное обезболивание, если исследование проводят с диагностической целью.
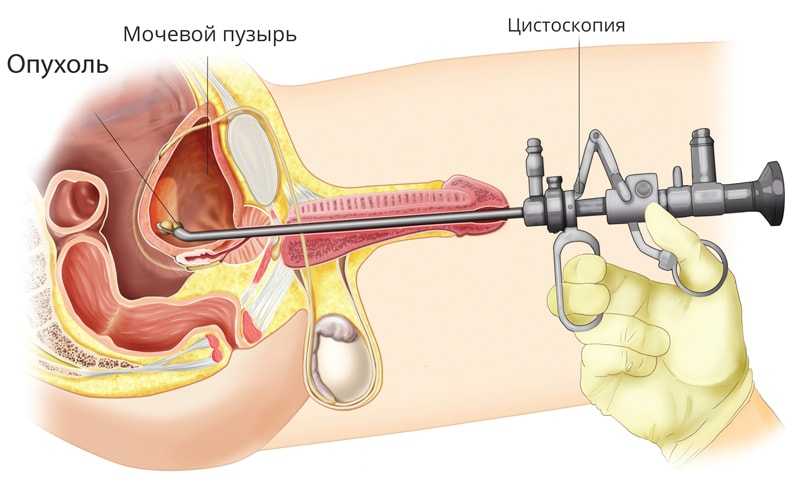
Для того чтобы облегчить введение в уретру цистоскопа, его смазывают стерильным глицерином. При постепенном продвижении инструмента, в ходе цистоскопии сначала осматривается внутренняя стенка мочеиспускательного канала (выполняется уретроскопия). Когда наконечник цистоскопа оказывается вблизи лобкового симфиза, его направляют вниз и он попадает в мочевой пузырь.
Порядок осмотра мочевого пузыря
В первую очередь, исследуется уротелий передней стенки органа и его верхушки. Далее внутреннюю слизистую оболочку органа осматривают по кругу при повороте цистоскопа по часовой стрелке
Особенно пристальное внимание уделяют зоне, которая носит название треугольника Льето. Границы данной области определяются устьями мочеточников и внутренним отверстием шейки органа
Слизистая оболочка треугольника Льето наиболее часто поражается различными патологическими процессами.
Для удобства ориентации, мочевой пузырь условно разделяется на четыре части соответственно циферблату часов. При этом в норме воздушный пузырь, который располагается на верхушке органа, будет соответствовать 12 часам, устье правого мочеточника — 7, а левого — 5 часам.
В ходе исследования производится оценка цвета эндотелия, наличие тех или иных изменений на поверхности слизистой оболочки (изъязвления, очаги перерождения ткани, новообразования и др.)
Также специалист обращает внимание на характер расположения и форму устьев мочеточников
В норме уротелий имеет бледный розоватый цвет и характерный блеск. На его поверхности определяется сеть мелких сосудов. В области треугольника Льето в значительном количестве имеются более крупные сосуды. Устья мочеточников должны быть расположены симметрично. В норме они бывают щелевидной, овальной, круглой формы.
Запись на консультацию круглосуточно
+7 (495) 151-14-53+7 (861) 238-70-54+7 (812) 604-77-928 800 100 14 98
Биопсия
Цистоскопия широко применяется для получения биопсийного материала патологически измененных участков стенок мочевого пузыря. С помощью гистологического исследования выполняется диагностика новообразований и других патологических процессов. Материал для анализа можно получить следующими способами:
- Холодная биопсия — забор ткани происходит при помощи специальных щипцов, которые вводятся через эндоскоп.
- Трансуретральная резекция (ТУР-биопсия) — осуществляется в результате отсечения участка или полного удаления образования электрокоагулятором. Инструменты для удаления также подводятся в мочевой пузырь к опухоли через гибкий цистоскоп.
Каждый из данных методов имеет свои недостатки и преимущества. При холодной биопсии, образец ткани и внутреннюю стенку органа практически не повреждают, но при этом имеются затруднения при оценке глубины распространения новообразования. ТУР-биопсия, в свою очередь, позволяет определить степень прорастания опухоли. К тому же, благодаря использованию коагулятора, при использовании данной методики практически отсутствует риск развития кровотечения. Минусом ТУР-биопсии является ее сравнительно высокая травматичность.

Описание процедуры
Если вовремя диагностировать заболевание и сразу приступить к его лечению, то это значительно улучшит прогнозы на выздоровление больного. Для того чтобы определить функциональность почек, применяют эффективный и недорогой метод диагностики — хромоцистоскопию. Он основывается на выведении индигокармина из верхних мочевых путей и каждой почки в отдельности. Индигокармин — это специальное вещество, нейтральное по отношению к организму человека. С его помощью и проводится данная процедура.
Благодаря этому исследованию можно узнать достаточно полную информацию о состоянии почек и мочеполовой системы пациента в целом. Данный метод диагностики является не только очень точным в своих показателях, но еще и быстрым, применяемым в урогентных ситуациях, которые встречаются довольно часто. Хромоцистоскопия крайне проста в выполнении и в то же время считается наиболее безопасной методикой выявления патологий мочевыводящей системы.
Специалисты медицинских клиник назначают данную диагностику с целью выявить:
- острые и хронические циститы;
- примеси крови в моче;
- проблемное мочеиспускание;
- опухоли мочевой системы, которые были установлены другими способами диагностики;
- функциональность почек;
- проходимость мочевых путей;
- состояние органов брюшной полости.
Для проведения хромоцистоскопии существует также и некоторые противопоказания.
Среди них:
- острые воспалительные заболевания мочевой системы и непроходимость мочевых путей;
- почечная и печеночная недостаточность;
- нефроз;
- коллапс;
- шоковое состояние больного.
Гемодиализ
Гемодиализных терапия — очищение крови с помощью аппарата «искусственная почка». Принцип работы: с помощью специального насоса роликового типа по трубкам-магистралях кровь перемещается от пациента к диализатору. Диализатор представляет собой систему капилляров, изготовленных из полупроницаемой мембраны (купрофану или целлофана), которые омываются диализа жидкостью. По химическому составу диализа жидкость соответствует плазме крови. При пропускании крови через систему капилляров диализатора происходят процессы диализа, осмоса и ультрафильтрации. При этом токсичные вещества (креатинин, мочевина, мочевая кислота, фосфаты, ионы калия, водорода), а также избыток воды из крови переходят через мембрану в диализирующий раствор. Одновременно с диализом раствора в кровь перемещаются те ионы (натрия, кальция), которых не хватает у больного, выравнивая химический состав крови.
В зависимости от способа забора и вливания крови больному гемодиализную терапию проводят артерио-венозным или вено-венозным доступом в асептических условиях, после предварительного введения антикоагулянта (р-на гепарина). При скорости пропускания крови по магистрали 200-250 мл в минуту продолжительность сеанса гемодиализной терапии составляет обычно 4 — 5 часов.
Абсолютные показания к гемодиализной терапии:
- Гипергидратация организма (ЦВД> 150 мм вод.ст.);
- Гиперкалийплазмия (К + плазмы> 7 ммоль / л);
- Креатинин в крови> 0,7 ммоль / л;
- Ежедневный прирост мочевины> 5 ммоль / л;
- Декомпенсированный метаболический ацидоз (рН крови <7,2).
Гемодиализ противопоказан при:
— Нестабильных показателях гемодинамики (АД сист. ниже 90 мм рт.ст.);
— Геморрагических синдромах;
— Декомпенсации сердечно-сосудистой и дыхательной систем;
— Поражениях ЦНС (инсульты, внутричерепные гематомы).
Третья стадия — восстановление диуреза. Она начинается с выделение более 500 мл мочи, и продолжается до 3-5 суток. Вследствие регенерации клубочков постепенно восстанавливается механизм фильтрации крови. Эпителий канальцев регенерирует позже, так как реабсорбция все еще нарушена. С каждым днем растет диурез — до 1500-2000 мл. Однако моча имеет низкую удельную массу, содержит много белка и эритроцитов. Шлаки плохо выводятся из организма, поэтому все еще значительную опасность для больного составляют гиперкалиемия и уремия.
Все это требует применения предварительной тактики лечения. Несколько увеличивают объем инфузионной терапии в соответствии с потерями. Восстановление диуреза до физиологического объема (2-3 литра) определяет переход ОПН в следующую стадию.
Четвертая стадия — полиурии. Она длится до 2 недель. Суточный прирост мочи составляет 800-1000 мл, а диурез — до 7-9 литров в сутки. У больных нормализуется азотемия, одновременно развивается дегидратация, в большом количестве теряется калий и магний, что может представлять угрозу для жизни больных.
Лечебную тактику снова необходимо изменить: проводят массивную инфузионную терапию с учетом потерь, переливают калийсодержащие растворы. Коррекцию электролитных расстройств осуществляют согласно лабораторным показателям по известным формулам. Постепенно восстанавливается концентрационная способность почек; растет удельный вес мочи, диурез нормализуется.
Рентген с контрастным веществом
Рентген почек с контрастным веществом проводится при резко выраженной симптоматической картине определенных заболеваний или подтверждении подозрений после проведенных ранее обследований. Суть метода, как и предыдущего, заключается в способности рентгенологических волн задерживаться в более плотных структурах. Однако при рентгенографии почек с контрастным веществом в кровоток специально вводят препарат, который обладает рентген-контрастными свойствами. Так как почки непрерывно участвуют в фильтрации крови, то введенный препарат через время оказывается в мочевыводящих путях, что позволяет оценить функциональные способности почек, а также состояние мочевыделительных органов и структур.
Преимущества
Преимуществами урографии почек с применением контрастного вещества являются ее высокая информативность и показательность. Рентген почек с контрастом позволяет выявить многие заболевания мочевыделительной системы, оценить качество и интенсивность работы почек, с большой точностью определить локализацию патологического процесса. Это позволит специалисту подобрать наиболее рациональное лечение.
Побочные эффекты от контраста
В некоторых случаях могут проявляться побочные действия рентген-контрастных препаратов. Негативное воздействие водорастворимых веществ связано с хемотоксическим действием йода и феноменом осмотической токсичности. Данный феномен характеризуется повышением осмотического давления в месте введения препарата, что влечет за собой повреждение эндотелия сосудов и форменных элементов крови. Существует несколько видов побочных эффектов от РГС:
- анафилактоидные (анафилактический шок, отек Квинке и др.);
- местного проявления (флебит, некроз мягких тканей);
- токсического действия (нефротоксичность, нейротоксичность и т.д.).
Стоит отметить, что данные побочные реакции проявляются крайне редко, однако риск их развития все же существует. Именно поэтому данное исследование проводят под строгим контролем медицинского персонала, который сможет оказать неотложную помощь.
Ангиография
Традиционная ангиография в значительной степени была заменена неинвазивными методами визуализации сосудов, например, МРА, КТ-ангиография, ультрасонография, сцинтиграфия. Показаниями остаются визуализация почечных вен и, у пациентов со стенозом почечной артерии, ангиопластика и установка стента.
Артериография используется, хотя и редко, для оценки и лечения почечного кровотечения и перед консервативной операцией на почках. Цифровая субтракционная ангиография больше не используется, поскольку доступна многомерная КТ с быстрой последовательностью или спиральная КТ.
Разновидности биопсии
Существует несколько видов биопсии почек, которые отличаются друг от друга путем получения материала для исследования:
- Чрескожная пункционная биопсия, во время которой в почечную ткань под ультразвуковым контролем вводят длинную иглу и выполняют биопсию.
- Открытая биопсия предполагает забор гистологического материала во время операции. В настоящее время применяется преимущественно при удалении новообразований почки (экспресс-биопсия).
- Лапароскопическая — проводится с применением видеоконтроля при помощи инструмента, который вводят через небольшие отверстия в поясничной области.
Чаще всего проводится чрескожная пункционная биопсия почки. Данная процедура малоинвазивна, относительно безопасна и имеет невысокий риск развития осложнений.
Как проводится цистография?
Пациента укладывают на рентгеновский стол и выполняют обзорный снимок мочевой системы.
Исследование обязательно проводится под контролем врача-уролога. Он вводит около 200-300 мл водорастворимого контрастного вещества по катетеру в мочевой пузырь с помощью шприца или инфузионной системы. После этого врач-рентгенолог производит серию рентгеноснимов в прямой, левой и правой косой проекциях. Специалист оценивает размеры, контуры и однородность мочевого пузыря.
На что обращает внимание врач-рентгенолог:
- наличие камней в почках;
- состояние позвоночника и контуры поясничных мышц;
- распределение газа в кишечнике.
Если процедура предусматривает использование катетера (при восходящей цистографии или двойном контрастировании), то используются седативные и обезболивающие препараты.
Чтобы как можно более детально изучить мочевой пузырь, врач-рентгенолог может провести двойное контрастирование. При данной процедуре после введения контраста нагнетается некоторое количество воздуха. Метод позволяет выявить даже самые мелкие дефекты на слизистой оболочке, соответствующие туберкулезу, воспалению или эрозии.
При нисходящей цистографии контраст вводится не через катетер, а внутривенно. После введения контрастного вещества врач-рентгенолог наблюдает динамику выведения контрастного вещества, оценивая выделительную функцию почек, работу мочеточников и наполнение мочевого пузыря.
Врач-рентгенолог исследует работу вашей мочевыделительной системы, отмечая в первую очередь цвет и объем мочи. Также он фиксирует, самостоятельно ли вы производите мочеиспускание
Тревожный симптом, на который обязательно обратит внимание врач-рентгенолог, – наличие крови в моче (в медицине – гематурия)
Существует ряд противопоказаний к проведению цистографии:
- аллергия на контрастное вещество;
- острые воспалительные процессы в нижних отделах мочевыделительной системы (простатиты, уретриты и т.д.);
- образования в мочеполовых органах (добро- и злокачественные опухоли мочевого пузыря);
- присутствие крови в моче (т.к. на снимках их можно принять за камни);
- беременность.
Нисходящая цистография противопоказана при тяжелой почечной недостаточности и эндокринных заболеваниях (например, при сахарном диабете). Методики, предусматривающие введение газа в полость мочевого пузыря (пневмоцистография, осадочная цистография), не применяются при подозрениях на кровотечение или разрыв стенки пузыря.
Будьте готовы к тому, что нужна небольшая подготовка к цистографии. После исследования вы сразу можете возвращаться к обычной жизни!
В арсенале врача-уролога имеется множество методик исследования урологических патологий, в которых цистография занимает не последнее место. Диагностика помогает врачу-урологу установить диагноз и благодаря этому подобрать правильную тактику лечения пациента.
Если вы столкнулись с циститом или другими урологическими проблемами, запишитесь к врачу-урологу на консультацию, это станет первым шагом на пути к выздоровлению!
Материал подготовлен при участии специалиста:
Нефроскопия: подготовка, способы проведения
Нефроскопия не требует от пациента какой-либо подготовки – ему достаточно лишь своевременно явиться в клинику. Манипуляции проводят под местным или общим наркозом. В последнем случае нужно отказаться от приёма пищи за восемь часов до их начала. При проведении нефроскопии в ЦЭЛТ используют современные нефроскопы, с помощью которых можно получить точную картину исследуемой области. Нефроскоп представляет собой разновидность эндоскопа, оборудованную оптикой, которая передаёт изображение на линзы окуляра. Его вводят в почечную лоханку через прокол задней брюшной стенки, а его устройство таково, что позволяет вводить в почечную лоханку инструменты для удаления конкрементов.
| Способы нефроскопии | Особенности проведения процедуры |
|---|---|
| Ретроградный |
Доступ осуществляется через уретру, поэтому процедура требует использования гибкого нефроскопа. Она не подходит для терапевтических целей, характеризуется неприятными ощущениями и дискомфортом и предусматривает следующие этапы:
Ретроградная нефроскопия имеет целый ряд ограничений. Она невозможна при воспалениях органов МВС и при сужениях уретры. Более того: в процессе её осуществления врач должен быть особенно аккуратен, чтобы исключить риск травматизации уретрального канала. |
| Чрескожный |
Доступ прибора осуществляется через прокол задней брюшной стенки при помощи специальной иглы с канюлей под контролем рентгеновского или УЗ-аппарата. Данный способ проведения нефроскопии считается более информативным, а потому применяется намного чаще ретроградного. В зависимости от задач, которые призвано решить проведение данной манипуляции, используется гибкий или жёсткий нефроскоп. Этапы процедуры – следующие:
|
Наши врачи

Перепечай Дмитрий Леонидович
Врач уролог-андролог, кандидат медицинских наук, врач высшей категории
Стаж 41 год
Записаться на прием

Кочетов Сергей Анатольевич
Врач-уролог, кандидат медицинских наук, врач высшей категории
Стаж 35 лет
Записаться на прием

Хромов Данил Владимирович
Врач-уролог, кандидат медицинских наук, врач высшей категории
Стаж 36 лет
Записаться на прием
Как проходит процедура?
Особенного подготовительного этапа перед хромоцистоскопией от пострадавшего выполнять не требуется. Нужно лишь заранее позаботиться, чтобы перед входом в диагностический кабинет у потерпевшего мочевой пузырь заполнился полностью. Подобная предусмотрительность направлена на возможность получить более точные сведения.
Эксперты рекомендуют для этого приблизительно за час до назначенного времени выпить около двух литров воды.
После поступления переработанной жидкости в мочевой пузырь больной начинает испытывать чувство жжения в указанной области. Придется перетерпеть неудобства и не ходить в туалет. Из-за того что обследование длится совсем недолго, это вполне возможно. А вот приобретать аптечный набор для осмотра – необязательно.
Само вмешательство предусматривает несколько этапов. Начало включает введение медицинского инструмента в мочевой пузырь по мочеиспускательному каналу. Устройство для этого называется цистоскопом, что послужило названием для методики.
Далее следует введение раствора, когда препарат индигокармин вводят через вену
Здесь важно заранее провести аллергическую пробу, если ранее человек через хромоцистоскопию не проходил
Подобная мера предосторожности позволит не допустить развития анафилактического шока из-за аллергической реакции вследствие индивидуальной непереносимости действующего вещества медикамента
Предпоследняя стадия охватывает осмотр слизистых оболочек мочеполовой системы. Сначала специалист обязан изучить здоровую часть органа, а потом приступает к оценке пораженной стороны. Определить, какая из частей оказалась нездоровой, позволит мониторинг скорости выделения раствора. Больная сторона медленнее пропускает медицинскую жидкость, попавшую в организм с инъекцией.


































