Профилактика бурсита
Чтобы не допустить проблем с локтевым суставом нужно придерживаться простых мер:
- соблюдать режим работы и отдыха;
- не допускать избытка физических нагрузок;
- своевременное и грамотное лечение инфекционных заболеваний;
- незамедлительное лечение на этапе воспаления;
- использование защитной экипировки во время работы или занятий спортом, если существует угроза травм;
- обработка царапин, порезов, ссадин и потертостей антисептическими средствами.
Локтевой бурсит — очень опасен, поэтому лечение необходимо начинать при первых признаках заболевания.
Публикуется в научно-информационных, просветительских целях.
Материал создан на основе статей по ссылкам
1Клинические рекомендации // https://medi.ru/klinicheskie-rekomendatsii/bursit-loktevogo-sustava_13906/
2Клинические рекомендации // https://mzur.ru/upload/%D0%91%D1%83%D1%80%D1%81%D0%B8%D1%82%20%D0%BB%D0%BE%D0%BA%D1%82%D0%B5%D0%B2%D0%BE%D0%B3%D0%BE%20%D1%81%D1%83%D1%81%D1%82%D0%B0%D0%B2%D0%B0.pdf
3Клинические рекомендации // https://mzur.ru/upload/%D0%91%D1%83%D1%80%D1%81%D0%B8%D1%82%20%D0%BB%D0%BE%D0%BA%D1%82%D0%B5%D0%B2%D0%BE%D0%B3%D0%BE%20%D1%81%D1%83%D1%81%D1%82%D0%B0%D0%B2%D0%B0.pdf
4Клинические рекомендации // https://medi.ru/klinicheskie-rekomendatsii/bursit-loktevogo-sustava_13906/
5Najz-gel-dlya-naruzhnogo-primeneniya-izm.-1-2-3-4.pdf
Противопоказания к трансторакальной биопсии
Противопоказания к пункционной биопсии:
- Клинические случаи, когда результат исследования не повлияет на лечение заболевания или его прогноз, например, при метастатическом поражении легких.
- Неспособность пациента занимать статичное положение в течение времени, необходимого для проведения исследования. Такие ситуации возникают при психических расстройствах, сильном болевом синдроме и др.
- Неконтролируемый кашель.
- Тяжелая дыхательная недостаточность.
- Некоторые заболевания со стороны сердечно-сосудистой системы — неконтролируемая аритмия, нестабильная стенокардия, тяжелая сердечная недостаточность.
Противопоказаниями к проведению открытых методов биопсии являются:
- Тяжелые сердечно-сосудистые заболевания.
- Декомпенсированная дыхательная недостаточность.
- Наличие на рентгенологических снимках признаков «сотового легкого», которые свидетельствуют о конечной стадии диффузной патологии легких.
Анализ костного мозга / Трепанобиопсия костного мозга
Анализ костного мозга – забор костного мозга с помощью трепанобиопсии из подвздошной кости или грудины. Красный костный мозг расположен в плоских костях. Функция костного мозга – производство новых клеток крови: эритроцитов, лейкоцитов, тромбоцитов. Трепанобиопсией называется процедура получения костного мозга для его лабораторного исследования. Основные показания к трепанобиопсии и исследованию костного мозга – болезни системы крови и подозрения на них.
Подробнее о диагностических исследованиях костного мозга и системы крови читайте ниже.
Анализ костного мозга может быть выполнен амбулаторно или в стационаре. По готовности анализа костного мозга Вы и Ваш врач получите миелограмму – таблицу с качественным и количественным составом клеток костного мозга. Результат исследования позволяет отследить процесс формирования новых клеток крови и его нарушения.
Что можно проверить с помощью трепанобиопсии? Анализ костного мозга — это специальное исследование, которое применяется в гематологии, онкологии и иммунологии. для диагностики причин анемии и онкологических заболеваний крови (лейкоз и т.д.). Для оценки состояния костного мозга в нем определяют количество клеток: миелокариоцитов, мегакариоцитов и рассчитывают процентное содержание элементов костного мозга. Результат анализа костного мозга сопоставляется с результатами общего анализа крови. Это исследование назначается и выполняется только врачом строго по медицинским показаниям.
Возможные отклонения от нормы в анализе костного мозга. Уменьшение количества миелокариоцитов возможно при гипопластических анемиях (сильное угнетение или неадекватное функционирование костного мозга), при воздействии на организм человека ионизирующего облучения (радиация) и некоторых лекарственных веществ (некоторые антибиотики, препараты золота). Большое количество миелокариоцитов наиболее характерно для лейкозов, В12 – дефицитных анемиях, для состояния после большой потери крови. Уменьшение содержания мегакариоцитов и мегакариобластов вызывается аутоиммунными процессами (системная красная волчанка), лейкозами, лучевой болезнью. Увеличение количества мегакариоцитов и мегакариобластов обычно говорит о наличие миелопролиферативных процессов и метастазов в костный мозг (например, при раке желудка).
Подготовка к выполнению трепанобиопсии костного мозга. Мы рекомендуем воздержаться от приема пищи за 12 часов до исследования.
Основные показания к трепанобиопсии костного мозга:
- Лейкоз и подозрение на него
- Лейкопения (снижение количества лейкоцитов в крови)
- Лимфогранулематоз и подозрение на него
- Анемии – снижение гемоглобина и количества эритроцитов в крови
- Болезнь Гоше
- Метастазы опухоли
- Оценка эффективности проводимой терапии
Наши услуги
Основные направления
- Терапия
- Неврология
- Эндокринология
- Кардиология
- Остеопатия
- Вертебрология
- Ортопедия и травматология
- Акушерство и гинекология
- Маммология
- Репродуктология
- Ведение беременности
- Урология и андрология
- Дерматология
- Венерология
- Косметология
- Аллергология
- Иммунология
- Медикаментозная терапия
- Гастроэнтерология
Лечебные процедуры
- Все виды инъекций
- Лекарственные блокады
- Радиоволновая хирургия
- Медицинский массаж
- Физиотерапия
- Ударно-волновая терапия
- Внутрисуставные инъекции
- Рефлексотерапия
- Мануальная терапия
- Внутривенное лазерное лечение (ВЛОК)
- Плазмолифтинг
- PRP — терапия
- Кинезиотейпирование
- Изготовление ортопедических стелек
- Плазмотерапия
- Лечебные процедуры на аппарате «Аэлтис»
Виды диагностики
- Лабораторная диагностика
- Ультразвуковая диагностика
- МРТ, КТ и Рентгенография
- Диагностика в гинекологии и урологии
-
Диагностика в кардиологии
- Электрокардиография
- Электрокардиография с нагрузкой
- Холтеровское мониторирование (Холтер)
- Суточный мониторинг артериального давления (СМАД)
- Подоскопия
- Спермограмма
- Пункция сустава
Оформление медицинской документации
- Оформление листов нетрудоспособности
- Оформление справок в бассейн
- Справка об отсутствии КОВИД-19
- Санаторно-курортная карта
Вывих локтевого сустава
Вывих локтевого сустава характеризуется смещением двух костей предплечья относительно третьей.Сам по себе вывих локтя встречается достаточно редко, но он может сопровождать такое повреждение локтевого сустава, как перелом.
Основные симптомы вывиха локтевого сустава
- Сильный болевой синдром
- Отек и деформация сустава
- Двигательная функция ограничена
- Ощущение онемения всей руки
Лечение включает в себя вправление вывиха (проводится чаще всего под анестезией), наложение гипсовой лонгеты для фиксации и стабилизации костей и заживления хрящей.
Для полноценного восстановления необходимы комплексные реабилитационные мероприятия – плавание, лечебная физкультура, массаж, физиопроцедуры.
Плюсы и минусы
Блокада левой руки или правой сопровождается огромным количеством положительных моментов:
- Быстрый результат за малые деньги. В течение нескольких минут после введения препаратов боль стихает, прослеживается гарантированное благотворное влияние действующих веществ. Одна манипуляция-процедура обходится недорого.
- Нет необходимости специально готовиться, сидеть на диете, очищать кишечник, ограничивать себя в передвижениях.
- Отсутствие системных побочных эффектов, ведь средство с противовоспалительным и болеутоляющим эффектом не попадает в центральный кровоток.
- Благодаря грамотно продуманному курсу можно полностью избавиться от болевых ощущений и отёчности. Если следовать всем советам доктора-невролога, терапевтический эффект сохраняется на долгие месяцы.
Чтобы закрепить результат, важно проводить лечебную гимнастику, прибегать к физиотерапевтическим процедурам, при ухудшении состояния сразу же обращаться за докторской консультацией
Диагностика эпикондилита
В большинстве случаев достаточно расспроса и осмотра.
Как правило, внешний вид руки не меняется, за редким исключением можно заметить небольшой отек или изменение цвета кожи (это уже скорее от повторяющихся инъекций с глюкокортикоидами).
Самый характерный симптом эпикондилита — это болезненность в области выступающего надмыщелка плечевой кости — это такие косточки по бокам от локтевого сустава, снаружи и с внутренней стороны.
Боль усиливается при нагрузке на руку. Для латерального эпикондилита локтевого сустава — это разгибание в запястье, для медиального — сгибание. Также болезненными будут рукопожатие, перенос тяжелых предметов (чайник, кастрюля), все движения, которые требуют крепкого хвата. Например, подтягивания или жимы штанги бывают болезненны, тогда как отжимания не вызывают никаких болезненных ощущений. Это оттого, что задействованные мышцы работают именно на запястье, а не в локте.
Объем движений может быть болезненным в крайних положениях, особенно это замечается при сильно выраженных симптомах.
При возникновении сомнений врач может назначить дополнительные исследования: рентген, МРТ, КТ, электронейромиографию.
Выполнение пункции локтевого сустава
В первую очередь, при проведении пункции следует строго соблюдать правила антисептики и стерильности. Все инструменты и препараты, которые используются для процедуры должны быть продезинфицированы. Кроме того, они должны соответствовать все медицинским стандартам. Перед проколом кожу пациента в области локтя следует обработать спиртом, смазать раствором йода и снова протереть спиртом. Это необходимо сделать для того, чтобы йод не попал в полость локтевого сустава и не вызвал химический ожог.
Делая прокол, врач должен слегка сместить кожу пациента. Это необходимо для того, чтобы в полость локтя не смогла проникнуть инфекция. С помощью такой манипуляции, раневой канал будет закрыт
Специалист должен медленно и очень осторожно продвигать иглу. После ее извлечения накладывается пластырь
В первые 24 часа после прокола нельзя мочить и тереть руку.
Виды лечебных процедур
В терапии воспалительных или дегенеративно-дистрофических патологий локтевого сустава практикуется введение препаратов в синовиальную полость. После диагностирования повреждений мышц, связочно-сухожильного аппарата применяется блокада околосуставных тканей (периартикулярная). Выбор способа введения растворов зависит от заболевания. Периартикулярные блокады бывают односторонними и двухсторонними. В первом случае осуществляется только одна инъекция, поэтому такая методика считается самой щадящей. Двухсторонняя блокада более травматична, так как препарат вводится во внешнюю и внутреннюю область локтевого сустава. Лечебные процедуры также классифицируются в зависимости от цели их применения:
- обезболивающие. Проводятся при острых, пронизывающих болях, возникающих после травмирования локтя или обострения хронических патологий. Обычно назначаются пациентам при неэффективности парентерального введения нестероидных противовоспалительных препаратов. Для обезболивающих блокад применяются местные анестетики (Новокаин, Тримекаин), снижающие выраженность болевого синдрома в течение нескольких минут. Возможно их сочетание с раствором адреналина, усиливающим и пролонгирующим действие анестетиков;
- противовоспалительные. Используются для купирования острого воспалительного процесса, сопровождающего тендинит, периартрит, тендовагинит, эпикондилит, бурсит. Применяются глюкокортикостероиды (Дипроспан, Триамцинолон) — синтетические аналоги гормонов, вырабатываемых надпочечниками. Препараты комплексно воздействуют на локтевой сустав, проявляя одновременно анальгетическую, противовоспалительную, антиэкссудативную активность;
- стимулирующие трофику (процессы клеточного питания). Процедуры проводятся для патогенетического лечения дегенеративно-дистрофических патологий. Целью блокады становится стимуляция обмена веществ и восстановление поврежденных гиалиновых хрящей. Наиболее часто применяются хондропротекторы с активными ингредиентами глюкозамином и (или) хондроитином. При недостатке синовиальной жидкости в полость сустава вводятся препараты с гиалуроновой кислотой (Синвиск).
Лекарственная блокада может быть однокомпонентной, например, введение сульфата хондроитина. Применяются многокомпонентные растворы, состоящие из препаратов различных фармакологических групп. Самая эффективная и часто назначаемая — блокада с анестетиком и глюкокортикостероидом.
Препараты вводятся однократно, обычно для устранения острой боли в локте, возникающей при травмировании локтя. В терапии артрозов или артритов практикуется курсовое применение блокад. Лекарственные средства вводятся ежедневно, через сутки, 1-2 раза в неделю. Некоторые препараты гиалуроновой кислоты используются 1 раз в 6 месяцев. Врачи стремятся сократить кратность инъекций, особенно при применении гормональных средств, снижающих костную массу. Для этого используются пролонгирующие лекарства, например, гидрохлорид адреналина. Предпочтение отдается специальным лекарственным формам — депо-препаратам. Активные ингредиенты высвобождаются постепенно, длительное время обеспечивая их максимальную терапевтическую концентрацию в полости локтевого сустава.
Виды Бурсита локтевого сустава
Гнойный
Постоянное раздражение синовиальной сумки приводит к образованию гноя и гнойного бурсита в локтевом суставе. Это сопровождается покраснениями, повышением температурой и трудностями в движении.
Острый
Главный признак этого вида — сильная боль особенно во время движения. В воспаленном участке образуется болевая точка, нажатие на которую распространяет боль по всей руке.
При остром бурсите локтевого сустава развивается сильный отек, а при осмотре воспаленного локтя можно заметить колебания жидкости внутри.
Рецидивирующий или хронический
При хроническом бурсите боль является не такой острой, как в первых двух случаях, но продолжается долгое время. Чаще всего отсутствует опухоль и трудности в движении, но можно нащупать уплотнение в локтевой области.
Из названия понятно, что рецидивирующий бурсит появляется при повторном инфицировании, и любое повреждение может стать причиной обострения.
Посттравматический
Посттравматическое воспаление локтя связано с профессиональной нагрузкой на сустав. После травмы бурсы инфицируется стрептококком, стафилококком и другими патогенными организмами.
Разновидности бурсита определяют и по характеру жидкости, скапливающейся в суставе:
- Серозный бурсит. Самая легкая и безопасная форма воспаления. Жидкость имеет сывороточную консистенцию.
- Геморрагический. В синовиальной сумке скапливается не только жидкости, но и кровь.
Хирургическое лечение
Иногда при хроническом бурсите или септическом бурсите может потребоваться хирургическая операция. При традиционной бурсэктомии проводится надрез на локте и воспаленная сумка удаляется. Так как сумка находится под кожей, то локтевой сустав при операции не затрагивается.
Осложнениями хирургического удаления сумки могут быть проблемы с заживлением кожи в месте разреза и болезненность. Через несколько месяцев после операции как правило на месте удаленной бурсы вырастает новая бурса.
После операции пациентам рекомендуется некоторое время фиксировать локоть специальной повязкой с удержанием руки под углом 90 градусов.
ЛФК. После стихания симптомов бурситом достаточно эффективно назначение ЛФК для укрепления мышечного тонуса.
Показания
Обычно люмбальная пункция делается при необходимости уточнения диагноза, недостаточной информативности МРТ, КТ.
Основные показания:
- подозрение на энцефалит, менингит, арахноидит, нейросифилис или иное инфекционное заболевание центральной нервной системы,
- подозрение на субарахноидальное кровоизлияние,
- диагностика рассеянного склероза,
- диагностика злокачественных опухолей и метастазов,
- подозрение на нейролейкоз (нейролейкемию).
Также люмбальная пункция нередко используется при диагностике полинейропатии, аутоиммунных заболеваний (системная красная волчанка, ревматизм, др.), паранеопластического синдрома, для выяснения причины ликвореи (истечения спинномозговой жидкости).
При исследовании ликвора оцениваются его прозрачность, цвет, исследуется клеточный состав, проводятся биохимический анализ, микробиологические тесты.
В частности, наличие большого количества иммуноглобулинов, белковых продуктов распада миелина имеет существенное значение для диагностики рассеянного склероза.
Во время процедуры измеряется ликворное давление (в норме оно составляет 100 – 200 мм водного столба).
В лечебных целях люмбальная пункция применяется для снижения внутричерепного давления, санации ликвора, введения химиопрепаратов (цитостатиков), антибиотиков, обезболивающих препаратов или иных лекарственных средств.
Показания для укола в кистевой сустав
Сделать блокаду от боли в руке вправе рекомендовать только лечащий доктор. Преимуществ у обезболивающих уколов предостаточно. Назначают процедуру при наличии таких показаний:
- постоянные или периодические невыносимые боли в суставах, снижающие качество жизни, ухудшающие общее состояние здоровья человека;
- отечность тканей, устранить которую медикаментами (прием внутрь или снаружи) надолго не получается;
- патологическое сдавливание нервов, воспаление тканей сухожилий, мышечные спазмы;
- переломы, сильные ушибы и вывихи в анамнезе;
- новообразования доброкачественного характера, например, липомы;
- туннельный синдром или синдром запястного канала;
- бурсит;
- фантомные боли;
- характерные симптомы артроза, ограничивающие подвижность пальцев.
Блокада нерва руки – симптоматическое консервативное лечение, помогающее молниеносно избавиться от негативной симптоматики, убрать отечность тканей, местное воспаление, болевой дискомфорт. Чаще всего при блокаде руки укол делают в локтевой нерв.
В качестве лекарства используют разнообразные медикаменты с противовоспалительным и обезболивающим эффектом. Речь идет о кортикостероидах, анестетиках, гормонах и хондропротекторах. Возможно применение комплексного подхода, в том случае, когда болезненный симптом слишком сильный.
В каких случаях назначают гормоны
На поздних стадиях артроза тазобедренного сустава или любого другого, когда боли беспокоят пациента почти всегда и обезболивающие таблетки не помогают, могут назначить более сильное средство. Это экстренная мера терапии, способная быстро снять боль и улучшить самочувствие. К сожалению, есть у этой медали и обратная сторона, особенно если прибегать к такому методу чаще, чем это необходимо.
Кеналог, дипроспан и другие препараты кортикостероидной группы быстро купируют воспаление, убирают отек и опухание. Однако они вовсе не излечивают от артроза, не восстанавливают питание хряща и не улучшают состояние сустава. Это только скорая помощь – мощный удар по организму, особенно если прибегать к такому лечению остеоартроза слишком часто.
Частые инъекции гормональных препаратов не выдержит ни один организм
Как выполняется процедура?
Пункция сустава может проводиться с помощью диагностического и терапевтического проколов.
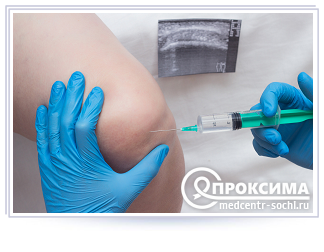 Диагностическая пункция предназначена для определения причины отёчности сустава или выпота. Она даёт информацию о том, было ли кровотечение в суставе (показатель травмы), есть ли воспаление, инфекция или отложение уратов. С помощью анализа синовиальной жидкости устанавливается характер и степень воспаления сустава.
Диагностическая пункция предназначена для определения причины отёчности сустава или выпота. Она даёт информацию о том, было ли кровотечение в суставе (показатель травмы), есть ли воспаление, инфекция или отложение уратов. С помощью анализа синовиальной жидкости устанавливается характер и степень воспаления сустава.
Непосредственно перед процедурой проводится тщательное обеззараживание области кожного покрова пораженного сустава. Конкретный способ взятия пунктата определяется врачом с учётом того, какой из суставов подлежит пункцированию.
Чтобы легко и свободно можно было выполнить прокол, важно снять напряжение с сустава. Для этого используются местные инфильтрационные анестетики
Затем в пораженный сустав вставляется канюля (полая игла). Диаметр пункционной иглы подбирается в зависимости от цели – тонкие иглы предназначены для введения медикаментов, толстые – для извлечения содержимого. К верхней части канюли крепится накладной шприц, который предназначен для отсасывания скопившейся жидкости из сустава.
В некоторых случаях через полую иглу, используемую для прокола, может отсасываться жидкость, осуществляться забор тканевого материала для исследования на злокачественность, вводиться контрастное вещество или лекарство.
Для безопасного и целенаправленного перемещения пункционной иглы в нужную область большинство проколов выполняется под контролем ультразвука или компьютерной томографии. Подтверждением того, что игла для прокола точно перемещается к нужной области служат снимки, выводимые на монитор в режиме реального времени.
Пунктат, взятый подобным образом, тщательно изучается в лаборатории на предмет содержания в нём белка, злокачественных клеток, кристаллов подагры.
По окончании процедуры место прокола заклеивается стерильным пластырем либо закрывается небольшой стерильной повязкой.
Принцип проведения терапевтической пункции аналогичен диагностической, но проводится данный тип исследования в основном при сильных суставных выпотах или ушибах с целью снятия болезненности в суставе
Кровоподтёки вызывают сильную воспалительную реакцию в суставе, потому так важно своевременно выявлять их и удалять. При сильном воспалении эффект постоянного отсасывания крови из полости сустава путём повторяющихся пункций малоэффективный
Если при анализе синовии было обнаружено воспалительный процесс, врач может назначить введение кортизона непосредственно в сустав. Правильно подобранная доза лекарственного препарата способствует быстрому снижению воспаления и исчезновению боли.
Также прямое введение кортизона в сустав позволяет избежать накопления средства в организме
Важно отметить, что кортизон можно вводить в сустав только в том случае, если точно установлено отсутствие инфекционного процесса. Особенно важно это в отношении инфекции в суставе, ставшей причиной воспаления, например, при бактериальном артрите
Существует достаточно медицинских сведений, доказывающих нецелесообразность введения инъекций кортизона в сустав даже при наличии так называемого инфекционно-реактивного артрита. В любом случае окончательное решение о применении кортизона принимает врач. Иногда при тяжёлом течении инфекционно-реактивного артрита воспаление настолько сильное, что отказаться от кортизона просто невозможно.
Противопоказания
У лечебных процедур довольно широкий перечень противопоказаний. Во время их проведения нарушается целостность не только эпидермиса, но и расположенных под ним соединительнотканных структур, в том числе синовиальной оболочки. Существует вероятность проникновения патогенных микроорганизмов, повреждения нервов, что становится причиной развития тяжелейших осложнений. Поэтому, несмотря на клиническую эффективность медикаментозных блокад локтевого сустава, в некоторых случаях их пациентам не назначают:
- лечение патологий у детей до 12 лет;
- неустойчивое психоэмоциональное состояние, психические расстройства, в том числе непонимание происходящего;
- присутствие в системном кровотоке большого количества алкоголя или наркотических веществ, искажающих действие препаратов;
- менингит, энцефалит, поражающие центральную нервную систему;
- острые респираторные, кишечные, урогенитальные инфекции;
- остеоартроз 4 рентгенологической стадии с выраженной деформацией локтевого сустава;
- нарушения свертываемости крови, в том числе из-за курсового приема антикоагулянтов.
Лечебные процедуры противопоказаны пациентам, если в месте введения есть открытые раневые поверхности, трещины, порезы, ссадины. Для блокад не используются препараты при наличии у больного гиперчувствительности к их вспомогательным или активным ингредиентам. Для глюкокортикостероидов и НПВС характерны выраженные побочные системные проявления. Они оказывают нефротоксическое, гепатотоксическое действие, нарушают функционирование ЖКТ. Относительные противопоказания лечебных блокад — тяжелые патологии печени, почек, мочевого пузыря, эрозивные и гиперацидные гастриты.





























