Подготовка к лоскутным операциям
Так как лоскутная операция — это серьезное хирургическое вмешательство, к процессу подготовки следует отнестись со всей ответственностью. Грамотно выстроенный план подготовки не только облегчит процедуру, но и снизит риск возникновения непредвиденных осложнений.
Основные этапы подготовки
На основании всех имеющихся данных врач предлагает пациенту схему лечения, назначает обследование организма для коррекции схемы и начала подготовки к операции.
Необходимо получить подробную консультацию стоматолога
Полное обследование организма. Для исключения возможных противопоказаний необходимо изучить состояние организма в целом. Для этого пациенту необходимо посетить таких специалистов, как терапевт, кардиолог и невролог. При наличии особенностей в истории болезни может также потребоваться визит к иммунологу, аллергологу или инфекционисту. Любой из этих врачей при необходимости может назначить различные обследования.
Помимо обследований, назначенных профильными специалистами, необходимо сдать следующие анализы:
- Общий анализ мочи (ОАМ);
- Биохимический и клинический анализ крови;
- Анализ на сифилис;
- Анализ на наличие ВИЧ;
- Анализ на гепатиты С и В.
Женщинам необходимо пройти дополнительные исследования:
- Анализ на ТТГ;
- Экстрадиол;
- Свободный Т3 и Т4;
- Парогормон.
Подготовительные процедуры. После получения и изучения результатов всех обследований врач принимает окончательное решение, проводить ли операцию. Если решение положительное, то назначается серия подготовительных процедур.
Иммобилизация — метод закрепления подвижных зубов для их сохранения и более равномерного распределения нагрузки во время жевания. Бывает двух видов: шинирование (фиксация нескольких зубов с помощью подходящей ортопедической системы) и мостовидный протез (используется при протезировании).
Премедикация. Этот этап назначается не всегда. Суть состоит в том, что пациент перед операцией принимает комплекс препаратов, включающий в себя транквилизаторы и легкий анальгетик. Это помогает снизить уровень тревожности пациента и подготовить организм к вмешательству путем снижения или даже ликвидации психоэмоционального напряжения, а также повысить эффективность анестезии во время операции.
В случае назначения врачом премедикации, пациенту запрещается управление автомобилем в день проведения операции.
Показания и противопоказания
У физиотерапии в стоматологии есть свои показания и противопоказания, как и у любой другой процедуры. Показание указывают на то, что есть необходимость в физиотерапии, а вот подбор метода осуществляется уже в зависимости от того, что именно требуется вылечить. Противопоказания же иногда являются относительными – они могут быть применимы только к одному методу. В любом случае, требуется консультация специалиста.
Показания:
- Гингивит;
- Стоматит;
- Пульпит;
- Боли при поражениях тройничного нерва;
- Флюороз;
- Сиалоаденит;
- Постпломбировочные боли;
- Глоссалгия;
- Параличи и парезы тканей полости рта;
- Пародонтит;
- Пародонтоз;
- Периодонтит;
- Посттравматическое состояние;
- Альвеолит;
- Патологии лицевых нервов;
- Артрит ВНЧС;
- Гематомы;
- Обморожения;
- Различные поражения слизистой полости рта;
- Гнойные и воспалительные заболевания.
Противопоказания:
- Новообразования в полости рта;
- Открытые кровотечения;
- Незафиксированные переломы;
- Металлические конструкции в будущей области воздействия;
- Гнойные процессы при отсутствии оттока содержимого;
- Некоторые хронические заболевания в стадии обострения;
- Болезни крови;
- Острые заболевания;
- Беременность;
- Системная красная волчанка (только для УФ облучения).
Современная стоматологическая физиотерапия располагается огромным арсеналом различных лечебных средств, методик и аппаратов, которые постоянно совершенствуются, расширяя спектр показаний.
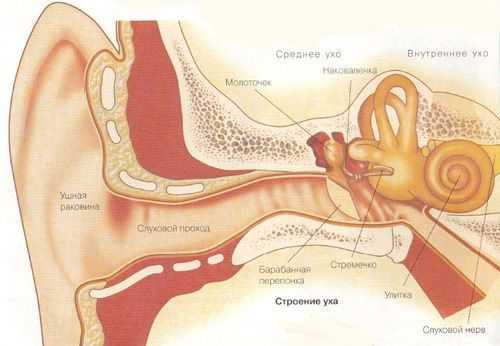
Что такое тимпанопластика
Тимпанопластика – это хирургическое вмешательство при хроническом гнойном среднем отите операция, с целью восстановления поврежденных структур среднего уха, барабанной перепонки и улучшения слуха.
К сожалению, хронический гнойный средний отит является частым заболеванием. Его развитию способствует неправильное и несвоевременное лечение острого гнойного среднего отита, из-за чего может образоваться перфорация барабанной перепонки (отверстия в ней). Через перфорацию в барабанную полость проникают болезнетворные бактерии, поэтому выделения из уха могут наблюдаться в течение многих лет.
Несвоевременное лечение гнойного отита приводит к серьезным осложнениям и может стать причиной таких болезней, как менингит, тромбоз сосудов головного мозга, абсцесс головного мозга.
Воспалительный процесс не ограничивается слизистой оболочкой барабанной полости, но также ведет к разрушению костных структур – стенок барабанной полости, слуховых косточек. Со временем возникает не только прогрессирующее снижение слуха, но могут быть и тяжелые гнойные осложнения – менингит, тромбоз сосудов головного мозга, абсцесс мозга.
Сурдолог
Сурдолог является узким специалистом в , занимающийся патологией ушей и в частности слуха.
Помощь сурдолога необходима пациентам, страдающим хроническим отитом, отосклерозом, тимпаносклерозом, и различными видами тугоухости, и даже глухотой.
Однако, консультация сурдолога и проверка слуха нужна не только тем, кто уже знает свой диагноз. Здоровым людям до 50 лет надо проверять слух 1 раз в 10 лет. Тем, кто старше 50 лет, а так же тем, кто имеет проблемы с сосудами, артеросклероз, артериальную гипертонию, , шейного отдела позвоночника, кто перенес ОНМК или ИМ, или операцию на сердце или мозге — необходимо проверить слух при выявлении заболевания, а затем при каждые 3 года, если нарушения слуха не установлено.
Что же делать, если вы заметили у себя эти симптомы:
- Боль в ухе;
- Заложенность уха;
- Шум (звон, гул) в ушах;
- Снижение слуха или разборчивости речи;
Вам необходимо обратиться к врачу-сурдологу и пройти комплекс полного обследования органов слуха:
- Отоскопию — осмотр наружного уха на наличие серной пробки или другой патологии;
- Затем, при сохранении жалоб, проводится тональная пороговая аудиометрия — исследование порогового восприятия различных частот;
- При заложенности уха или подозрении на патологию среднего уха проводят импедансометрию и тимпанометрию;
Даже если у вас выявили снижение слуха — это не повод для уныния.
Нарушения слуха поддаются полной медикаментозной коррекции при выявлении на сроке до 1 месяца от начала заболевания. В остальных случаях удается добиться стабилизации слуха. Для этого широко используются слуховые аппараты, и не надо бояться, что это ухудшит слух еще больше. Современные слуховые аппараты небольшого размера, настраиваются по частотным диапазонам под пороговые значения конкретного пациента и за счет этого не только не ухудшают слух, но и улучшают качество жизни.
Особенности вмешательств, проводимых с помощью радионожа «Фотек — ЭХВЧ-80»
Подготовка к процедурам с применением оборудования «Фотек» предусматривает. гинекологический осмотр и ряд анализов, которые исключат неприятные сюрпризы во время и после операции.
Как и перед любым вмешательством, женщина обязательно должна пройти:
- кольпоскопию — обычный гинекологический осмотр с помощью оптического прибора кольпоскопа, улучшающего видимость патологий — выполняется нашим гинекологом;
- цитологический мазок на атипию — выявление раковых и предраковых клеток (действителен 6 мес.) — берет гинеколог во время осмотра;
- мазок на микробиоценоз для выявления инфекций и ИППП (действителен 2 недели) — берется на приеме;
- анализ крови на ряд инфекций — сифилис, гепатиты (действителен 3 месяца) — можно сдать в нашей лаборатории;
- анализ ПЦР на 9 основных инфекций — также сдается в нашей лаборатории.
Практически все вмешательства, выполняемые современным радиоволновым оборудованием с учетом подготовки занимают в среднем 10-15 минут. Женщинам, выбравшим этот метод, не грозят дискомфорт и боль. Гарантируется отсутствие осложнений в виде рубцов.
После процедуры, гинеколог даст рекомендации, которые нужно будет соблюдать. Через месяц рекомендуется пройти контрольный осмотр, чтобы убедиться в отсутствии осложнений.
Виды операций на ухе:
Тимпанопластика — операция, предполагающая восстановление цепи слуховых косточек в случае их полной или частичной утраты в ходе воспалительного процесса с одновременным закрытием дефектов и восстановлением барабанной перепонки. Показаниями к операции могут стать следующие заболевания: хронический гнойный средний отит (вне периода обострения), адгезивный средний отит, сухой перфоративный средний отит, фиброзирующий средний отит, тимпаносклероз, ателектаз барабанной полости, а также состояния после травматических повреждений среднего уха, аномалии развития среднего уха. Тимпанопластика подразумевает восстановление дефекта цепи слуховых косточек, т.е. оссикулопластику, и восстановление целостности барабанной перепонки, т.е. мирингопластику. В настоящее время используются готовые протезы слуховых косточек из биосовместимых материалов (титан). Помимо готовых протезов отохирурги используют аутотрансплантаты (аутонаковальня, хрящ ушной раковины, кортикальную кость). В качестве трансплантатов барабанной перепонки чаще всего служат хрящ козелка и фасция височной мышцы. После этой операции у пациента может улучшиться слух и возможно улучшение качества жизни из-за того, что не беспокоят выделения из уха и больной может себе позволить попадание воды в ухо.
Операция на ухе проводится под общим обезболиванием.
Эндоуральная санирующая операция — выполняется при хроническим гнойном среднем отите (эпитимпаните). С помощью бор-машины и фрез снимается измененная костная часть сосцевидного отростка с максимальным сохранением структур уха. Может проводится с одновременной тимпанопластикой.
Стапедопластика — операция, выполняющаяся при отосклерозе. В клинике производят поршневую стапедопластику. Эта методика характеризуется меньшей травмой во время операции, поэтому послеоперационный период сокращается и проходит менее ощутимо для пациента. Титановый протез (фирмы KURZ) вместо слуховой косточки (стремени) устанавливается на всю жизнь и заменять его не надо. Рекомендуют оперировать сначала одно — хуже слышащее ухо. Затем при прогрессировании отосклеротического процесса через 1-2 года можно оперировать второе ухо. Операция преимущественно проводится под общей анестезией. Проведение операции под местной анестезией решается индивидуально.
Удаление экзостозов наружного слухового прохода — иногда в слуховом проходе образуются костные наросты, которые называются экзостозы. Они могут закрывать просвет наружного слухового прохода, вызывать рецидивирующие наружные отиты и снижение слуха. С помощью бор-машины и фрез наросты снимаются, восстанавливается наружный слуховой проход и слух. Операция проводится под наркозом.
Резекция околоушного свища — иногда у людей остается при рождении дырочка над ухом, которая прежде была жаберной щелью. Это свищевой ход — извилистый и может достигать в длину нескольких сантиметров вглубь. Проводится разрез над дырочкой выделяется весь свищевой ход и удаляется. Однако, могут возникнуть рецидивы заболевания, так как свищевой ход может иметь много ответвлений.
Методика проведения
К лоскутной операции прибегают в том случае, когда альтернативные методы не дают желаемого терапевтического эффекта. Суть метода заложена в его названии — формирование лоскута и проведение необходимых процедур напрямую с областью патологии. Сделать это позволяет беспрепятственный доступ как к глубоким участкам десны, так и к корневой системе. Дополнительно врач может подробно изучить и оценить состояние зубов и кости. Размер лоскута определяется размером пораженной области, но не может включать в себя более 6 зубов.
Основные этапы операции:
- Хирург обеспечивает пациенту местную анестезию.
- Делает вертикальные надрезы от края десны до переходной складки и один горизонтальный на расстоянии около 2 мм от края десны.
- Снимает и фиксирует лоскут десны. Удаляет остатки нижнего края.
- Проводит чистку и полировку корней, удаляет бактериальный налет.
- При наличии сильно расшатавшихся зубов удаляет их, чтобы исключить повторное возникновение очага воспаления.
- Укладывает лоскут на прежнее место. При необходимости корректирует (натягивает, ушивает). Фиксирует швами. Накладывает повязку, которая защищает область операции от повторного попадания инфекции.
При отсутствии осложнений швы, закрепляющие лоскут, снимаются примерно через неделю после операции. Ни в коем случае нельзя пытаться удалить швы самостоятельно!
Главная цель процедуры — закрытие и регенерация костных ран, удаление провоцирующих воспаление факторов, восстановление тканей.
Как получить квоту?
Обратитесь в поликлинику по месту жительства к ЛОР-врачу, сурдологу, (заведующей) или напрямую в местный территориальный орган управления здравоохранением (Комитет, Департамент, Министерство).
Общая инструкция для оформления талона-направления на ВМП:
1. Для определения вида и сроков плановой медицинской помощи для пациента необходимо обратиться в территориальный орган управления здравоохранением (Комитет, Департамент, Министерство) с заявлением о Вашем желании направить документы пациента в ФГБУ Клиническая больница № 122 им. Л.Г.Соколова ФМБА России (код медицинского учреждения в подсистеме мониторинга ВМП – 1508).
С собой необходимо иметь документы, требуемые для оформления талона-направления на ВМП
2. Документы, требуемые для оформления талона-направления на ВМП для пациента:
2.1. Полис ОМС (копия) – с двух сторон;
2.2. СНИЛС — страховой номер индивидуального лицевого счета гражданина в системе обязательного пенсионного страхования (копия)
2.3. Копия справки об инвалидности с двух сторон (Если пациент – инвалид. Наличие инвалидности необязательно для получения квоты);
2.4. Копия документов, удостоверяющих личность
2.4.0. для взрослых:
Паспорт (копия страницы с фото + страницы с пропиской)
2.4.1. для детей старше 14 лет :
- Паспорт (копия страницы с фото + страницы с пропиской)
- свидетельство о рождении (копия)
- паспорт родителя, с которым прописан ребенок (копия страницы с фото + страницы с пропиской + сведения о детях)
2.4.2. для детей младше 14 лет
- свидетельство о рождении (копия)
- вкладыш о гражданстве – для свидетельств о рождении, выданных до 2002 года (копия)
- паспорт родителя, с которым прописан ребенок (копия страницы с фото + страницы с пропиской + сведения о детях)
- ФОРМА № 9 (справка о зарегистрированных по месту жительства) или ФОРМА № 3(свидетельство о регистрации по месту жительства) — копия
3. Выписка из истории болезни по профилю от лечащего врача поликлиники по месту жительства или выписки и заключения из ФГБУЗ КБ 122 им. Л.Г.Соколова ФМБА России
4. Заявление на ВМП (скачиваемый файл) о согласии на обработку персональных данных в системе оказания ВМП – оригинал (в заявлении указываются данные того взрослого, чей паспорт приложен).
5. После предъявления вышеперечисленного пакета документов формируется талон-направление на ВМП в электронном виде с медицинскими документами пациента, который записывается в очередь на операцию в ФГБУЗ КБ 122 им. Л.Г.Соколова ФМБА России.
Для решения вопроса о возможности проведения операции – кохлеарная имплантация необходимо предоставить очно или по электронной почте (vmp@med122.com или surdolog@med122.сom) следующие документы:
- Подробную выписку из амбулаторной карты (как протекала беременность, роды; чем ребенок переболел, если были операции, то подробные выписки, заключение специалистов, у которых ребенок наблюдается) — выписку предоставляет педиатр или терапевт;
- Объективные методы аудиологического исследования: КСВП, ОАЭ, импедансометрия с регистрацией акустических рефлексов (распечатать протоколы)
- ЭЭГ и консультация невролога (в заключении должно быть отражено наличие или отсутствие эпилептической активности, судорожной готовности, наличие или отсутствие противопоказаний к операции, также неврологический статус).
- Заключение сурдопедагога (когда и какими слуховыми аппаратами протезирован ребенок, каких результатов достиг, психолого-педагогическая характеристика на ребенка).
- Компьютерная томография височных костей (в двух проекциях, на снимках и диске, описание снимков)
- МРТ при наличии показаний (выявлении изменений на КТ, облитерация улитки, перенесенный менингит в анамнезе, аномалия развития, заболевания спектра аудиторных нейропатий, патология ЦНС)
- Заключение специалистов, у которых ребенок наблюдается при наличии сопутствующей патологии.
- Свидетельство о рождении
- Справка об инвалидности
- СНИЛС
- Страховой медицинский полис
- Паспорт одного из родителей (стр. 2,3,5,16,17)
- Заявление о согласии на обработку персональных данных
Комиссия ФГБУЗ КБ 122 им. Л.Г.Соколова ФМБА России по предоставленным документам принимает решение о возможности проведения операции или приглашает на очную консультацию.
Отделение оториноларингологии
Жизнь после операции
Операция способна изменить жизнь пациента. Ваше сердце начнет работать в полную силу, оно не будет подвергаться существенным нагрузкам. Состояние коронарных артерий существенно улучшится.
Тем не менее вмешательство накладывает на пациента и ряд обязательств:
- Через месяц после операции необходимо отрегулировать массу тела и позаботиться о полноценной двигательной активности. Обязательными являются диета и гимнастика.
- Сразу же рекомендуется отказаться от употребления алкоголя, курения, фаст-фуда. Только в этом случае вмешательство на сосудах даст желаемые результаты.
Стереотаксическая радиохирургия на аппарате «Гамма-нож»
Стереотаксическая радиохирургия опухолей головного мозга – это подведение большой дозы излучения к мишени за одну фракцию (сеанс). Несмотря на свое название, стереотаксическая радиотерапия не является хирургической процедурой. Методика подразумевает высокоточную доставку к опухоли большой дозы ионизирующего излучения в обход рядом расположенных здоровых тканей.
Радиохирургическое лечение представляют собой важную альтернативу открытым хирургическим вмешательствам, особенно для пациентов, которые не в состоянии перенести операцию. Стереотаксическое облучение возможно также при опухолях, которые находятся рядом с жизненно важными отделами головного мозга или в труднодоступных для хирурга местах.
В настоящее время во всем мире насчитывается более 350 аппаратов «Гамма-нож», лечение по данной технологии получили, по некоторым оценкам, более 1 000 000 пациентов.
В РНПЦ ОМР им. Н.Н. Александрова радиохирургия проводится на самом современном радиотерапевтическом комплексе «Leksell Gamma Knife Perfexion» (Elekta), установленном в 2017 году.
Процедура выполняется под местной анестезией, возможно поведения лечения как в стационарных, так и в амбулаторных условиях в течение одного рабочего дня.
Сеанс радиохирургии состоит из 4 этапов:
- Фиксация навигационной рамы – осуществляется под местной анестезией и не сопровождается выраженными болевыми ощущениями.
- Выполнение навигационной магнитно-резонансной томографии (при необходимости – компьютерной томографии или прямой ангиографии).
- Планирование облучения.
- Сеанс радиохирургии на аппарате «Leksell Gamma Knife Perfexion» (Elekta), длительность которого может варьировать от десятков минут до нескольких часов в зависимости от сложности случая.
Процедура проводиться командой специалистов, в состав которой входят высококвалифицированные врачи-радиационные онкологи, рентгенологи и медицинские физики.
Показаниями к проведению радиохирургии на аппарате «Гамма-нож» являются:
- метастатическое поражение головного мозга (размер новообразования не более 3 см в наибольшем измерении, общее количество до 10, общее состояние пациента по шкале Карновского не менее 70%);
- невриномы черепно-мозговых нервов (не более 3 см в наибольшем измерении);
- менингиомы (не более 3 см в наибольшем измерении);
- аденомы гипофиза (не более 3 см в наибольшем измерении);
- артерио-венозные мальформации;
- краниофарингиомы;
- каверномы;
- пинеаломы;
- рецидивы злокачественных глиом головного мозга после проведенного ранее специального лечения (не более 3 см в наибольшем измерении).
Особенности операции у профессора Капранова
Профессор С. А. Капранов и его коллеги, работающие на нескольких клинических базах, являются немногочисленными высококвалифицированными специалистами в России, обладающими опытом успешного проведения операции.
При осуществлении вмешательства они используют новейшие модели стентов. Высокая эффективность операции на артерии доказана клинически.
Интересует стоимость вмешательства?
Она зависит от ряда факторов:
- Комфортности и оперативности госпитализации.
- Удобства предоперационного обследования, его скорости.
- Вида используемого для обеспечения проходимости артерии стента.
Даже при минимальных затратах вы получите полноценную профессиональную поддержку. Хотите попасть на стентирование к опытному врачу в современную клинику? Выбирайте тот медицинский центр, который соответствует всем вашим запросам!
Звоните:
- + 7 (495) 790-65-43,
- + 7 (495) 974-38-37.
Мы ответим на все ваши вопросы, касающиеся такого вмешательства, как стентирование.
Плюсы и минусы нитевого лифтинга
Как и у любой другой процедуры для сохранения красоты и продления молодости, у нитевого лифтинга есть плюсы и минусы.
К сильным сторонам методики можно отнести:
- Естественность результата. Прежние черты лица сохраняются, улучшаясь. Нет эффекта чрезмерной натянутости, как после операционной подтяжки лица. Вы сохраните собственную индивидуальность и подчеркнете свою красоту.
- Щадящее воздействие. Тредлифтинг малотравматичен и выполняется под местной анестезией.
- Скорость проведения процедуры. Опытный врач установит нити за 1-2 часа, и сразу после пациент сможет отправиться домой.
- Подходит для разных возрастов. Нитевой лифтинг можно применять как для коррекции первых возрастных изменений уже в 25-30 лет, так и в намного более зрелом возрасте, когда, например, пластические операции не рекомендуются из-за проблем со здоровьем.
- Подтяжка деликатных зон. Тредлифтинг можно применять даже там, где кожа особенно тонкая и уязвимая — например, вокруг глаз. Так, можно разгладить «гусиные лапки» и подтянуть верхнее веко, не прибегая к блефаропластике.
- Коррекция конкретных дефектов. Нитевой лифтинг используется как для общего омолаживающего эффекта, так и для решения «точечной» проблемы. К примеру, можно только подтянуть овал лица или избавиться от морщин на лбу, не затрагивая другие области.
- Не остается следов вмешательства в виде рубцов или шрамов. При использовании качественных материалов и правильной техники введения, нити не просвечиваются сквозь кожу и не прощупываются.
- Нити продолжают работать даже после рассасывания. Под кожей вокруг них формируется коллагеновый каркас, который продолжает поддерживать ткани, даже когда биоматериал нитей распадается и выводится из организма естественным образом.
- Быстрая реабилитация. После установки нитей можно смело появляться в обществе уже через пару дней. А полное восстановление происходит в среднем через 2-3 недели. Эффект продолжает усиливаться в течении 3 месяцев.
- Высокая безопасность. Вероятность рисков и осложнений практически сведена к нулю. Но, конечно, в том случае, если процедуру выполняет квалифицированный специалист, который использует проверенные материалы и грамотную технику введения. Сегодня золотым стандартом нитевого омоложения считается швейцарская методика Luxeface & Luxebody – она основана на многочисленных научных исследованиях и широко используется ведущими специалистами всего мира. А 10-летняя практика их применения в России, странах СНГ, Европе, Америке и Азии доказала высокую эффективность и безопасность мезонитей Luxeface & Luxebody.
- Долговременный результат. Эффект от подтяжки нитями может сохраняться до 2-3 лет. Но все зависит от возраста пациента и особенностей лица.
Минусы нитевого лифтинга:
- Неприятные ощущения при гиперчувствительности. Во время процедуры некоторые пациенты могут почувствовать короткие болевые импульсы. Чаще всего это просто неприятные ощущения из-за того, что нити вводятся в глубокие слои кожи. Многое зависит от квалификации врача и болевого порога конкретного пациента.
- Синяки и отеки. Появятся ли они, зависит от частей лица, куда ставятся нити, от состояния сосудов пациента и от его предрасположенности к появлению синяков. Как правило, они исчезнут уже через несколько дней вместе с отеками. Хороший врач порекомендует средства для ускорения процесса заживления.
- Разрыв нитей. Использование сомнительных нитей может привести к их разрыву в тканях. Тогда потребуется дополнительное вмешательство, чтобы их удалить. Но этого не произойдет, если выбраны качественные нити, правильно рассчитано их количество, а у врача подходящая компетенция.
- Асимметрия лица. Это осложнение связано с неправильной установкой нитей и возникает обычно из-за нехватки опыта у врача.
Результаты тимпанопластики
Результаты тимпанопластики напрямую зависят от типа проведенной операции, они варьируются в зависимости от состояния барабанной перепонки, слизистой оболочки и окон внутреннего уха. Самым удобным для сравнения является оценка результатов в децибелах. Результаты тимпанопластики, как правило, аналогичны результатам фенестрации (операция по созданию искусственного лабиринта внутреннего уха). Помимо этого тимпанопластика обязана обеспечить закрытие барабанной полости и устранение хронического воспаления. Слух после проведения реконструирующей операции на среднем ухе, должен достигнуть социально удовлетворительного уровня. В свою очередь потеря слуха не должна составлять более 30 децибел. Обычно после успешно проведенной тимпанопластики значительно улучшается общий уровень жизни пациента, ведь он может слышать, вода больше не проникает в среднее ухо во время купания, исчезает шум в ухе, риск осложнений хронического отита снижается до минимума. В основном тимпанопластика имеет положительный прогноз.
Проверь себя на тугоухость
Если вы подозреваете, что теряете слух, то ответы на следующие вопросы помогут определить, есть ли у вас признаки снижения слуха:
- Вы перестали слышать, как идут ваши часы?
- Ухудшилось слуховое восприятие в больших помещениях?
- Вам трудно беседовать в группе людей или по телефону? Вы особенно плохо разбираете голоса женщин и птиц?
- Вы увеличиваете громкость телевизора или радио?
- У вас возникают: шум или звон в ушах, ощущение дискомфорта или чувство распирания в наружном слуховом проходе, неприятные или болезненные ощущения на громкие звуки?
- Ваш ребенок не откликается, когда зовут, не использует простые слова, называющие знакомых людей и предметы?
Если хоть на один вышеприведенный вопрос вы ответили: «Да!», то у вас есть все основания обратиться к специалисту. Все это признаки определенной стадии потери слуха. В ряде случаев эти жалобы могут быть ранними и порой единственными симптомами серьезного заболевания.
Электромагнитные поля
УВЧ
Терапия ультравысокочастотными токами в стоматологии осуществляется при помощи малых конденсаторных пластин. Их располагают продольно на расстоянии 1-2 сантиметров от кожи пациента и подают на них ток до слабого ощущения пациентом тепла.
УВЧ особенно противопоказана при гнойных воспалительных процессах, остеомиелите и обморожении тканей.
СВЧ
Сверхвысокочастотные токи, или микроволновая терапия, позволяет прогреть ткани на глубину в несколько сантиметров.
УВЧ и СВЧ улучшают кровоснабжение и трофику тканей, стимулируют иммунитет, снимают воспаление и оказывают антиаллергическое действие, а также способствуют выработке гормонов.
Помимо всего прочего, УВЧ и СВЧ эффективны при наличии в тканях вялотекущих воспалительных процессов.
СВЧ или микроволновая терапия

































