Как проводится операция?
Стапедопластика проводится двумя способами. Первый из них — поршневая стапедопластика – признается предпочтительным благодаря щадящему подходу и применению биосовместимых протезов. Стапедопластика второго варианта предполагает полное замещение стремечка аутотканями пациента. Этот метод не вызывает отторжения импланта и характерных осложнений. После результатов необходимых исследований врач принимает решение, какой вариант будет эффективен в каждом конкретном случае. Стапедопластика излечивает пациентов от тугоухости в 95% случаев.
Стапедопластика проводится с применением операционного микроскопа, дающего очень большое увеличение. Во время операции, которая длится около часа, врач приподнимает или надрезает барабанную перепонку, затем частично или полностью заменяет стремечко протезом или тканями пациента. Стапедопластика предполагает единовременное вмешательство только на одном ухе – том, которое хуже слышит. Операцию на втором ухе разрешается проводить через полгода, когда произойдет полное восстановление после первой операции стапедопластики.

Показания к выполнению стапедопластики
Основным показанием к проведению стапедопластики является отосклероз. Это достаточно распространенное заболевание, поражающее костный лабиринт и вызывающее у больных неуклонно прогрессирующую тугоухость. Его характерной особенностью является формирование очагов новообразованной костной ткани во всем лабиринте и окне преддверья, в котором располагается основание стремени. При этом происходит фиксация стремени, и звуковые волны не могут передаваться на перилимфу улитки так, как это происходит у здорового человека.
Отосклероз – это патология, которая нарушает нормальную жизнедеятельность больного и в конечном итоге приводит к глухоте. В дебюте болезни слух может снижаться на одном ухе, но в дальнейшем его признаки появляются и с другой стороны. В настоящее время методов, излечивающих от этого недуга, не существует. Поэтому-то и разрабатываются различные способы устранить наиболее тягостные симптомы болезни – снижение слуха и шум в ухе. К ним относится и хирургическое лечение отосклероза, целью которого является улучшение звукопроводимости, которое страдает у таких больных. К наиболее распространенным и эффективным хирургическим вмешательствам относится стапедопластика.
Однако данное вмешательство проводится не у всех больных отосклерозом. При решении вопроса о целесообразности операции большое значение имеет состояние костной проводимости (определяется при аудиометрии). Кандидатами для стапедопластики могут быть лица с потерей слуха по костной проводимости до 30 Дб, а по воздушной – до 50. Кроме того, важным условием является наличие стабильного уровня слуха в течение 10 месяцев.
Как проходит процедура?
Плазмолифтинг включает в себя два этапа: приготовление препарата и его введение. Первый занимает около 15 минут, второй — 30-45 мин.
Забор крови и её обработка
Пациенту необходимо сесть на кушетку и постараться расслабиться. После обработки участка введения иглы антисептическим раствором специалист производит забор крови из локтевой вены в объёме 20-100 мл. Место прокола заклеивают пластырем.
Биологический материал немедленно разливают по двум пробирка и ставят в центрифугу. Выставляется оптимальная частота вращения последней. В итоге кровь разделяется на три фракции:
- жидкая часть, обеднённая тромбоцитами;
- плазма, обогащённая тромбоцитами;
- фракция, в которой остались красные кровяные тельца.
Первая фракция забирается из пробирки косметическим шприцем с тончайшей иглой.
Введение обогащённой плазмы
Лицо, шея, зона декольте или другой проблемный участок тела очищается от косметики и загрязнений и обрабатывается антисептиком. Так как процедура предполагает уколы шприцем, то для обезболивания наносится гель с анестетиком.
В отмеченные заранее точки пациенту вводится плазма, богатая тромбоцитами. В конце процедуры кожа снова обрабатывается антисептиком, на неё наносится успокаивающий и регенерирующий крем или гель.
Виды лапароскопических операций
Лапароскопия используется для проведения оперативных вмешательств, направленных на удаление либо восстановление пораженных органов. На сегодняшний день с помощью данного метода проводятся следующие операции:
- удаляют желчный пузырь (пациентам с холециститом и желчнокаменной болезнью);
- удаляют аппендикс;
- удаляют почки, мочевой пузырь и мочеточник, или восстанавливают их функции;
- удаляют или перевязывают маточные трубы (стерилизация);
- удаляют внематочную беременность;
- проводят лечение эндометриоза;
- проводят лечение СПКЯ (синдром поликистозных яичников);
- проводят лечение грыж;
- выполняют оперативные вмешательства на печени, желудке и поджелудочной железе;
- обследуют и удаляют кисты яичников;
- удаляют миому матки;
- удаляют спаечный процесс в маточных трубах;
- диагностируют и останавливают внутренние кровотечения.
Методика уретроскопии
В составе уретроскопа имеется тубус, источник света волоконно-оптического свойства и цистометр, наполненный углекислым газом или водой.
Чтобы не поранить слизистую оболочку, врач через наружное отверстие уретры аккуратно вводит уретроскоп, стараясь поддерживать просвет в середине наблюдаемой области.
Вначале проводится измерение давления, необходимого для открытия мочеиспускательного канала уретры. В нормальном состоянии давление открытия уретры — 70-90 см водного столба.
У людей, имеющих стрессовое недержание мочи, давление открытия уретры будет низким, а у больных с нестабильным мочевым пузырем – высоким.
В самом начале уретроскопии проводится наблюдение за слизистой оболочкой уретры. Врач отмечает цвет слизистой оболочки, присутствие воспалений, полипов.
Затем производят обследование треугольника мочевого пузыря, обращается внимание на цвет треугольника, имеющиеся воспаления, атрофические изменения. Также проверяется работа уретровезикального соединения
Уретроскопия у мужчин так же, как и уретроскопия у женщин, производится после наполнения мочевого пузыря. Для этого пациента просят задержать мочу, резко покашлять и попробовать сделать потуги, чтобы записать ответ уретровезикального соединения. Данные фиксируют со времени первого позыва к отходу мочи, ощущения полного мочевого пузыря и чувства максимального наполнения мочевого пузыря
Также проверяется работа уретровезикального соединения. Уретроскопия у мужчин так же, как и уретроскопия у женщин, производится после наполнения мочевого пузыря. Для этого пациента просят задержать мочу, резко покашлять и попробовать сделать потуги, чтобы записать ответ уретровезикального соединения. Данные фиксируют со времени первого позыва к отходу мочи, ощущения полного мочевого пузыря и чувства максимального наполнения мочевого пузыря.
Различие в параметрах динамического ответа позволяют отделить пациентов со здоровым мочевым пузырем от больных со стрессовым недержанием мочи и нестабильным мочевым пузырем. Углекислый газ, как среда растяжения, сейчас не применяется из-за его превращения в углекислоту, которая может привести к погрешности в измерении.
При динамической уретроскопии используется уретроскоп, к нему присоединяется цистометр, включающий среду заполнения и свет. Измерение давления начинается при полном мочевом пузыре, когда уретроскоп вводится в треть уретры. Исследуемого просят покашлять, потужиться и задержать мочу.
Данные показали, что у здорового человека уретровезикальное соединение закрывается при заполнении мочевого пузыря, стенки остаются закрытыми при потуживании и покашливании, открываются и быстро закрывается при подавленном испускании мочи.
У людей со стрессовым недержанием мочи, при заполнении мочевого пузыря уретровезикальное соединение медленно открывается, расслабляется и открывается при кашле и напряжении, и открывается, но медленно закрывается при подавленном испускании мочи.
У человека, имеющего нестабильный мочевой пузырь, уретровезивальное соединение закрывается, когда заполняется мочевой пузырь, остается закрытым при покашливании и потугах, открывается и остается открытым, даже если человек пытается подавить испускание мочи.
В заключение уретроскопии уретру пальпируют и проверяют мочевой пузырь на предмет дивертикулы (выпячивание стенки мочевого пузыря) с выделяющимся гноем.
Показания и рекомендации стапедопластики
Абсолютными показаниями к стапедопластике являются отосклероз, который не связан с изменением проведения звука, жалобы на ослабление слуха, проходимость слуховой трубы, большое давление в среднем ухе и отсутствие других соматических патологий.
После выполненных манипуляций большинство пациентов чувствуют колоссальное облегчение и отмечают восстановление слуха
Очень важно избегать попадания инфекции, поскольку это приведет к развитию обратного эффекта и большого количества разного рода осложнений
Всем пациентам, у которых диагностирован адгезивный средний отит и отрицательная проба Ринне, сперва рекомендуется пройти проверку, чтобы определить уровень слуха. Если обнаруживается отосклероз одностороннего характера, то такая процедура, к сожалению, невозможна.
Манипуляция категорически запрещена при одностороннем или прогрессирующем отосклерозе, наружном среднем отите, болезнях органов дыхания, обнаружении инфекции в организме, кровотечениях и любых онкологических заболеваниях.
Возможные осложнения
При отсутствии качественного ухода и несоблюдения правил поведения в послеоперационный период не исключается развитие осложнений. Негативные последствия могут быть как краткосрочными (возникают после операции и проходят в течение нескольких дней), так и долгосрочными (развиваются по прошествии 1-2 месяцев после стапедопластики и требуют проведения повторной процедуры). Последний вариант осложнений вероятен в том случае, если пациент пытался сэкономить на стоимости операции и проводил её в недостаточно проверенной клинике.
 В число краткосрочных осложнений входят следующие:
В число краткосрочных осложнений входят следующие:
- чувство тошноты и головокружение;
- дискомфорт в области уха во время глотания или звучания своего голоса;
- вибрация и шум в ушах.
Касательно долгосрочных осложнений, то они могут проявляться в таком виде:
- Протез отрывается от кости среднего уха. Такое осложнение выглядит как отверстие в овальном окошке.
- Формируется некроз. Это осложнение проходит в виде повышения температуры тела и резкого ухудшения общего состояния. Провоцируется отторжением протеза в результате реакции иммунитета на наличие в ухе постороннего предмета.
- Возникновение рубцовой ткани в полости среднего уха и как итог, ухудшение слуха.
- Формирование пролежней в зоне крепежей протеза. Такое состояние может вызвать дополнительную проблему в виде проникновения инфекции во внутреннее ухо.
- Повторное окостенение. В короткие сроки вызывает проблемы со слухом.
- Смещение протезов. Развивается как итог некачественного крепления или протеза неправильных размеров. В этой ситуации сомнения вызывает профессиональная опытность доктора.
При подборе качественной клиники для проведения стапедопластики у профессиональных хирургов вероятность осложнений значительно снижается. Главное – качественно ухаживать за пациентом и после операции, и тогда слух будет восстанавливаться значительно быстрее.
Как работает нормальное ухо
Ухо делится на три части: наружное ухо, среднее и внутреннее. Каждая часть уха имеет большое значение для слуха.
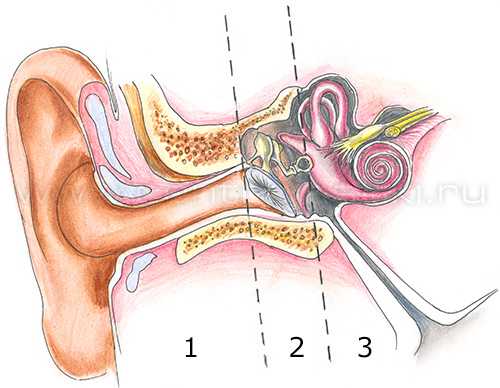
1 — Наружное ухо;
2 — Среднее ухо;
3 — Внутреннее ухо
Звуковые волны попадают в слуховой проход наружного уха, достигают барабанной перепонки, которая разделяет наружное и среднее ухо, и вызывают ее колебания. Три маленькие косточки в среднем ухе (молоточек, наковальня и стремя) передают энергию звуковых колебаний от барабанной перепонки к жидкостям внутреннего уха. Вибрации в этой жидкости стимулируют тончайшие нервные окончания (волоски). Слуховой нерв передает затем эти импульсы в мозг, где они анализируются и воспринимаются как понятные звуки.
Классификация
По формам отосклероза:
- тимпанальная форма отосклероза – костное проведение звука снижено не более чем на 20 дБ);
- смешанная форма I: на 20 – 30 дБ;
- смешанная форма II: на 30 – 50 дБ;
- кохлеарная форма – костное проведение более чем на 50 дБ ниже нормы.
По месту расположения очагов отосклероза:
- фенестральная (изменения в границах преддверно-улиткового окна);
- кохлеарная (поражена капсула улитки);
- смешанная.
По стадии процесса:
- активный (отоспонгиозные, фиброзно-сосудистые очаги): на месте отосклероза формируется незрелая, пронизанная сосудами губчатая кость;
- неактивный (склеротический) – формируется склерозированная плотная зрелая кость.
По скорости прогрессирования:
- медленно текущие формы: снижение слуха до потери возможности к общению развивается 9 – 10 лет;
- молниеносные формы: почти полная глухота развивается за несколько месяцев из-за вовлечения в процесс структур внутреннего уха;
- затянувшиеся формы: болезнь дебютирует в пожилом возрасте.
Основные этапы лапароскопии
- Для проведения лапароскопии используется общий наркоз. На коже выполняют небольшие разрезы (длиной около двух сантиметров), после чего их углубляют с помощью тупого зонда, предотвращая таким образов повреждение внутренних органов.
- Одна операция требует, как правило, выполнения трех-четырех отверстий. Введение стерильных хирургических инструментов производят через специальные трубки, введенные в отверстия.
- Для расправления живота и обеспечения максимального доступа к внутренним органам через одну трубку вводят углекислый газ.
- В другие трубки вводится видеокамера и хирургический инструментарий.
- Видеокамера транслирует изображение оперируемых органов на экран монитора, что обеспечивает врачу, выполняющему операцию, визуальный контроль над своими действиями.
- После того, как выполнены все необходимые действия, инструменты извлекаются, на место разрезов накладываются швы.
Удаление цистостомы на дому
Дренажная трубка удаляется после полного завершения лечения, после того, как врач даст на это официальное разрешение. Чтобы убрать устройство необходимо вызвать специалиста на дом.
Извлечение цистостомы производится следующим образом:
- предварительно врач оценивает состояние свища, при положительно раскладе в этой области должны быть исключены любые признаки воспалительного процесса;
- зона вокруг разреза обрабатывается антисептическим раствором;
- отсоединяется ёмкость для приёма мочи;
- трубка передавливается специальным зажимом, который предотвращает отток урины;
- цистостома аккуратно извлекается.
После того, как все основные действия проведены кожа повторно обрабатывается и на образовавшееся отверстие накладывается стерильный бинт или другой аналогичный материал. Разрез зарастает самопроизвольно, в некоторых случаях требуется медицинское ушивание.
Применение физиотерапии после пластических операций
После пластических операций на лице (круговая подтяжка, СМАС, платизмопластика, эндоскопический лифтинг, блефаропластика, ринопластика, ментопластика и т.п.) полезна будет ультразвуковая терапия, мезо-процедуры по улучшению метаболизма в клетках кожи.
С 3-4 дня после операции назначают микротоковую терапию. Она снимает болезненность, онемение, помогает уменьшить послеоперационный отек. Курс 10-25 процедур, 2 раза в неделю.
Ультразвук назначают с третьей недели, он помогает убрать уплотнения и сделать рубцы менее выраженными. После окончательного заживления тканей и завершения процесса рубцевания (через полгода) рекомендуется пройти курс мезотерапии для восстановления гидрорезерва кожи, предотвращения образования зон с недостаточным увлажнением.
После пластики груди (увеличение, уменьшение, подтяжка, реэндопротезирование) при нормальном течении процесса рубцевания со второго дня после операции назначается микротоковая терапия. С 10 дня зоны рубцов можно обрабатывать ультразвуком, чтобы они стали менее заметными.
После пластики тела (абдоминопластика, липосакция и т.п.) особое внимание уделяется состоянию рубцов, а также важно как можно скорее снять отечность. Для этого подойдут ультразвуковые процедуры, ручной и аппаратный лимфодренажный массаж
Послеоперационный период
После операции больной должен 3 дня лежать на спине или на боку, противоположном оперированному уху. Если используются современные титановые протезы – этот период может быть сокращен.
Следует избегать избыточного напряжения, подъема тяжестей и отягощенных физических упражнений в течение 3 недель после операции. Обычно уже через неделю после операции больные отмечают улучшение слуха. Больной не должен летать самолетом в течение 2-3 недель после операции. Необходимо избегать попадания воды в слуховой проход в течение 1 месяца после операции. Занятие плаванием возможно через 1 месяца после операции, однако ныряние под воду не желательно. Любое действие, связанное с переменой давления воздуха (полеты, подъемы на высокогорье, ныряние) может привести к баротравме улитки и потере слуха.
Спустя три недели после операции вы сможете управлять автомобилем и летать самолетом.
Как проводится нитевой лифтинг?
Сначала врач проводит консультацию и определяет схему лечения. Затем на проблемные участки пациента наносится обезболивающий крем. Через 20-40 минут его снимают и поверхность кожи обрабатывается антисептиком. Пациентам с повышенной чувствительностью делают местную инъекционную анестезию. Затем, с помощью ультратонких игл или канюль рассасывающиеся нити вводятся под кожу. В методике Luxeface мини-проколы делаются в волосистой части головы, которые заживают в течение 5-7 дней. Таким образом, процесс заживления проходит еще комфортнее для пациента.
Нити размещаются по строго определенным линиям. После процедуры врач наносит пациенту маску для ускорения реабилитации и дает рекомендации. В целом манипуляция занимает от 1 до 2,5 часов, а после пациент спокойно может вернуться к обычным делам.
Если говорить о нерассасывающихся нитях, то схема лечения отличается. Их специально закрепляют под кожей – врач делает небольшие разрезы в районе виска и крепит нить к костной структуре, а после накладывает швы. Это более сложная манипуляция, поэтому выполнять ее непременно должен хирург, а не косметолог.
Рекомендации пациентам с цистостомой
Чтобы исключить любые негативные последствия необходимо соблюдать ряд важных правил:
своевременно менять мочеприемник и сливать содержимое, не дожидаясь его максимального наполнения;
регулярно проводить промывание МП через дренажную трубку;
соблюдать особый режим питания, на время лечения важно убрать все продукты, которые провоцируют образование камней;
исключить все моменты, которые могут оказывать механическое воздействие на дренаж;
соблюдать правила элементарной гигиены;
регулярно проводить антисептическую обработку;
вовремя мыть устройство;
не заниматься самодеятельностью, а полностью довериться специалистам.
Соблюдение простых рекомендаций позволит исключить риски развития осложнений, образование закупорки дренажной конструкции. Также правильное отношение к своему здоровью позволит избежать развития перитонита, цистита.
Вызвать уролога на дом и получить квалифицированную помощь можно по телефону +7 (495) 256-49-52. Специалист приедет на адрес пациента в строго назначенное время.
Методы диагностики урологических заболеваний:
- Вызов уролога на дом
- Диагностика заболеваний почек
- Диагностика заболеваний мочевого пузыря
- Диагностика заболеваний простаты
- Диагностика заболеваний мошонки
- Диагностика половых инфекций
- Анализы мочи
- Анализы на ИППП
- Анализы на ПСА
- УЗИ на дому
- УЗИ почек
- УЗИ простаты
- УЗИ мочевого пузыря
- Урологическое УЗИ на дому
- Мазок из уретры
- УЗИ полового члена
- Трансректальное УЗИ
- Анализы сока простаты
- УЗИ мочеполовой системы
— К вам часто обращаются за помощью пациенты из регионов? Как это выглядит на практике?
Да, все операции для реабилитации тугоухости при отосклерозе выполняются для жителей России бесплатно по ОМС. В год мы делаем более 300 подобных операций. Для начала пациент, живущий в другом городе, должен обследоваться по месту жительства (включая КТ височных костей) и ему должен быть поставлен диагноз отосклероз.
![]()
Приехав к нам, в случае подтверждения диагноза мы определяем показания к хирургическому лечению либо аппаратному слухопротезированию. Современные слуховые аппараты не громоздки, выглядят эстетично и являются хорошим альтернативным вариантом для пациентов, которым операция либо не показана, либо они ее боятся.
В случаях активного отосклероза (по данным КТ височных костей – плотность очага отосклероза менее 1000 ед HU), даже при наличии показаний к операции (костно-воздушный интервал 30 дБ и более) проводится консервативная медикаментозная терапия для увеличения плотности костной ткани в очаге отосклероза, количество курсов которой зависит от начальной плотности отосклеротических очагов. С этой целью под контролем аудиологических исследований используют препараты кальция, фтористого натрия и бисфосфонаты.
Анатомия
Ухо начинается с ушной раковины – наружного уха, и служит для направления звука по наружному слуховому проходу до барабанной перепонки. Каркасом наружного уха служит хрящ. За барабанной перепонкой, имеющей способность колебаться под воздействием звуковых волн, находится среднее ухо. Это очень сложное устройство, работа которого проявляется в восприятии волны и передаче ее во внутреннее ухо к улитке. При этом звук и усиливается.
Сложность среднего уха – в наличии 3 мельчайших косточек: молоточка, наковальни и стремечка, способных звук передавать. Стремечко прикрыто перепонкой овального окна, при колебаниях обоих звук идет к улитке. Она уже формирует нервные импульсы для мозга. Мозг – конечная инстанция, здесь происходит окончательная переработка и восприятие звука.
Чтобы понять, что это такое – стапедопластика, надо четко себе представлять, что во всем устройстве уха самой уязвимой частью при отосклерозе становится именно стремечко, где развивается склероз или остеодистрофический процесс в стенке лабиринта. Чаще всего очаги склероза локализуются в преддверии, до овального окна, и поражают стремечко. Они ограничивают его движения. Из-за этого слух теряется необратимо.
Консервативные методы лечения при такой патологии абсолютно безрезультатны. Точные ее причины неизвестны, играет роль наследственность. Болезнь характеризуется избыточным разрастанием склерозирующей ткани в стремени, вследствие чего звук перестает передаваться к улитке.
Промывание цистостомы на дому
Урологическая манипуляция обеспечивает уход за цистостомой, на которой через некоторое время эксплуатации образуется слизь, смолевой налёт и другие загрязнения, которые повышают риск развития воспалений, инфекций и сужают просвет, что негативно сказывается на качестве вывода мочи.
Чтобы исключить все неприятные моменты нужно периодически проводить промывку катетера. Процедура рекомендована примерно два раза в неделю и желательно, чтобы услугу оказывал квалифицированный специалист.
Промывание проводится по следующему алгоритму:
- нижняя часть пациента размещается на водонепроницаемой поверхности;
- врач производит гигиенические мероприятия в области половых органов больного;
- шприц с большими объёмами наполняется фурацилином, борной кислотой или другим дезинфицирующим раствором;
- трубка отсоединяется от мочеприёмника и стыкуется с выходным отверстием шприца;
- за раз можно вводить не более 50 см3 промывающего средства;
- при отсоединении шприца, трубка наклоняется в сторону сливного резервуара.
Процедура проводится до тех пор, пока жидкость не станет чистой и прозрачной. После завершения мероприятия область установки дренажного устройства обрабатывается антисептиком и покрывается стерильным материалом. Сделать промывание поможет врач уролог, вызвать которого можно, набрав номер телефона клиники «Ваше Здоровье».


































