Показания
Фарингоскопию назначают, если в анамнезе пациента присутствуют отоларингологические заболевания. Процедура необходима людям, у которых есть следующие показания:
- врожденные аномалии;
- онкология;
- фарингомикоз, аденоидит, тонзилломикоз;
- полипоз, воспаление миндалин;
- инфекционные недуги горла;
- тонзиллярный, заглоточный или паратонзиллярный абсцесс;
- сужение гортани.
Процедуру часто проводят в профилактических целях. Фарингоскопия проводится, если в глотку попал посторонний предмет. В группе риска находятся маленькие дети, которые в силу своего возраста часто проглатывают и заталкивают в нос игрушки небольшого размера.
В сложившихся обстоятельствах промедление чревато асфиксией. Результаты, полученные в ходе фарингоскопии, позволяют быстро удалить чужеродное тело. Преуменьшить значение данной процедуры невозможно. Если фарингоскопия будет проведена правильно, вероятность возникновения болезненных ощущений минимальна.
Когда гидроколонотерапию применять нельзя?
Не всем можно проводить процедуру иидроколонотерапии
Список противопоказаний также достаточно широк, и важно сначала получить консультацию специалистов, и только потом приступать к очистительным процедурам. Они противопоказаны в следующих случаях:
Заболевания прямой кишки, в том числе геморрой в острой фазе. Гидроколонотерапия не применяется при любых кишечных кровотечениях, она может только усугубить ситуацию.
Обострения любых воспалительных процессов пищеварительной системы. Это язвенный колит, острый колит и т. д. Промывания бесполезны при кишечной непроходимости, в большинстве случаев требуется срочное обращение к врачу и хирургическое вмешательство.
Нарушения работы сердечно-сосудистой системы. Это аневризма аорты и любые другие серьезные проблемы. Повышенная нагрузка может значительно ухудшить ситуацию и создать угрозу жизни.
Восстановительный период после любых операций. После любого планового или экстренного вмешательства лучше отказаться от промываний.
Второй и третий триместр беременности
В период ожидания ребенка нужно быть особенно внимательной к своему здоровью, и любые медицинские процедуры должны назначаться с осторожностью.
Обширный список противопоказаний значительно ограничивает возможности применения гидроколонотерапии. Тем более, нет необходимости применять ее здоровому человеку, у которого нет проблем с работой кишечника. Как ни странно, не слишком приятная процедура завоевывает все большую популярность у сторонников здорового образа жизни. Во всех случаях необходимо сначала обсудить ее с врачом, и только потом переходить к практике.
Показания и противопоказания для проведения риноскопии
Показания
- Длительная сухость и заложенность носа;
- Обильные слизистые или гнойные носовые выделения;
- Появление неприятного запаха в носовой полости;
- Частые кровотечения из носа;
- Боли в области околоносовых пазух;
- Диагностика полипоза, новообразований в носовой полости;
- Подозрения на наличие инородных предметов;
- Травмы носа;
- Проблемы с развитием лицевого черепа.
При появлении любого из этихпоказаний нужно незамедлительно записаться к ЛОРу, который выявит проблему и поможет быстро от нее избавиться, не допустив развития осложнений.
Противопоказания
Передняя риноскопия не имеет противопоказаний. Единственное возможное ограничение может быть связано с использованием анестетика, если у пациента имеется аллергия на компоненты препарата. Для проведения средней и задней риноскопии также нет абсолютных противопоказаний, кроме возрастных. Эти виды исследований могут быть опасны для детей до 7-10 лет
С осторожностью риноскопию нужно проводить при частых кровотечениях
Виды риноскопии
- Передняя риноскопия. Для проведения этого вида исследования используется специальный прибор – носовой расширитель. Голова больного фиксируется, и в носовой проход вводится расширитель в сомкнутом состоянии. В зависимости от проблемы регулируется глубина введения. Когда расширитель введен на необходимую глубину, доктор раскрывает его. Голова пациента при проведении обследования может располагаться в прямом вертикальном положении (когда необходимо обследовать нижнюю часть носовой полости) или запрокинутом назад (в этом случае появляется доступ к осмотру более глубоких полостей – среднего носового прохода, решетчатого лабиринта).
Болезненная ли процедура?
При правильном проведении и с соответствующими показаниями процедура не вызывает болезненных ощущений. Боль может возникнуть в том случае, если у пациента имеется какая-либо травма носа. Для того чтобы минимизировать дискомфорт, отоларинголог в Москве предложит больному провести местную анестезию – когда осматриваемая область орошается специальным безвредным анестетиком. Иногда во время исследования доктор может попросить произнести какие-либо слова или звуки или пошевелить головой. Это необходимо для того, чтобы увеличить угол обзора и провести осмотр более эффективно.
- Средняя риноскопия. Это более глубокая диагностика, которая позволяет обследовать верхние перегородки носа, гайморову и лобную пазухи, а также заднюю поверхность области носоглотки. Это исследование также предполагает использование носорасширителя, но с дополнительным оборудованием – так называемыми браншами. Они также вводятся в ноздрю и раскрываются. Этот вид процедуры гораздо более неприятен, чем передняя риноскопия, поэтому при ее проведении всегда используются анестезирующие и сосудосуживающие препараты.
- Задняя риноскопия. Для проведении этого вида исследования используется специальное носоглоточное зеркало. Доктор фиксирует язык пациента (не задевая при этом корень языка, чтобы не вызвать рвотный рефлекс) и вводит зеркало в глотку. Затем на зеркало направляется свет, и проводится глубокий осмотр области носоглотки. Дыхание в этом случае осуществляется исключительно носом, чтобы не мешать проведению обследования. При этой процедуре также может проводиться местная анестезия, которая не только снизит болевые ощущения и общий дискомфорт, но и значительно уменьшит риск появления рвотного рефлекса.
Как видим, виды риноскопии различаются по степени сложности и методике проведения. Определить, какая именно диагностика вам показана, может только врач на очном приеме. Стоимость консультации ЛОРа, а также цены на другие профильные услуги, можно узнать в разделе.
Что позволяет определить риноскопия?
- характеристики слизистой оболочки носовой полости (влажная она или сухая, нормального ли цвета, есть ли отек или следы кровоизлияния);
- анатомическое строение носовой полости (величину раковин, наличие искривлений перегородки);
- качественные и количественные параметры отделяемой слизи.
Данный вид диагностики показан практически при всех видах заболеваний носа.
Последствия длительной гипертрофии аденоидов
 Фото: kuprevich / freepik.com
Фото: kuprevich / freepik.com
При отсутствии адекватного лечения даже первая стадия аденоидов может грозить детскому организму серьезными последствиями.
Хронический аденоидит способствует развитию целого ряда неблагоприятных состояний:
- повторяющиеся эпизоды острого среднего отита – воспаления среднего уха, при котором возникает сильная боль в нем и снижается слух вплоть до полной его потери;
- кондуктивная тугоухость – стойкое ухудшение слуха из-за повреждения звукопроводящего аппарата уха (слуховые косточки, барабанная перепонка) ;
- частые тонзиллиты и другие заболевания верхних дыхательных путей;
- развитие синусита и других заболеваний ЛОР-органов.
Важно! Стойкое затруднение носового дыхания может привести к расстройствам нервной системы. В таких случаях необходима срочная операция — удаление аденоидов
Проведение процедуры
В большинстве случаев необходимость в подготовке отсутствует. Фарингоскопию делают по следующему алгоритму:
- Обрабатывают заднюю стенку глотки и корень языка обезболивающим, чаще всего используют раствор Лидокаина.
- Посредством шпателя прижимают корень языка.
- Вводят специальное зеркало.
- Оценивают состояние слизистых оболочек.
- Если требуется осмотр миндалин, душку неба аккуратно отодвигают в сторону.
Пациент в этот период времени должен находиться в сидячем положении. При этом он не должен двигать головой. Процедура длится на протяжении нескольких минут. Для большей эффективности больного просят произнести «а» или «э».
Слизистая оболочка здорового человека имеет бледно-красный оттенок. Это норма, но у каждого человека есть свои индивидуальные особенности. Небные дужки и язычок характеризуется более насыщенным цветом. Оценив фарингоскопическую картину, доктор способен определить зону поражения, тип и стадию ЛОР-заболевания. При ангине у больного в глотке появляется желтоватый налет, образуются мелкие зерна и гнойный экссудат. Характерным симптомом является отечность.
В процессе очищения пораженных участков не возникает кровотечения. При абсцессе заглоточного типа происходит выпячивание пораженных оболочек в области задней стенки глотки. С помощью фарингоскопии наблюдают развитие новообразований и полипов.
Результаты, полученные в ходе диагностического обследования, часто становятся основанием для назначения дополнительных исследований. Терапевтическую схему назначают, ориентируясь на интенсивность клинических проявлений. Данный показатель оценивают по специальной шкале. Для устранения негативных последствий используют препараты, характеризующиеся антибактериальным эффектом.
Операция дает результат на всю жизнь, или возможны рецидивы?
Под воздействием негативных факторов у 4–5% детей после аденоидэктомии глоточная миндалина снова разрастается. Чаще всего это обусловлено слабым иммунитетом и некачественно проведенной операцией.
Ввиду особенностей развития детского организма повторного вмешательства обычно не требуется. Это объясняется следующими факторами:
- лимфоидная ткань разрастается только через год после удаления;
- за время реабилитационного периода нормализуется носовое дыхание и восстанавливается слух;
- ребенок растет, соответственно увеличивается и просвет носоглотки, поэтому рост глоточной миндалины не доставляет прежнего дискомфорта.
Повторная операция по удалению аденоидов у детей требуется чрезвычайно редко. . Важную роль в предотвращении рецидивов аденоидов имеют профилактические мероприятия. Факторы риска развития патологии значительно снижаются при выполнении простых рекомендаций:
своевременное грамотное лечение острых респираторных заболеваний и инфекционной патологии ЛОР-органов;
соблюдение мер предосторожности в людных местах, исключение близких контактов с больными людьми;
правильный сбалансированный рацион, употребление большого количества овощей и фруктов;
физическая активность – плавание, бег, спортивные игры;
своевременная влажная уборка и проветривание в детской комнате.
Необходимо полностью исключить самолечение и обращаться к врачу при первых признаках затруднения дыхания. Вовремя оказанная врачебная помощь позволит вылечить патологию на ранней стадии, не прибегая к хирургическому вмешательству.
Задняя риноскопия
Рекомендуется данный вид обследования при наличии: патологий носоглоточной миндалины; инородного тела; анатомических особенностей и пороков развития евстахиевых труб, носоглотки и носовых хоан; воспалительных процессов слизистых оболочек евстахиевых труб, носоглотки и носа.
Для проведения процедуры необходимо носоглоточное специальное зеркало и шпатель. Доктор шпателем надавливает на язык и вводит зеркало. Стоит отметить, что зеркалом не производится касание к стенкам глотки, так как можно спровоцировать появление рвотного рефлекса. Если у пациента отмечается повышенный рвотный рефлекс, доктор перед процедурой орошает глотку местным антисептиком, а потом приступает к основным диагностическим манипуляциям.
Ларингоскоп: виды, особенности, правила использования
Ларингоскоп — это медицинский прибор, разновидность эндоскопа. С его помощью можно быстро, легко и максимально полно рассмотреть гортань, провести некоторые оперативные действия. Этот аппарат безопасен для пациентов, исключает любую травмоопасность при исследовании.
Существует два основных вида ларингоскопов:
- Гибкий. Представляет собой трубочку, к которой крепятся сменные клинки. Эти клинки включают лампу, расположенную на ларингоскопе. Вводится прибор через нос пациента.
- Ригидный. Это жесткая рукоятка, также имеющая клинки и лампу. Прибор вводится через рот под общим наркозом.
Также существуют многоразовые и одноразовые ларингоскопы. Вторые, как правило, используются в машинах скорой помощи, где нет достаточно времени и подходящих условий для обработки многоразового ларингоскопа. В кабинете отоларинголога обычно применяется многоразовый прибор, который после каждого использования должен подвергаться дезинфекции в специальном растворе. Перед обработкой аппарата необходимо ознакомиться с инструкцией к нему.
Физиологическая подготовка к ЭГДС
Главным требованием при подготовке к исследованию ЖКТ является отказ от приёма пищи перед проведением процедуры. Лучше выдержать промежуток около 12 часов, что несложно обеспечить, если диагностика назначена на утренний период. В тех случаях, когда обследование определено на вечернее время, следует ограничиться лёгким завтраком, состоящим из легко перевариваемых продуктов питания. Обязательным считается отказ от пищи за 8 часов до предполагаемого исследования.
Прохождение ЭГДС натощак облегчает работу специалиста, так как позволяет визуализировать слизистые оболочки пищевода, желудка и двенадцатиперстной кишки без остатков непереваренной пищи. Кроме того, свободный от содержимого желудок, позволяет беспрепятственно провести трубку эндоскопа к основанию двенадцатиперстной кишки, не затрудняя движение оборудования. Здесь следует отметить, что и сам пациент переносит ЭГДС проще, если между едой и данной медицинской манипуляцией прошёл достаточный временной промежуток, так как это существенно снижает риск возникновения рвотного рефлекса и затруднения дыхания.
Что касается воды, то её употребление следует ограничить в разумных пределах. Желательно не пить около трёх часов до процедуры. Если же данное условие невозможно выполнить, допускается употребление небольшого количества чистой негазированной воды, о чем следует обязательно сообщить врачу, проводящему обследование.
После проведения исследование нельзя есть и пить в течение 3 часов. В тех случаях, когда в процессе ЭГДС предполагается забор биологического материала для биопсии, ограничивают приём горячей пищи, чтобы не травмировать поврежденные участки слизистой оболочки.
Если предполагается проведение ЭГДС с использованием местной или общей анестезии (состояние медикаментозного сна), на этапе подготовки пациента, лечащий врач должен исключить возможность возникновения аллергических реакций и непереносимости медикаментозных препаратов. С этой целью врач анастезиолог подробно изучается история болезни пациента, и заранее сдается ряд анализов. Полный перечень анализов для общего наркоза при эндоскопии можно узнать здесь.
Так как любая процедура гастроскопии имеет ряд противопоказаний, следует исключить возможность их наличия у пациента, до проведения исследования. Например, если пациент принимает лекарственные средства способствующие нарушению свёртываемости крови, за несколько дней до проведения ЭГДС их приём следует прекратить. Это связано с минимальным риском травматизации слизистых оболочек пищевода или желудка, сопровождающихся кровотечениями, в процессе процедуры.
Что такое ФГДС?
Термин фиброэзофагогастродуоденоскопия означает следующее:
- «фибро» — это гибкий фиброскоп;
- «эзофаго» в переводе с латинского языка означает пищевод;
- «гастро» в переводе с латинского языка означает желудок;
- «дуодено» в переводе с латинского языка означает двенадцатиперстная кишка;
- «скопия» означает визуальный осмотр.
вращается на 180 градусов вокруг своей осиФиброгастродуоденоскопия проводится со следующими целями:
- диагностика;
- лечение.
С помощью данного метода можно выполнить следующие процедуры:
- удалить инородное тело из желудка;
- удалить доброкачественные образования (например, полипы);
- взять кусочек ткани на биопсию для гистологического и цитологического исследования;
- ввести лекарственные средства (например, при желудочном кровотечении, ожогах пищевода);
- сделать электрокоагуляцию кровоточащего сосуда;
- наложить клипсы и лигатуры при желудочном или кишечном кровотечении;
- контролировать эффективность лечения некоторых заболеваний, например, язвенной болезни.
По срочности проведения ФГДС разделяют на:
- плановую;
- срочную.
в рот вспрыскивается раствор лидокаинаснотворногоили в носовой ходинфекцияПримечание:температурырвота
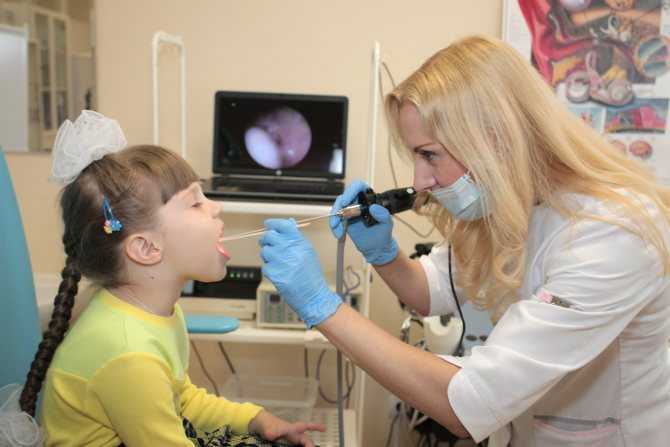
ОРОФАРИНГОСКОПИЯ
Данная процедура показана при наличии: инородного тела в носоглотке; паратонзиллярного либо тонзиллярного абсцесса; новообразований в ротоглотке; тонзиллита; патологии небных миндалин; пороках развития ротовой полости и ротоглотки; воспалительных процессов в горле и полости рта.
Процедуру чаще всего используют доктора для обследования. ЛОР-врач для проведения манипуляций использует специальные инструменты, которые есть и у терапевтов, и у педиатров. Для проведения процедуры нужны:
- искусственный или естественный источник света;
- шпатель (для прижимания корня языка в период обследования).
Доктор осматривает состояние мягкого и твердого неба, миндалин, зубов, слизистых, десен и языка. Для того чтобы определить наличие патологического содержания в лакунах миндалин, доктор шпателем нажимает на них и наблюдает за выделениями. Выделения при необходимости доктор может отправить на дополнительный химический анализ.
Когда показано прохождение осмотра?
Фарингоскопия, как любой вид диагностического обследования, имеет свои показания. Помимо профилактического диспансерного обследования, этот осмотр проводят в следующих случаях:
- ранения или травмы глотки и носоглотки;
- подозрение на наличие в глотке постороннего предмета;
- выявление аномалии строения или неправильного развития органов глотки;
- патология голосовых связок;
- аденоидит;
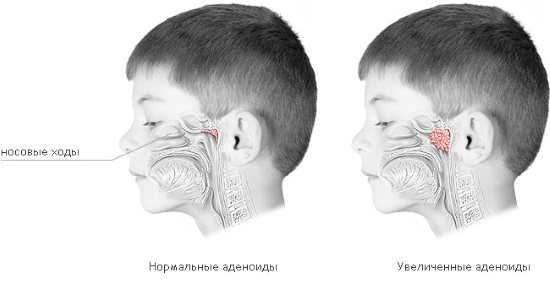
Аденоидные вегетации широко распространены у детей
- гипертрофическое или атрофическое развитие небных миндалин;
- заглоточный или окологлоточный абсцессы;
- острый тонзиллит различной этиологии (ангины);
- ларингит, паратонзиллит, хронический тонзиллит, острый и хронический, в том числе и стрептококковый, фарингиты;
- стоматит, пульпит, гингивит;
- воспаление языка и язычка (глоссит, увулит);
- подозрение на полипоз или опухолевый процесс.
После кольпоскопии: осложнения
После простого обследования последствий и ограничений не предполагается, так как гинеколог никак не соприкасался с маткой. После расширенного у женщины возможно появление тёмно-коричневых выделений, но их опасаться не следует: это выходят остатки раствора Люголя. Также характерны тянущие боли внизу живота на протяжении 4-10 дней.
Бывают случаи, когда во влагалище женщины попадает инфекция, в результате чего возникает воспаление и сопутствующие этому симптомы. Но данный факт не касается непосредственно кольпоскопии, это происходит по халатности гинеколога, допустившего инфицирование. Или же инфекция может быть подхвачена до или после кольпоскопии, но до сего момента она активно не развивалась.
Как правило, других последствий после процедуры не бывает.
Как подготовиться к процедуре
Для получения точного результата кольпоскопию рекомендуют проводить в первые 2-4 дня после окончания месячных. Не запрещено проводить её и в другой день цикла, исключение – менструация, так как выделения не дадут тщательно осмотреть органы.
Важный момент — кольпоскопию лучше проходить в первой фазе цикла. После овуляции в канале шейки скапливается слизь в большом количестве, поэтому иногда происходит искажение результатов. Кроме того, во второй половине менструального цикла ткани регенерируют гораздо медленнее, что увеличивает вероятность появления неприятных ощущений во время процедуры.
Подготовка к кольпоскопии требует соблюдения следующих правил:
- Отказ от сексуальных контактов за 2 дня до процедуры;
- В этот период запрещается использовать вагинальные свечи, спреи, таблетки и кремы, проводить спринцевание. Если женщина проходит курс терапии с их использованием, то следует проконсультироваться по этому поводу у гинеколога.
- Не принимать ванную, а временно перейти на душ.
- Личная гигиена должна осуществляться только путём обмывания половых органов водой, без применения специальных средств.
Порядок осуществления фарингоскопии
Перед проведением фариногскопии у ребенка, не требуются никакие подготовительные мероприятия. Фарингоскопию должен осуществлять только врач. Во время данной диагностической процедуры используют шпатель, лобный рефлектор и носоглоточное зеркало. Также при фарингоскопии может применяться ларингофарингоскоп, оборудованный волоконным световодом. Этот прибор предоставляет возможность более детально обследовать слизистую, в случае необходимости – осуществить забор материала для проведения биопсии.
Во время фарингоскопии специалист оттесняет корень языка и производит осмотр задней стенки глотки, боковых стенок горла, язычка и небных миндалин. Голова обследуемого должна быть зафиксирована прямо, фарингоскопия осуществляется очень быстро. Врач может попросить ребенка произнести звук «а». Это необходимо для оценки подвижности мягкого неба, в норме оно хорошо подвижно.
Для выявления в лакунах небных миндалин патологического содержимого при фарингоскопии проводится оттягивание передней дужки мягкого неба в сторону при помощи тупого крючка или же надавливание на верхнюю часть миндалины другим шпателем, находящимся в правой руке. Вследствие данных действий содержимое выжимается из крипт.
После проведения фарингоскопии маленьких пациентов в течение нескольких часов может беспокоить небольшой дискомфорт в глотке (в связи с раздражением слизистых оболочек).
Показания и противопоказания к PRP терапии.
Нужно понимать, что лечение суставов методом PRP– не панацея от всех проблем. Тем не менее это – один из наиболее безопасных способов консервативного лечения. В этом методе масса положительных сторон:
-
минимальный риск побочных явлений (пациент получает свой же биологический материал);
-
минимален риск заражения инфекциями;
-
процедура не занимает много времени (проводится в амбулаторном режиме);
-
действие не кратковременное, длительное;
-
можно ограничить прием НПВС и уберечь желудок от их влияния;
-
курс лечения отличается доступной стоимостью.
Все эти преимущества лечения тромбоцитами и плазмой обеспечивают приверженность пациентов к терапии. Ведь результат от внутрисуставной инъекции не заставляет себя долго ждать: эффект ПРП терапии начинает проявляться уже в первые часы.
Хороший результат, от введения плазмы, получается у пациентов с начальными стадиями остеоартроза и другой суставной патологией. Но когда повреждение сустава или связочного аппарата достигло декомпенсации, PRP инъекции могут оказаться малоэффективными, что безусловно является одним из недостатков методики. Кроме этого, есть еще недостатки:
-
инвазивность метода (пациенту нужно сначала сдать кровь, а потом еще получить внутрисуставную инъекцию);
-
существует риск заражения медиков инфекциями, передающимися через кровь;
-
нужно специальное оборудование, программируемые центрифуги, лабораторные расходники, антикоагулянт.
-
Все перечисленное – трудности преодолимы. Нужно лишь профессионально и ответственно относиться к процедуре PRP терапии сотрудникам клиники.
Противопоказания и осложнения после проведения диагностики гортани
Лучшие материалы месяца
- Коронавирусы: SARS-CoV-2 (COVID-19)
- Антибиотики для профилактики и лечения COVID-19: на сколько эффективны
- Самые распространенные «офисные» болезни
- Убивает ли водка коронавирус
- Как остаться живым на наших дорогах?
Стоит отметить, что данная процедура обладает противопоказаниями, среди которых: врожденные патологии ротовой полости; нарушения работы ЦНС, судороги, приступы эпилепсии, сахарный диабет.
Обычно процедура вне зависимости от ее разновидности не вызывает никаких осложнений и побочных эффектов. В редких случаях может проявиться аллергия на анестетик. Так как процедура подразумевает раздражения слизистых ротовой полости и гортани, то после проведения обследования в течение нескольких часов будет наблюдаться легкий дискомфорт во рту и в горле.
Фарингоскопия – безопасный, простой и в то же время эффективный способ диагностики гортани без хирургического вмешательства.
Если врача результаты обследования не удовлетворили, он дополнительно может назначить ряд процедур, которые помогут поставить правильный диагноз. Среди дополнительных диагностик может быть назначено: УЗИ, КТ, МРТ, проверка гортани посредством эндоскопа и т. д. Доктор самостоятельно определяет тип обследования.
Перед прохождением процедуры в обязательном порядке проводится консультация не только с терапевтом/педиатром, но и с ЛОР-врачом и хирургом.
Больше свежей и актуальной информации о здоровье на нашем канале в Telegram. Подписывайтесь: https://t.me/foodandhealthru
Будем признательны, если воспользуетесь кнопочками:
Где лучше сделать ректороманоскопию кишечника в Москве
Если вам нужно пройти эндоскопическое обследование нижнего отдела кишечника в московской клинике, рады предложить наши услуги. Эндоскопическое отделение ГКБ №31 регулярно проводит международные семинары, на которых обсуждаются актуальные вопросы эндоскопической диагностики и малоинвазивные методы лечения заболеваний желудочно-кишечного тракта. Наши врачи проходили стажировку в ведущих клиниках Японии и Европы.
ГКБ №31 оснащена оборудованием, которое позволит вовремя провести все необходимые диагностические и лечебные манипуляции. Мы участвуем в системе ОМС и оказываем длинный перечень платных услуг.
Стоимость проведения ректороманоскопии в ГКБ №31 вполне демократична, особенно если учесть, что речь идет об абсолютно безвредном исследовании, предоставляющем максимум информации о состоянии слизистой оболочки дистального отдела кишечника.
Запишитесь к нашим специалистам на приём
Вы можете записаться на платный прием к врачу по телефону консультативно-диагностического центра +7 (499) 936-99-89, или заполнив представленную форму.
Условия оказания платных услуг можно узнать здесь
Записаться на приём по полису ОМС и направлению Вы можете по телефону +7 (499) 936-99-71.
Запись на платный приём


































