Что это такое?
Плечевой артроз – это длительно протекающее, постоянно прогрессирующее обменно-дистрофическое заболевание, приводящее к постепенному разрушению суставного хряща, защитному разрастанию костной ткани с деформацией сустава и утратой его функции.
Широкий спектр движений руки обеспечивается синхронным взаимодействием суставов плечевого комплекса:
- плече-лопаточным или просто плечевым;
- акромиально-ключичным – между ключицей и акромиальным отростком лопатки;
- грудино-ключичным – между грудиной и ключицей.
Плечевой сустав очень подвижен, что обеспечивается выпуклой головкой плечевой кости и относительно плоской суставной ямкой лопатки. Сустав укреплен сухожилиями мышц верхней конечности, сверху над ним расположена клювовидно-акромиальная связка. Не слишком надежное укрепление позволяет сочленению двигаться в разных направлениях, но при этом повышает риск травмирования.
Код плечевого артроза по Международной классификации болезней 10-го пересмотра (МКБ-10) – М19 (другие виды артрозов). Лечение плечевого артроза должно начинаться как можно раньше. Но успешно лечить можно и запущенные стадии болезни.
Преимущества плазмотерпии в ортопедии
Новая методика получила популярность, благодаря особым свойствам:
- отсутствие аллергической реакции;
- гарантия стерильности биоматериала, исключение посторонних инфекций;
- препарат действует только в месте введения, не попадая в системный кровоток;
- выздоровление наступает в 2-3 раза быстрее, чем при медикоментозном лечении;
- минимум осложнений;
- нет побочных эффектов.
PRP терапия суставов существенно отличается от воздействия нестероидными, гормональными лекарственными препаратами. Глюкокортикоиды, эффективно снимающие воспаление, но разрушительно действуют на хрящи и организм в целом. PRP-терапия же восстанавливает их структуру, не влияя на внутренние органы.
Плазмотерапия и трансплантация
Поможет ли новая методика отменить или отложить операцию? Что говорят об этом медики?
Операция по вживлению протеза — далеко не безобидная процедура. Как любое хирургическое вмешательство, она требует подготовки и длительной послеоперационной реабилитации. Не всегда процесс проходит без осложнений и повторных вмешательств.
Кроме того, замена сустава далеко не всегда полностью решит проблему. Об этом обычно умалчивают хирурги — после замены одного тазобедренного суства, из-за разницы нагрузки, возникает сильное давление на второй сустав. Как правило, уже через год-два, пациент будет нуждаться в замени второго суства.
Если заболевание не запущено, курс плазмотерапии вместе с другими методами избавит от операции. В запущенных тяжелых случаях, инъекции помогут отложить трансплантацию на определённый срок. Понадобится или не понадобится в такой ситуации замена – решает лечащий врач.
Людям, имеющим противопоказания к хирургическому вмешательству, проведение PRP терапии суставов дает шанс снизить симптоматику на длительный период. Безопасность метода доказана — по данным ВОЗ, ежегодно в мире лечение проходит более 20 тысяч больных.
Подготовка
Перед процедурой пациенту необходимо провести несколько подготовительных мероприятий:
- очистка кишечника при помощи приема слабительных средств или очистительной клизмы — это нужно, чтобы кишечные газы не мешали оценке позвонков в поясничном, крестцовом и копчиковом отделах позвоночника
- диета перед рентгеном позвоночника — подразумевает полное исключение за два-три дня до процедуры газообразующих продуктов, кроме этого, после каждого приема пищи рекомендуется принимать ферментные препараты (панкреатин, мезим)
Исследование должно проводиться натощак, поэтому в день проведения рентгенографии нужно воздержаться от приема пищи.
Показания к рентгенографии плечевого сустава
Патологии плечевого сустава встречаются не только в хирургии, но и в ортопедии и неврологии. Пациенты обращаются с различными жалобами, а врач назначает рентген при следующих симптомах:
- Острые, ноющие или стреляющие боли в области сочленения.
- Скованность в движении.
- Несимметричность области плеча.
- Отек в области ключицы и плеча.
- Гиперемия кожного покрова в месте плечевого сустава.
Кроме симптомов, имеются и другие показания к исследованию:
- При подозрении на вывих плечевого сустава рентген является первостепенным методом диагностики.
- Переломы плечевой кости, ключицы или лопатки.
- Заболевания суставов воспалительной природы (артриты).
- Патологии суставов дегенеративно-дистрофического направленности с разрушением хряща (артрозы).
- Подозрения на возникновение различных новообразований.
- Контроль врожденных структурных или функциональных аномалий сустава.
У многих патологий плечевого сочленения схожая симптоматика и особенности течения. Болезни необходимо дифференцировать, рентген позволяет делать это быстро и максимально точно.
Лабораторная диагностика
Для того, чтобы понять, как проверить суставы всего тела, нужно сдать кровь. Прежде всего, надо сделать общий расширенный анализ крови. По его данным врачи нашей клиники определят, в каком направлении назначать обследования.
Например, отклонение от нормы лейкоцитов, эритроцитов, тромбоцитов указывает на воспаление. Значит, есть смысл заподозрить артрит. В этом случае врач назначает анализы крови на С-реактивный белок.
При подозрении на подагрический артрит надо сдать креатин, мочевину, антитела к человеческому гамма-глобулину. Также понадобится общий анализ мочи с микроскопией осадка, определение мочевой кислоты. Для выявления инфекционного артрита нужен анализ синовиальной жидкости на хламидии, гонококк.
Точность рентгенодиагностики
В настоящее время рентгеновское обследование суставных заболеваний считается наиболее простым и доступным. Практически в каждой клинике имеется оборудование для проведения такой диагностики, а ее точность достигает самых высоких показателей.
На полученном снимке точно определяется текущее состояние суставов, при этом методика позволяет различать рентгенологические стадии остеоартроза. Рентген показан для представителей разных возрастных групп, т. к. у него нет выраженных противопоказаний.
Такая разновидности диагностики определяет заболевание как по косвенным, так и по прямым проявлениям. В первом случае это могут быть различные воспалительные процессы в суставах. На снимке они отображаются в темных тонах. Также при изучении снимков специалист может определить остеофиты и остеосклерозы, которые появляются на фоне уплотнения тканей. Подобные процессы происходят на ранних стадиях артроза, а иногда сопровождают другие суставные расстройства.
Для максимально точной визуализации тазобедренных суставов больному могут назначить раздельное рентгеновское обследование. Но из-за высокого ионизирующего облучения метод применяется в особо редких случаях.
Что вреднее: МРТ или рентген?
Различие существенное. С точки зрения воздействия на организм, опаснее рентген. Ионизирующее излучение стимулирует образование свободных радикалов. Последние повреждают здоровые клетки и провоцируют их неконтролируемое деление с риском злокачественного перерождения. Высокие дозы могут вызывать лучевую болезнь. Именно поэтому процедура противопоказана детям и беременным.
Применяющиеся дозы минимальны и риск неблагоприятного воздействия на организм низкий при условии соблюдения рекомендаций по кратности обследования. Рентгенологические методы диагностики можно использовать не чаще 1 раза в полгода. При необходимости динамического наблюдения за развитием патологии, во многих случаях томография лучше рентгена.
Магнитное поле МРТ полностью безвредно для организма. Риски появляются при пренебрежении противопоказаниями, к которым относят первый триместр беременности и наличие металлических имплантов в теле.
Если в организме есть титановые конструкции, вреда не будет. Даже при наличии имплантов из ферромагнетиков вне зоны обследования, опасные для жизни последствия исключены. Если же у пациента стоит кардиостимулятор, инсулиновая помпа, дефибриллятор, металлические кровоостанавливающие клипсы, томография ему строго противопоказана. В данном случае рентген лучше, чем МРТ. Ионизирующее облучение не оказывает никакого действия на работу электроники, не меняет свойства металлов.
Особенности проведения процедуры
Рентгеновский аппарат всегда устанавливается в изолированном помещении. В момент выполнения снимка в комнате находится только пациент. Длительность процедуры – 5-10 минут. Время увеличивается, если необходимо сделать несколько снимков в разных проекциях. При входе в рентгеновский кабинет пациент обязан снять с себя все металлические предметы и полностью оголить плечевой сустав.
Лучшие материалы месяца
- Коронавирусы: SARS-CoV-2 (COVID-19)
- Антибиотики для профилактики и лечения COVID-19: на сколько эффективны
- Самые распространенные «офисные» болезни
- Убивает ли водка коронавирус
- Как остаться живым на наших дорогах?
В момент выполнения снимка пациент лежит на специальной кушетке на боку или на спине, поза зависит от нужной проекции. Щитовидная железа и паховая область обязательно закрываются свинцовым фартуком, не пропускающим рентгеновские лучи.
Время процедуры может быть несколько увеличено, если есть необходимость введения контрастного вещества. При этом увеличивается не время воздействия рентгеновского излучения, а продолжительность подготовки пациента к процедуре.
Расшифровкой полученного снимка занимается врач-рентгенолог. Этот специалист, изучив все полученные снимки, пишет заключение, на основании которого лечащий врач может установить диагноз и назначить правильное лечение.
На качество снимка может влиять избыточная масса тела – плотный слой жировых клеток может искажать результат. С целью снижения негативных последствий рентгенографии пациентам полезно на протяжении 3 дней после процедуры принимать витамин С и пить много чистой воды без газа.
МРТ или рентген, что лучше?
Несмотря на то, что оба метода предназначаются для получения изображения тканей и внутренних органов человеческого тела, между ними существуют и некоторые различия. Дело в том, что рентгенографическое исследование является устаревшим способом диагностики. Однако из-за дешевизны процесса и выгодной для пациентов стоимости процедуры рентген не исключают из медицинской практики. В тех ситуациях, когда требуется получение масштабной информации, доктора прибегают к более информативному варианту диагностирования — магнитно-резонансной томографии.
Основным отличием между методами принято считать явление физического характера, положенное в основу работы оборудования. Во время выполнения рентгеновских снимков специалисты используют высокочастотные лучи, которые легко проходят через мягкие ткани и задерживаются более плотными. Поэтому при необходимости обследования состояния костей или выявления наличия камней в почках доктора прибегают именно к рентгену.
В отличие от рентгенографического исследования МРТ использует не ионизирующие потоки, а мощное магнитное поле. Под воздействием магнитных волн атомы водорода, содержащиеся в тканях человеческого тела, изменяют направление движения. Таким образом доктор может получить наиболее точное изображение определенного органа.
Получить бесплатную консультациюКонсультация по услуге ни к чему Вас не обязывает
В чем отличия МРТ от рентгена?
Итак, чем отличается МРТ от рентгена позвоночника? Если сравнить процессы более подробно, можно выделить следующие пункты:
- Особенности выполнения снимков. Проведение МРТ позволяет выполнять снимки обследуемой зоны в любой плоскости. При необходимости специалист может выполнить несколько снимков в разных плоскостях, после чего преобразовать их в наиболее полное трехмерное изображение.
- Длительность процедуры. Рентген делают в течение нескольких секунд. При этом услуги МРТ в Москве или любом другом городе занимают от 15 до 45 минут. Поэтому второй метод обследования не подходит пациентам, испытывающим сильные боли или страдающих от клаустрофобии.
- Предназначение. МРТ отличается универсальностью. Данный вариант диагностики позволяет исследовать любые зоны человеческого тела, независимо от плотности тканей. При этом рентген применим только по отношению к более плотным тканям.
- Причинение вреда. Единоразово проведенное рентгенографическое обследование дает небольшое облучение организма. Однако проведенные подряд 3-4 сеанса дают дозу облучения, равную годовой норме. Магнитное поле МРТ является совершенно безвредным. Поэтому процедуру можно проходить неограниченное количество раз.
Также преимуществом рентгена по сравнению с МРТ является возможность обследования пациентов с электронными и металлическими имплантами, а также особо тяжелых больных, которые не способны выдержать длительную диагностическую процедуру.
Нормальная анатомия сустава плеча
Плечевым суставом называют подвижное сочленение между лопаткой и плечевой костью. В более широком смысле плечо также включает в себя плечевой пояс, который помимо сустава также содержит сустав между лопаткой и ключицей, грудью и ключицей, а также мышцы вокруг лопатки и плеча
Все это важно для функции плеча в целом
Анатомически говоря, плечо состоит из двух костей: лопатки и плечевой кости. Плечо по строению похоже на другие суставы, но впадина и суставное тело не прижаты друг к другу, а свободно скользят друг мимо друга. Это обеспечивает большую свободу движения руки, которая, вероятно, является результатом эволюции верхней конечности человека. Подвижность также увеличивает риск дислокаций, которые могут вызывать сильную боль.
Важная мышца плечевого сустава – дельтовидная, которая не только защищает, но и помогает в осуществлении движений рукой.
МРТ плечевого сустава – подготовка
МР-томография плечевых суставов проводится в любое удобное для пациента время, исследование не требует предварительной подготовки. Нет необходимости в диете, разрешается есть и пить, но комфортнее проходить обследование после легкого, а не плотного приема пищи.

Так как при проведении исследования оборудование генерирует мощные магнитные поля, пациентам для их же безопасности запрещается иметь любые посторонние предметы из металла, а также электронные устройства. При приближении к аппарату для проведения томографии металл может с силой притянуться к магниту установки и нанести травму, или стать причиной ожога, а сотовый телефон или другой гаджет выйти из строя или даже загореться.
Нужен ли рентген, если есть МРТ?
Процедуры совершенно не похожи, если их сравнивать, и дают различные сведения о состоянии организма.
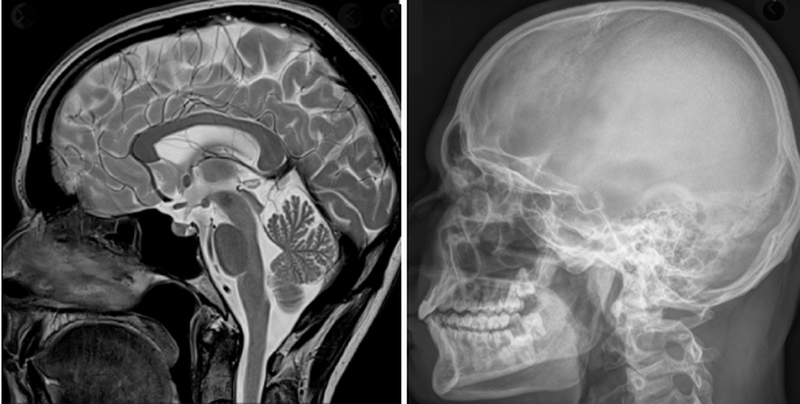 Магнитно-резонансное и рентгенологическое исследование головы
Магнитно-резонансное и рентгенологическое исследование головы
Оба метода диагностики нужны и важны. Основными показаниями для проведения МРТ являются:
- патологии головного, спинного мозга;
- подозрения на доброкачественные новообразования, злокачественные опухоли;
- сосудистые заболевания;
- воспалительные процессы различной локализации;
- инфекционные поражения мягких тканей;
- аномалии строения органов и др.
Томографию надо назначать для уточнения диагноза, выявления скрытых патологических процессов.
Показаниями для рентгенографии или КТ являются травмы, подозрения на наличие конкрементов либо инородных тел во внутренних органах. Метод широко используют как быстрый и хороший способ диагностики патологий опорно-двигательного аппарата (позвоночника, костей конечностей и пр.).
У пациентов часто возникает вопрос: “Нужен ли рентген, если есть МРТ?” В ряде случаев врач назначает обе процедуры, чтобы иметь достаточно сведений для исключения опасных для жизни состояний, выявления серьезных заболеваний и подбора оптимальной тактики лечения.
Частые вопросы по заболеванию
Какая боль при артрозе плеча?
Боли ноющие, усиливаются при движении и поднятии тяжестей.
Чем опасно заболевание?
Формированием постоянного болевого синдрома и утратой функции конечности.
Какой врач лечит деформирующий артроз плеча?
Посттравматический – ортопед-травматолог, на фоне воспалительных заболеваний– ревматолог.
Делается ли блокада при артрозе плеча?
При сильных болях – да.
Насколько эффективны физиотерапевтические методы при этом заболевании?
Эффективны в составе комплексного лечения.
Можно ли полностью вылечить деформирующий артроз плеча?
Нет, но подавить его прогрессирование и избавить пациента от боли врач сможет.
Плечевой артроз нужно лечить длительно, систематически и строго под контролем врача. Попытки самостоятельно справиться с этим заболеванием чреваты осложнениями и инвалидизацией. Но квалифицированный специалист может остановить процесс на любой стадии заболевания, избавить пациента от боли и значительно улучшить качество его жизни. Обращайтесь в московскую клинику «Парамита», здесь вам обязательно помогут!
Литература:
- Загородний Н.В. Внутрисуставная и периартикулярная терапия заболеваний опорно-двигательного аппарата: Учебно-метод. пособие. М. 2002. 48 с.
- Филипенко П.В., Прохоренко В.М., Фоменко С.М. Исторический обзор и тенденции развития хирургического лечения хронической нестабильности плечевого сустава // Сибирский научный медицинский журнал, 2015, т.35, № 3, с.37-45
- Bottoni CR, Franks BR, Moore JH, DeBerardino TM, Taylor DC, Arciero RA. Operative stabilization of posterior shoulder instability.// Am J Sports Med. 2005 Jul; 33(7):996-1002.
- Nelson A.E., Allen K.D., Golightly Y.M., et al. A systematic review of recommendations and guidelines for the management of osteoarthritis: The chronic osteoarthritis management initiative of the U.S. bone and joint initiative / / Semin Arthritis Rheum. 2014 Jun. No. 43 (6). P. 701-12. Doi: 10.1016/j.semarthrit.2013.11.012. Epub 2013Dec 4.
Другие способы лечения
Современная медицина постоянно развивается и идет в ногу с технологиями. На смену старым малоэффективным способам лечения приходят новые, в числе которых и рентгенография. Кроме этого, существует масса альтернативных методик, появившихся сравнительно недавно, но сумевших обрести широкую популярность.
В качестве примера можно взять кинезитерапию, которую придумал профессор Бубновский. Действие сеансов направлено на восстановление суставов в нижних конечностях, а именно в колене. В дословном переводе кинезитерапия означает «лечение в движении».
Согласно учению профессора, эффективная терапия невозможна в неподвижном состоянии. В связи с этим, он разработал сложный механизм улучшения состояния суставов, который включает в себя:
- Приседания.
- Ходьбу на коленях.
- Жимы конечностями с помощью тренажеров.
Такой подход восстанавливает нормальное выделение жидкости для смазывания пораженных суставов, что положительно сказывается на их состоянии и устраняет сильную боль. При регулярном выполнении простых упражнений улучшается циркуляции крови и приток лимфатических жидкостей к важным структурам.
Не менее популярной альтернативной терапией является ударно-волновая терапия. С ее помощью можно эффективно лечить артрозы, остеоартрозы и прочие суставные патологии. Принцип действия базируется на применении инфразвукового воздействия с частотой до 16 Гц.
По сути, методика представляет собой лучшую альтернативу оперативному вмешательству, т. к. она остается эффективной даже в самых запущенных стадиях болезни. К сожалению, многие пациенты отказываются от продолжения курса из-за сильной боли, которая проявляется после первых сеансов. Но со временем болезненные ощущения снижаются.
Терапевтический курс основан на таких принципах и правилах:
- Для полноценного восстановления тканей нужно повторять процедуры через день.
- После завершения сеанса рекомендуется выпивать большие объемы жидкости, которая требуется для выведения из организма продуктов распада.
- Для усиления кровообращения в кабинете, где проводится курс, нужно поддерживать оптимальную температуру.
- В течение курса следует соблюдать адекватную активность и заниматься кардиотренировками.
В настоящее время есть масса высокоэффективных методик лечения суставных заболеваний. И рентгенотерапия — это яркий пример того, что медицина не стоит на месте, постоянно развивается и усовершенствуется.
Рентген колена является незаменимой процедурой при повреждении коленного сустава. Назначается диагностика и при дегенеративно-дистрофических процессах, протекающих в сочленении. Коленный сустав один из крупных, поэтому часто травмируется и страдает от различных заболеваний. При помощи рентгена можно установить диагноз и контролировать лечение заболевания.
Рентгенография с пробами
Рентгенографию с пробами (по-другому – функциональную рентгенографию) можно выполнять с помощью цифровых аппаратов. Метод заключается в регистрации изображения шейного позвоночника при наклонах разной интенсивности. При сгибании шейного отдела условная линия, которая соединяет дорсальные (задние) части позвонков, должна быть ровной и плавной. То же самое должно отмечаться при разгибании шеи. Функциональная рентгенография проводится под пристальным наблюдением радиолога и его ассистентов, поскольку не все могут долго выстоять и удержать равновесие при проведении данной диагностической процедуры. Рентгенография с пробами очень эффективна для оценки патологических движений шейных позвонков.
Функциональная рентгенография
Строение и анатомия плечевого сустава
Плечевой сустав – самое подвижное сочленение у человека, образованное головкой плечевой кости и лопаткой. Отсутствие у него мощных связок компенсируется мышцами плечевого пояса и верхних конечностей, окружающих плечо наподобие корсета. С одной стороны это обеспечивает большую подвижность, с другой — объясняет, почему плечевой сустав легко вывихнуть.
По периферии сустав окружен короткими связками, образующих суставную капсулу. Она объединяет сустав в одно целое и удерживает суставные поверхности головки плечевой кости и лопатки в оптимальном положении. Внутренняя поверхность суставной капсулы покрыта синовиальной оболочкой, продуцирующей жидкость в полость сустава, играющей роль смазки и питающей хрящ.
На МРТ плечевых суставов хорошо видны все анатомические структуры, образующие сочленение. Метод позволяет оценить состояние мягких тканей и хрящей плеча, связок, суставной капсулы, полости сустава, сухожилий и мышц.
УКЛАДКИ ДЛЯ РЕНТГЕНОГРАФИИ ПЛЕЧА СНИМОК ПЛЕЧА В ПРЯМОЙ ЗАДНЕЙ ПРОЕКЦИИ
Рука вытянута, располагается на столе либо на подставках. Кисть находится в положении супинации (ладонью вверх). Ось плеча располагается параллельно плоскости стола. Кассету размером 18X24 или 24X30 см в зависимости от роста больного подкладывают под область снимаемого плеча.
Край ее находится в подмышечной впадине. Пучок рентгеновского излучения направляют отвесно в центр кассеты (рис. 324).
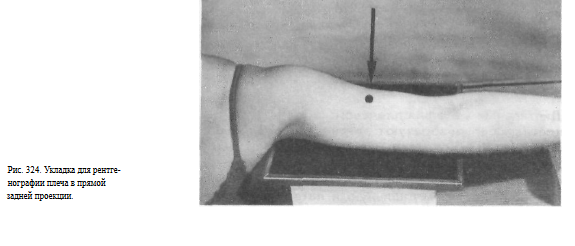
Снимок в данной проекции может быть получен и при горизонтальном положении больного на спине. Рука вытянута вдоль туловища, кисть в положении супинации. Расположение кассеты и центрация пучка рентгеновского излучения те же.
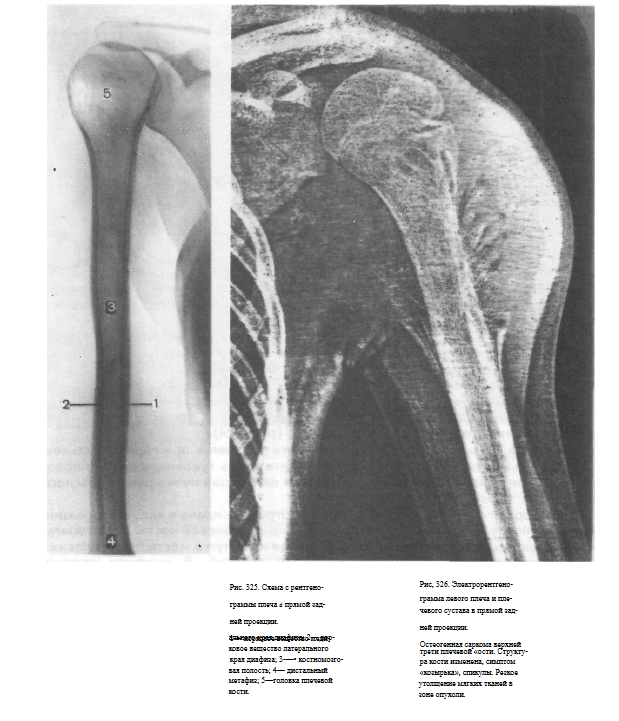
Информативность снимка. На рентгенограмме плеча в задней проекции определяются медиальный и латеральный края плечевой кости. По латеральному краю имеется шероховатость, а иногда и выступ в месте прикрепления дельтовидной мышцы.
Медиальный край гладкий. В диафизе хорошо дифференцируются мозговая полость и корковое вещество (рис. 325, 326).
Показания для проведения рентгенографии зуба
Рентген применяется при лечении практически всех заболеваний в терапевтической стоматологии. Он часто необходим даже при обычном кариесе и особенно в случаях его осложненных форм. Стоматолог при лечении каналов зуба часто назначает рентген 2–3 раза, что позволяет ему оценить состояние каналов до начала лечения, качество их подготовки к пломбированию и, наконец, правильность пломбирования. На основании рентгеновского исследования можно исключить существование кист или гранулем апикальной части зуба, оценить состояние тканей коронки зуба, а также определить положение корней зуба, их размер и наличие искривленности. Поэтому данное исследование незаменимо как в ортопедической, так и в хирургической стоматологии. Оно позволяет хирургам правильно спланировать ход предстоящей операции и оценить вероятность развития возможных осложнений. У детей данным способом определяют ретинированные (неспособные нормально прорезаться) зубы, стадию рассасывания корней молочных зубов и стадию формирования корней постоянных зубов, а также размер непрорезавшегося зуба.
Противопоказания для рентгенографии зуба
Пациент во время рентгенографии зуба получает совсем незначительную дозу излучения
Однако это обследование с осторожностью назначают беременным женщинам и маленьким детям. Следует учитывать, что плод особенно чувствителен к воздействию радиации в I триместре беременности.
Методика проведения рентгенографии зуба
Перед проведением процедуры на пациента надевают специальный свинцовый фартук, защищающий его от нежелательного воздействия рентгеновских лучей, и усаживают на стул. Ренгенолаборант устанавливает специальную датчик внутри рта в проекции исследуемого зуба и просит пациента прижать ее пальцем. Затем ренгенолаборант располагает источник излучения исследуемого зуба и включает рентгеновский аппарат. Процедура в целом длится всего несколько секунд. Иной предварительной подготовки не требуется.
В каких случаях назначают рентген кисти рук?
Стоит обратиться к врачу, если вы наблюдаете отечность, деформацию и гиперемию (покраснение) кистей рук. Эти симптомы могут сигнализировать о различных патологиях: застое лимфы, аллергии, заболеваниях сердца, почек, печени и др. При подобных патологиях может нарушиться структура костной ткани. Чтобы исключить патологию костных тканей, необходимо провести рентген кистей и запястий.
Самые распространенные виды деформации кисти – это так называемые узелки Гебердена (образуются на суставах крайних фаланг пальцев) и узелки Бушара (образуются на срединных фалангах пальцев).
Поэтому процедуру может назначить не только врач-травматолог, но и врач-ревматолог.
Рентген кистей рук позволяет диагностировать:
- артрит
- артроз;
- воспаление сухожилий;
- остеофиты (это патологические наросты, которые образуются по краям суставов).
Также рентген кисти рук назначают при подозрении на остеомиелит. При данной патологии бактерии попадают в костную ткань, из-за чего она загнивает и разрушается. Причиной развития такого инфекционного заболевания могут стать травмы, а также такие заболевания, как гнойная ангина, пневмония, корь, фурункулез.
В нашей многопрофильной клинике вас готовы принять врачи-травматологи, врачи-рентгенологи, лор-врачи и другие специалисты. В команде лечение проходит быстро и удобно, вы можете сдать у нас все анализы и получить необходимые консультации.
Стоит обратиться к врачу и при наличии новообразования на кисти рук. Одно из самых распространенных – гигрома.
Когда у детей происходит задержка или, напротив, опережение в росте и развитии, рентген проводится для определения костного возраста. Исследование назначают врачи-эндокринологи.
Несмотря на то что доза рентгеновского облучения в современных рентгенологических аппаратах минимальна, есть ряд ограничений, при которых без острой необходимости следует воздержаться от рентгена.
Противопоказания к рентгену кистей рук:
- беременность;
- возраст до 15 лет (хотя рентген позволяет определить костный возраст, выполнять данное исследование стоит только по назначению врача).
Беременной пациентке можно провести УЗИ и МРТ вместо рентгенографии.
Что выбрать: рентгенографию или МРТ?
Как мы уже сказали, рентген позволяет увидеть костную структуру, обнаружить патологии, травмы и смещения.
МРТ позволяет оценить состояние костной ткани, мышц и связок. Исследование назначается при подозрении на такие патологии, как онкологические заболевания, аномалии развития кисти и др.
В зависимости от анамнеза и результатов осмотра врач направит к необходимому специалисту.
Как проводится исследование?
Специальная подготовка не требуется. Главное снять перед исследованием все металлические украшения, т.к. они могут повлиять на информативность снимков. Врач-рентгенолог сообщит вам об этом.
Рентген кистей рук – это безболезненное, неинвазивное исследование, которое проводится за несколько минут или даже секунд. Т.е. доза облучения минимальна. Пациент сначала сгибает руку в локте, а потом кладет ее на столешницу тыльной стороной вниз. Врач-рентгенолог выполняет 2 снимка.
Мы проводим исследование на современном цифровом рентген-аппарате ITALTAY CLINODIGIT COMPACT. Он производится в Италии совместно с США.
Проявка и описание рентгенологических снимков, как правило, занимает не более 15-20 минут. Снимки тут же выдаются пациенту на руки.
Что покажет рентген плечевого сустава?
На рентгеновском снимке отчетливо просматриваются изменения хрящевой ткани, нарушения целостности костей, жидкость и воспаление в суставе
Важно понимать, что на изображении, полученном в результате рентгенографии, будет виден не только плечевой сустав, но и лопатка, а также ключица. Это дает возможность врачу комплексно обследовать пациента и выявить все имеющиеся изменения указанных структур тела
Данный диагностический метод позволяет выявить кисты, очаги воспаления, изменение структуры костной ткани, деформации, новообразования. Рентгенография является обязательным методом исследования при постановке таких диагнозов, как артроз, остеопороз, остеофит.
Если требуется исследование полостей плечевого сустава, может быть назначена рентгенография с использованием контрастного вещества
Контраст помогает увидеть на снимке состояние мышц – это особенно важно при подозрении на их разрыв


































