Плановые операции на толстой кишке.
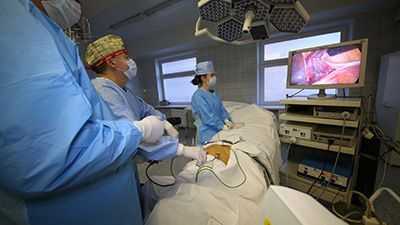
Следует отметить, что плановая хирургия толстой и прямой кишки является одним из основных направлений хирургической деятельности нашего Центра. Плановые операции выполняются в основном по поводу:
- новобразований кишки (при доброкачественных и злокачественных опухолях);
- дивертикулярной болезни;
- долихосигмы.
При доброкачественных заболеваниях пораженные участки удаляются методом экономной резекции с анастомозом «конец в конец».
Рак толстой кишки требует более серьезных расширенных резекций. Смысл операции состоит не только в удалении раковой опухоли, но и в профилактике рецидива заболевания в отдаленные сроки. Поэтому резекция должна соблюдать определенные онкологические принципы. В зависимости от локализации раковой опухоли эти резекции дополняются удалением анатомических структур, по которым проходят пути распротранения раковых клеток.
Принципы операции включают широкую мобилизацию брыжейки с сохранением целостности фасции, центральное пересечение магистральных сосудов, питающих резецируемый сегмент кишки, с удалением всех коллекторов лимфооттока, тесно связанных с сосудистым комплексом.
Длина резецируемого участка кишки должна быть достаточной, операция должна включать удаление всех регионарных лимфоузлов, по которым возможно распространение раковых клеток.
Подготовка к рентгену желудка и пищевода
диетыгазообразовании
Диета перед рентгеном желудка и пищевода
Врачи рекомендуют ограничить употребление следующих газообразующих продуктов перед рентгеном желудка и пищевода:
- бобовые (фасоль, горох);
- овощи (лук, капуста);
- картофель;
- хлеб;
- торты, сладкие мучные изделия;
- дрожжевое тесто;
- молочные продукты;
- яйца;
- свинина, говядина, баранина;
- газированные напитки;
- алкоголь.
Питание
Что можно есть во время диеты перед рентгеном желудка?
Перед рентгеном желудка и пищевода к употреблению разрешены следующие продукты:
- злаковые каши на воде;
- куриный бульон;
- мясо курицы, отваренное на пару;
- рыба и морепродукты;
- сыр твердых сортов.
Можно ли использовать медикаменты перед рентгеном желудка и пищевода?
За несколько дней до рентгена желудка и пищевода можно принимать один из следующих препаратов:
- активированный уголь;
- полисорб;
- энтеросгель;
- эспумизан и некоторые другие медикаменты.
Можно ли курить и принимать алкоголь перед рентгеном желудка и пищевода?
КурениеПосле курения всего лишь одной сигареты в желудке происходят следующие изменения:
- ослабление перистальтики желудка;
- уменьшение тонуса желудочной стенки;
- повышение количества желудочного сока и его кислотности.
МРТ и КТ, отличия
Отличия КТ от МРТ многообразны и выбор метода непосредственно влияет на достоверность поставленного в итоге врачом диагноза, характер лечения и жизненный прогноз для пациента. В большинстве случаев это не конкурирующие, а дополняющие друг-друга виды обследования. Объединяет данные методы лишь принцип послойного сканирования.
Данные методы визуализации используют совершенно разные физические явления для получения изображений. В компьютерной томографии (КТ) используется достаточно опасное ионизирующее рентгеновское излучение. В МРТ для получения диагностических изображений используется магнитное поле, радиоволны и сигналы излучаемые атомами водорода в теле пациента.
В МРТ не применяется ионизирующая радиация, метод является безопасным в плане лучевой нагрузки, что позволяет его применять в случае необходимости с любой частотой, в том числе беременным женщинам на сроке позднее 3-х месяцев и младенцам.
Вопрос «что лучше: КТ или МРТ?» некорректен. У каждого из этих методов есть свои преимущества и недостатки. В одном случае эффективнее использование КТ, в другом МРТ, а в части случаев понадобятся оба исследования.Ваш выбор МРТ, если необходимо обследовать мягкие ткани: мозг, нервы, мышцы, связки, сухожилия, хрящевые элементы, межпозвонковые диски, сосуды. В костях посредством метода МРТ визуализируется преимущественно костный мозг, а собственно кости и костная структура методом МРТ не распознается, при КТ ситуация обратная. Таким образом для исследования костей выбирать КТ или МРТ следует в зависимости от характера заболевания.Для следующих случаев необходимо использовать КТ:
- Выявление костной деструкции, переломов и других поражений и заболеваний костей скелета, свода черепа, основания черепа, лицевого черепа
- Патология органов грудной клетки
- Некоторые виды исследований состояния сосудов
- Травма мозга (только в первые 12 ч)
- При ряде заболеваний органов брюшной полости и забрюшинного пространства
Как часто нужно делать
Принимая во внимание непрерывный рост онкопатологии среди населения, после 40 лет всем пациентам необходимо делать скрининг и проходить гастроскопию как минимум один раз в 5 лет при отсутствии патологии, так как в этом возрасте из-за изменений гормонального фона, слизистой и прочих факторов возрастает риск появления новообразований. Однако на первом месте находится наследственный фактор, такие пациенты входят в группу повышенного риска
Если у ваших ближайших родственников обнаружена патология пищеварительного тракта, такие как хронический гастрит, язвенная болезнь, доброкачественные или злокачественные опухоли, не откладываете консультацию гастроэнтеролога и проведение гастроскопии.
Периодичность выполнения зависит от целей исследования:
- С лечебной целью ЭГДС проводят для остановки кровотечений, удаления новообразований, и решение о частоте выполнения принимает лечащий врач индивидуально, учитывая специфику в каждом отдельном случае.
- Диагностическую гастроскопию выполняют, если пациент активно предъявляет жалобы и есть предположения о наличии патологии по согласованию с лечащим врачом.
- Профилактическая гастроскопия показана больным с уже имеющейся патологией пищеварительной системы или есть присутствует отягощенный наследственный анамнез. Проводится, как правило, не чаще одного раза в год.
Как правило, при отсутствии абсолютных или относительных противопоказаний число эндоскопических манипуляций не ограничено. ЭГДС относится к одной из безопасных инвазивных диагностических процедур и крайне маловероятно приведет к развитию осложнений.
Показания к рентгену
Ввиду того, что данные, которые дает рентген желудка, незаменимы при постановке диагноза при многих заболеваниях, процедура назначается специалистами часто. Однако обследование основано на использовании ионизирующего излучения. Поэтому рентгеноскопию желудка назначают, только когда у врача есть подозрения на опасное заболевание.
Возникновение изжоги
Когда пациента на протяжении продолжительного времени мучает изжога, это может указывать на атрофический гастрит или язвенную болезнь. Чтобы поставить точный диагноз и начать эффективное лечение, специалист назначает обследование желудка рентгеном.
Появление тошноты до еды или после нее
Рвотные позывы до приема пищи и после могут указывать на развитие онкологического заболевания. Чтобы обнаружить новообразование, специалист, как правило, назначает рентгеноскопию желудка с контрастом.
Несварение
Несварение желудка характеризуется изжогой, болями в верхней части живота и чувством тошноты. Оно может быть не связано с той или иной патологией. Однако, если несварение проявляется вкупе с другими симптомами, специалист может заподозрить тяжелое заболевание. Чтобы правильно поставить диагноз, назначается рентгеноскопия желудка.
Ощущение остановки желудка
Атония желудка наступает в результате потери тонуса мышц органа. Ощущение остановки возникает из-за поражения нервных клеток. Причин у атонии может быть множество: от стресса до инфекции. Часто для выяснения причины заболевания требуется рентгеноскопия желудка.
Расстройство кишечника
Расстройством кишечника периодически страдают 18% взрослых людей во всем мире. Недуг может вызывать множество причин: от простого стресса до опасных инфекций желудочно-кишечного тракта и аллергии. Рентген желудка специалист назначает в тех случаях, когда установить причину расстройства кишечника другими методами не удается.
Заболевания желудочно-кишечного тракта
Болезни желудка и кишечника важны для общего самочувствия и благополучия человека. Все они ведут к снижению качества жизни. Запоры, диарея, боли в животе, нарушение пищеварения и другие симптомы болезней желудка и кишечника могут иметь изнурительный характер, ведут к истощению организма и дефициту питательных веществ.
Своевременная диагностика болезней пищеварительной системы — обязательное условие для их успешного излечения. Однако в действительности большая часть пациентов обращается за медицинской помощью поздно, с грубыми нарушениями функции и анатомии желудка и кишечника.
Среди причин позднего обращения — дискомфорт и боли, связанные с проведением фиброгастродуоденоскопии или колоноскопии. МРТ не может полностью заменить ФГДС, так как данный метод является «золотым стандартом», но даже однократного проведения магнитно-резонансной томографии может быть достаточно для своевременной диагностики.
Результаты колоноскопии
Дальнейшие назначения и действия врача зависят от результатов ФКС, от обнаружения или отсутствия какой-либо патологии в толстой кишке.
Неинформативная колоноскопия
Это бывает при плохом очищении кишечника, полноценный осмотр кишки не мог быть проведен из-за наличия каловых масс. В этом случае врач назначает повтор колоноскопии через год или в другое время.
Патологий не обнаружено
Дополнительные диагностические мероприятия не требуются. Повторная колоноскопия — через 5-10 лет.
Обнаружено 1-2 полипа размером менее 1 см
Если риск озлокачествления низок, то посмотреть рост полипов в динамике можно, повторно пройдя исследование через 5 лет.
Обнаружены полипы с высоким риском перерождения
Назначается повторная колоноскопия сроком менее чем через 5 лет. На опасность ситуации указывают следующие факты:
-
диагностирован полипоз (более 2 полипов в кишке);
-
размеры полипов превышают 1 см;
-
результаты биопсии показали, что полипы имеют высокую склонность к озлокачествлению;
-
наличие раковых клеток в полипе.
Также пройти ФКС в скором времени придется пациентам, у которых были обнаружены крупные полипы, но плохая подготовка кишечника помешала взятию биопсии или их удалению.
Полип есть, но его нельзя удалить во время колоноскопии
Может быть назначена полостная операция.
Диагностирован рак
Врач назначает дополнительное обследование с целью выявления стадии рака и характеристик опухолевого образования и лечение в соответствии с полученными результатами, пациент ставится на учет к онкологу и получает направление в онкологическую клинику для прохождения специализированного лечения.
Не удалось обследовать толстый кишечник полностью
Для дополнительной диагностики назначают рентгенографию с бариевой клизмой или виртуальную колоноскопию. Клизма с барием позволяет контрастно увидеть на рентгене патологические изменения толстого отдела кишечника: стенозы, опухоли, новообразования, полипы. Виртуальная колоноскопия — это альтернатива скрининговой колоноскопии, когда с помощью компьютерной томографии создается проекция толстого кишечника и анализируется его состояние.
Показания к МРТ
Неврология и нейрохирургия
- опухоли головного и спинного мозга
- нарушения мозгового и спинального кровообращения
- черепно-мозговые травмы
- пороки развития головного мозга, позвоночника
Травматология
- травмы и заболевания суставов (в том числе артриты)
- травмы и воспалительные заболевания позвоночника
- остеохондроз
- опухоли костей и мягких тканей
Урология и гинекология
- опухоли мочевого пузыря, предстательной железы
- воспалительные заболевания мочевого пузыря, предстательной железы
- воспалительные, онкологические заболевания и новообразования органов женской репродуктивой системы (матка, придатки матки)
После эндоскопии
После процедуры больного перевозят в палату для наблюдения. После процедуры может быть одышка. Когда кровяное давление, пульс и дыхание стабилизируются, можно уйти домой.
2 часа нельзя есть и пить, пока не стабилизируется рвотный рефлекс. Это необходимо для предотвращения удушья.
Несколько дней после процедуры больного может беспокоить боль в горле — это нормально. Если дискомфорт сохраняется более 2-х дней, можно использовать для полоскания горла Фурацилин.
После фиброгастродуоденоскопии рекомендуется соблюдать диету 4-5 дней. Избегайте острой, соленой и копченой пищи, а также алкоголя. Оптимальный вариант — диета на основе мягких продуктов, круп, супов, тушеных овощей. Блюда лучше употреблять теплыми.
Признаки осложнений:
- началась рвота с большим количеством крови;
- возникла сильная боль в животе;
- присутствуют лихорадка или озноб;
- есть покраснение, отек, кровотечение или другие выделения из места внутривенного вливания;
- появился черный, дегтеобразный или кровавый стул;
- со временем усиливается боль в горле или груди.
В этих случаях нужно немедленно связаться с врачом.
Диагностика нейроэндокринных опухолей
Сцинтиграфия — это основной метод визуализации нейроэндокринных опухолей желудочно-кишечного тракта (GEP-NET). Они включают в себя карциноидные опухоли, APUDomas и островки (наиболее распространенные их них — инсулинома, гастринома, глюкагонома). В диагностике этих изменений в основном используются тесты с использованием меченых аналогов рецептора соматостатина и меченых аналогов биогенных аминов (mIBG).
Характерная особенность хорошо дифференцированных GEP-NET — высокая экспрессия рецепторов соматостатина, что позволяет идентифицировать их с мечеными аналогами, что имеет большое значение в диагностике и лечении. Исследования с использованием 123I-mIBG (меченный йодом бензилгуанидин) может обнаруживать GEP-NET из среднего сегмента праджелита и низкодифференцированные нейроэндокринные карциномы из заднего сегмента праджелита.
Что представляет собой процедура?
Возможно проведение ЭГДС как с наркозом, так и без него. У каждого варианта есть свои положительные и отрицательные стороны, сложности и особенности. Рассмотрим каждый способ в отдельности, чтобы более точно понимать все нюансы.
Без наркоза
Подготовительный этап заключается в отказе от пищи в течение 8-12 часов. За несколько дней до начала процесса необходимо отказаться от консервированной, острой, соленой, копченой, вызывающей вздутие кишечника пищи и алкоголя
Важно исключить табакокурение, так как оно может усилить рвотный рефлекс. Не менее необходим правильный психологический настрой.
Пациент должен четко понимать, что с ним будет происходить, быть готовым к неприятным ощущениям и точно выполнять рекомендации специалистов. Перед гастроскопией нужно будет снять все украшения и съемные протезы.
В ходе процедуры пациента попросят лечь на левый бок, оросят глотку анестетиком и поставят специальную капу в ротовую полость. Далее, при введении гастроскопа, врач будет давать указания по вдохам и выдохам для нейтрализации рвотного рефлекса и свободного продвижения аппарата в пищевод.
Неприятные ощущения возможны не только в гортани и пищеводе, для оптимальной визуализации слизистой нагнетается небольшое количество воздуха, что вызывает чувство распирания в желудке. Этот этап длится от 10 до 30 минут.
По окончании манипуляций пациенту необходимо отдохнуть минут 20, не вставая. Воздерживаться от приема пищи 3-4 часа. Не курить, исключить физические нагрузки в течение суток.
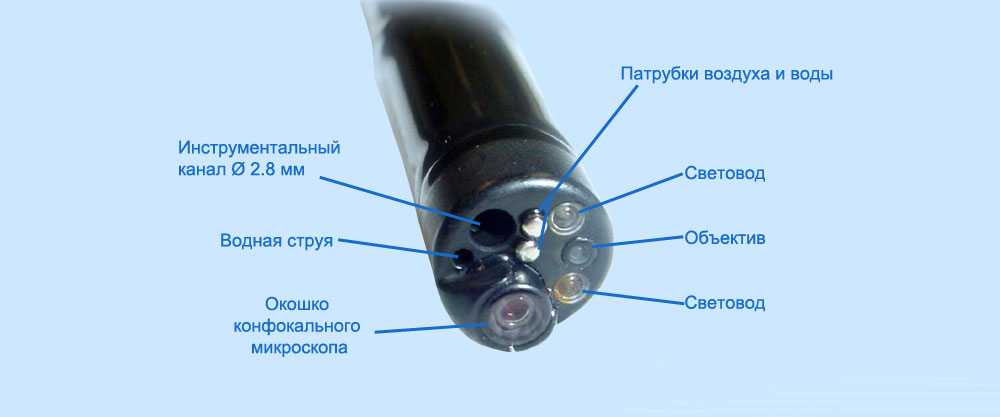
Противопоказания к гастроскопии без наркоза:
- Психические нарушения.
- Непреодолимый рвотный рефлекс.
- Ранний детский возраст.
- Повышенная чувствительность, потеря самоконтроля из-за страха.
С применением наркоза
Подготовительный этап схож с вышеописанным, только для безопасного проведения гастроскопии во сне врачу необходимо будет убедиться в отсутствии противопоказаний у пациента к действующему составу и подобрать индивидуально подходящий препарат и дозировку.
Эмоциональное состояние объекта воздействия в данном случае более стабильно, ведь процесс проходит под наркозом, а значит, и волнений будет меньше. Врачу проще проводить все необходимые манипуляции, если больной не боится, не напрягает мышцы гортани и не борется с рвотными позывами.
Пациента укладывают на левый бок, вставляют капу и проводят местную и общую анестезию заранее подобранными препаратами, после обследования и консультации специалиста. Когда начинает действовать наркоз, врач осуществляет процесс.
Гастроскопия проходит быстрее (5-15 минут), а результат более продуктивен и информативен. Клиент просыпается только после окончания ЭГДС и испытывает минимальный дискомфорт. Единственным минусом такого способа является отсутствие осознанного контакта больного с врачом.
Противопоказания:
- Беременность.
- Сердечно-сосудистые заболевания.
- Сужение просвета пищевода и верхнего отдела желудка.
- Индивидуальная непереносимость анестетиков и седативных препаратов.
- Деформационные изменения шейного и грудного отдела опорно-двигательного аппарата.
Последующая реабилитация происходит под наблюдением профессионалов. Они наблюдают за пациентом и контролируют изменения его самочувствия в течение нескольких часов.
Что помогает выявить
По сравнению с рентгенологическими методами исследования, ультразвуковыми и даже магнитно-резонансной томографией данное исследование предоставляет возможность получить полноценную информацию о состоянии слизистой, сформулировать окончательный диагноз и обоснованно определиться с корректной и, что немаловажно, эффективной тактикой ведения больного. Помимо этого, суть гастроскопии состоит в решении целого ряда лечебных задач, давая возможность избежать традиционного оперативного метода лечения
Такие лечебные процедуры могут включать остановку кровотечения язвы желудка с использованием разнообразных методов – коагуляции, клипирования и других.
Данное исследование проводят пациентам с периодическими жалобами на выраженную болезненность в верхней части живота, тошноту, изжогу, отрыжку, неоднократную рвоту, при затрудненном глотании или снижении аппетита, или резком снижении массы тела за очень короткий период времени.
Гастроскопия имеет целый ряд отличительных преимуществ по сравнению с остальными неинвазивными методами диагностики, так как она позволяет обнаружить:
- наличие воспалительного процесса и оценить степень его выраженности;
- инфицирование Helicobacter pylori, как наиболее распространенную причину гастрита и язвенной болезни;
- диагностировать такие функциональные расстройства, как гастроэзофагеальная рефлюксная болезнь;
- эрозивные и язвенные поражения, доброкачественные (полипы, липомы, гемангиомы и пр.) и злокачественные новообразования осматриваемых отделов пищеварительной системы.
При наличии показаний дополнительно выполняют биопсию, цитологический тест, диагностику хеликобактерной инфекции, удаление инородных тел из верхних отделов желудочно-кишечного тракта.
Помните, что биопсию можно проводить, руководствуясь разными соображениями. И лечащий доктор может назначить ее, даже в случае отсутствия каких-либо подозрений на наличие опухоли, так как существует целый ряд других заболеваний, в диагностике которых биопсия также играет решающую роль.
Согласно имеющимся клиническим рекомендациям гастроскопию могут назначить с целью выявления:
- воспалительных заболеваний, таких как эзофагит, гастрит, дуоденит;
- злокачественных или доброкачественных новообразований;
- варикозного расширения вен пищевода и желудка;
- язвенной болезни желудка и двенадцатиперстной кишки;
- нарушения проходимости пищевода и желудка;
- грыжи пищеводного отверстия диафрагмы;
- гастроэзофагеальной рефлюксной болезни.
ЭГДС позволяет установить причины повышенной кровоточивости желудка или пищевода, а также отслеживать разные виды патологий в динамике, чтобы своевременно изменить тактику терапии.
При некоторых ситуациях ЭГДС могут назначить перед проведением планового хирургического вмешательства или агрессивной лекарственной терапии, чтобы максимально снизить риски возможных осложнений.
Симптомы желудочной патологии
О проблемах в этой области могут свидетельствовать следующие проявления:
- боли в желудке, ощущение распирания, тяжести после еды;
- болевые ощущения за грудиной, в эпигастральной области;
- трудности с проглатыванием пищи;
- чувство инородного тела в пищеводе;
- отрыжка с кислым привкусом;
- изжога;
- тошнота, рвота непереваренной пищей;
- рвота с примесью крови;
- повышенное газообразование;
- черный кал, кровотечение при дефекации;
- приступы «волчьего» голода/ отсутствие аппетита.
Конечно же, серьезным показанием к гастроэнтерологическому обследованию являются выявленные ранее патологии органов пищеварения:
- гастрит;
- рефлюксная болезнь;
- панкреатит;
- холецистит;
- язвенная болезнь;
- желчекаменная болезнь;
- полипы и иные образования;
- воспалительные процессы;
- онкологические заболевания и т. д.
Виды операций при раке толстой кишки
При неосложненных формах рака правой половины ободочной кишки производится так называемая правосторонняя гемиколэктомия — удаление всего правого фланга ободочной кишки, включая 20 см подвздошной кишки и треть поперечноободочной кишки. Такой объем резекции объясняется тем, что лимфогенное метастазирование идет по ходу всех трех толстокишечных артерий, которые кровоснабжают именно такой сегмент кишки. Их необходимо перевязывать у места отхождения с обязательным удалением окружающей жировой клетчатки. Операцию заканчивают наложением анастомоза между тонкой и поперечно-ободочной кишкой по типу «конец в бок».
При поражении поперечной части ободочной кишки выполняется резекция поперечно-ободочной кишки вместе с печеночным и селезеночным изгибами. В завершении операции формируется анастомоз между восходящей и нисходящей кишкой «конец в конец». В зависимости от распространенности процесса и локализации опухоли (ближе в печеночному или селезеночному углам) объем резекции может изменяться.
При раке левой трети поперечно-ободочной кишки, левого изгиба и нисходящей ободочной кишки выполняют левостороннюю гемиколэктомию — удаление трети поперечно-ободочной кишки с селезеночным изгибом, всей нисходящей ободочной кишки до начального отдела сигмовидной кишки.
Как было сказано выше, такой массивный объем резекции связан с особенностями кровоснабжения и лимфооттока. Мобилизацию кишки начинают с пересечения нижней брыжеечной артерии у места ее отхождения от аорты, что является профилактикой рецидива заболевания.
При поражении сигмовидной кишки объем вмешательства зависит от локализации злокачественного образования. При опухолях средней трети кишки выполняют ее резекцию. В зависимости от стадии и распространенности процесса возможно расширение резекции с перевязкой и пересечением нижней брыжеечной артерии. После удаления резецированного участка кишки анастомоз накладывается между нисходящей частью ободочной и ампулой прямой кишки.
При раке прямой кишки выбор метода резекции зависит от локализации раковой опухоли. При расположении опухоли в ректосигмоидном отделе или ампуле прямой кишки выполняется так называемая передняя резекция прямой кишки, которая не только позволяет радикально удалить опухоль, но и сопровождается хорошими функциональными результатами. Во время операции производится удаление верхних отделов прямой кишки и нижней части сигмовидной. Анастомоз накладывается между сигмовидной и оставшейся частью прямой кишки.
При поражении средней и нижней части прямой кишки, выполняется низкая передняя резекция. Операция включает удаление практически всей прямой кишки, ее брыжейки (мезоректума) вплоть до мышц анального сфинктера. Тотальная мезоректумэктомия в настоящее время является стандартом лечения опухолей прямой кишки, которые располагаются в ее нижнем отделе. При этом методе хирургического лечения частота возврата заболевания (рецидив) минимальна. После удаления части прямой кишки анастомоз накладывается между низведенным концом ободочной кишки и оставшейся самой нижней частью прямой кишки или анальным каналом. Эта операция считается сфинктерсохраняющей, однако, для разгрузки анастомоза и, следовательно, защиты может потребоваться формирование временной илестомы.
Как делают эндоскопию
Обычно эндоскопия верхних отделов ЖКТ выполняется в соответствии со следующим протоколом:
- Пациент раздевается, снимает украшения, искусственные зубные протезы. Надевает специальную рубашку.
- В вену вводится расслабляющее (седативное) лекарство. В ходе процедуры будет проверяться частота сердечных сокращений, артериальное давление, частота дыхания и уровень кислорода.
- Больного укладывают на хирургический стол на левый бок, наклонив голову вперед.
- На заднюю часть глотки распыляется обезболивающее. Спрей может иметь горький привкус.
- Так как больной не сможет проглотить слюну во время процедуры, в рот вставляют слюноотвод. Также вставляется капа, защищающая зубы.
- Когда горло онемеет и успокаивающее средство начнет работать, врач аккуратно вставляет трубку в рот и горло. Через нее вставляется зонд, который пройдет через пищевод, желудок и в двенадцатиперстную кишку.
- После обследования и процедур трубка будет удалена.


































