Механизм ультразвуковой терапии
В настоящее время известно о нескольких механизмах влияния УЗ на человеческий организм, которые относятся к первичным механизмам УЗТ.
Среди них:
- Тепловой – предусматривающий переход ультразвуковых волн в тепло после того, как они поглощаются тканями. Это приводит к увеличению их температуры примерно на один градус. В это время возрастает активность ферментов внутри клеток и биохимические реакции. Тепло появляется исключительно на границах тканей, которые имеют разную плотность. Тепловая энергия в большей степени поглощается органами, в которых наблюдается недостаток кровотока и насыщенность коллагеновыми волокнами, а также нервной и костной тканями.
- Механический – в основе которого лежат высокочастотные колебания, передающиеся тканям. В этот момент имеет место неуловимая человеком вибрация, провоцирующая ускорение обращения крови и повышение клеточного метаболизма. Вибрационное воздействие способствует разжижению цитоплазматической жидкости, ускорению диффузии микроэлементов, а также разрыхлению соединительных тканей. Все это увеличивает скорость обмена веществ. Когда происходит подача высокочастотных волн, наблюдается увеличение степени проницаемости гистогематических барьеров.
- Физико-химический – спровоцированный механическим резонансом и способствующий возрастанию скорости движения молекулярных структур. Этот вид воздействия ускоряет распад молекул на ионы, в результате чего образуются новые электрические поля. Липиды окисляется быстрее, оптимизируется функционирование митохондриальных клеточных структур. Эти и многие другие процессы, активизируемые под физико-химическим воздействием, способствуют скорейшему восстановлению тканей.
Применение ультразвуковой терапии напрямую связано с воздействием, оказываемым ею на ткани:
- Создание и выделение тепловой энергии провоцирует улучшение биохимических реакций и диффузных процессов, а также стимулирует микроциркуляцию и выработку веществ, в которых нуждается организм.
- Микро-массаж, появляющийся в результате воздействия механической волны, приводит в движение жидкость, находящуюся внутри тканей и за их пределами, повышает скорость обмена веществ и улучшает работу органов.
Показания и противопоказания
Решение о необходимости проведения операции принимает только квалифицированный специалист (ссылка на наших специалистов). Факторами, при которых операция оправдана, являются:
- Пародонтальные карманы глубиной от 5 мм;
- Сильное воспаление и гиперемия тканей десны;
- Пародонтоз;
- Рецессия десны;
- Строение зубов, отличающееся от нормы;
- Сильная кровоточивость десен;
- Сильные дефекты десны или ее истонченность;
- Подвижность зубов, нарушающая строение всего ряда;
- Сокращение объемов костной ткани (например, после удаления зуба);
- Наличие фибромы в десне;
- Разрушенная кость челюсти.
Воспаление десен
Фиброма — это фиброзное образование, вызванное усиленным ростом соединительной ткани. Возникновение фибромы в полости рта является следствием постоянного травмирования этого участка — накусывание, ношение съемных зубных протезов, некачественная пломба. Не является настоящей опухолью.
Что касается противопоказаний, то они подразделяются на относительные и абсолютные.
Относительные противопоказания. Эти факторы в сочетании с проведенной операцией могут оказать неблагоприятное влияние на состояние здоровья пациента. Если же решение о проведении операции все же принято, рекомендуется провести необходимое лечение до операции и обеспечить наблюдение врача в период реабилитации, чтобы максимально минимизировать риски осложнений.
К относительным противопоказаниям относятся:
- Неправильный прикус, травматологическая окклюзия;
- Некачественная гигиена полости рта;
- Текущие процессы разрушения костной ткани;
- Обострение хронических заболеваний;
- Наличие простудного или вирусного заболевания на момент проведения процедуры.
После коррекции этих факторов допускается хирургическое вмешательство.
Абсолютные противопоказания. Это факторы, которые в совокупности с хирургическим вмешательством представляют серьезную угрозу здоровью и даже жизни пациента. При наличии одного или нескольких таких противопоказаний делается выбор в пользу альтернативных методов лечения:
- Ослабленный иммунитет (реабилитация после сложных операций или заболеваний, наличие ВИЧ, СПИДа);
- Активная форма туберкулеза;
- Наличие заболеваний онкологического характера;
- Нарушенная работа сердечно-сосудистой системы (врожденный порок сердца, декомпенсированная сердечная деятельность);
- Заболевания почек;
- Любая стадия цирроза печени;
- Заболевания крови;
- Гипертония;
- Сахарный диабет;
- Сильная деформация и разрушение тканей в костной коронке;
- Наличие искусственных суставов и клапанов в организме;
- Изменения альвеолярных отростков.
Как проводится процедура PRP
После окончательной обработки, насыщенную тромбоцитами плазму набирают в шприц. Кожу в предполагаемом месте инъекции трехкратно обрабатывают антисептиком.
Сначала берут шприц с анестетиком, постепенно придавливая поршень, вводят иглу в полость сустава. После этого, шприц с анестетиком меняют на тот, что содержит PRP-плазму и вводят препарат.
Сколько таких процедур понадобится и с какой периодичностью, зависит от особенностей процесса у конкретного человека. Как правило, большинству пациентов достаточно на курс 2-3 инъекции с интервалом между ними в 1-2 недели.
Максимальный эффект развивается спустя 3 недели от первой инъекции, а достигнутый результат сохраняется от 6 месяцев до года.
Лазерная трабекулопластика
Лазерная трабекулопластика является основной методикой лазерного лечения открытоугольной глаукомы. Суть трабекулопластики состоит в воздействии лазерного излучения на зону трабекулы в проекции шлеммова канала. Известно несколько вариантов лазерной трабекулопластики в зависимости от типа используемого лазера.
Трабекулопластика импульсным Nd:YAG-лазером обеспечивает длительный и стабильный гипотензивный эффект. Данная методика, получившая название «гидродинамическая активация оттока», была разработана в России проф. А.П. Нестеровым и проф. Е.А. Егоровым.
Широкое распространение получили способы лечения открытоугольной глаукомы с помощью лазеров с непрерывным излучением, когда лазерная трабекулопластика выполняется медным, криптоновым или диодным лазером.
Проведение лазерной трабекулопластики. Операция выполняется под местной анестезией, в амбулаторном порядке. На глаз устанавливается специальная трехзеркальная гониолинза. При наиболее популярной сегодня методике линейной трабекулопластики ожоги наносят на зону шлеммова канала в один ряд.
| Лазерная трабекулопластика | Контактная линза для трабекулопластики |
«Золотым стандартом» лазерного лечения глаукомы является аргон–лазерная трабекулопластика, которая была предложена в 1979 году Wise и Witter. Техника операции состоит в нанесении лазерных коагулятов в зоне проекции шлеммова канала с использованием одних и тех же параметров лазерного воздействия. Лазерная трабекулопластика аргоновым лазером вызывает натяжение и укорочение трабекулярной диафрагмы за счет сморщивания ткани в местах ожогов, расширение трабекулярных щелей, расположенных в зоне между ожогами, и, как следствие, приводит к улучшению оттока внутриглазной жидкости из глаза и снижению внутриглазного давления. Также аргон-лазерная трабекулопластика способствует очищению трабекулярной мембраны от пигментных гранул и увеличению ее проницаемости для внутриглазной жидкости.
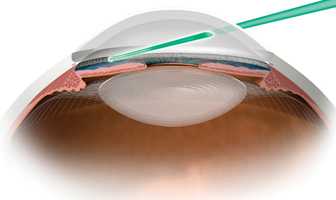 |
| Аргон-лазерная трабекулопластика |
Лазерная трабекулопластика аргоновым лазером получила столь широкое распространение благодаря своей эффективности. Пятилетней компенсации внутриглазного давления удается достигнуть в 50% случаев, десятилетней — в 30% случаев. Вместе с тем операция имеет и свои недостатки. Круг пациентов для аргон-лазерной трабекулопластики ограничен. Излучение аргонового лазера поглощается в основном пигментными клетками трабекулярной мембраны, то есть трабекулопластика достаточно эффективна лишь на глазах с выраженной пигментацией шлеммова канала
Немаловажное значение имеет рубцовое перерождение области трабекулы под воздействием излучения аргонового лазера, вследствие чего трабекула становится непроницаемой для водянистой влаги, ток которой направляется в соседние, неповрежденные участки трабекулы. Повторное воздействие аргонового лазера ведет к более интенсивному образованию рубцовой ткани и не только не снижает внутриглазное давление, но и ухудшает течение глаукоматозного процесса.
К осложнениям аргон-лазерной трабекулопластики относится реактивный подъем внутриглазного давления через 1-4 часа после операции у 30% оперированных пациентов и через 1-3 недели — у 2% пациентов. В случае проведения повторной трабекулопластики эффект от операции наблюдается только в 32% случаев. Помимо этого аргоновый лазер имеет большую стоимость, громоздкую систему подачи питания, слабую оптико-электрическую эффективность и ограничение времени работы по причине дегенерации плазменной трубы. Перечисленные факторы вынуждают искать новые способы доставки лазерного излучения для проведения трабекулопластики пациентам с открытоугольной глаукомой.
Как работает радиоволновая хирургия
Суть метода радиоволновой хирургии заключается в генерировании радиоволны, которая проходя через тело пациента от активного электрода малой площади (игла) до нейтрального с относительно большой площадью, вызывает локальный разогрев тканей в месте касания активного электрода. При достаточно большой мощности радиоволны внутриклеточная жидкость мгновенно вскипает и испаряется, при этом разрываются клеточные структуры. В результате происходит рассечение тканей без механического усилия. При использовании радиоволны средней мощности и рабочего электрода с большей площадью в месте соприкосновения происходит плавный нагрев и коагуляция тканей, глубина которой зависит от мощности и формы радиоволны, площади соприкосновения и времени воздействия на биологическую ткань. Используя режущий рабочий электрод и соответствующие мощность и форму радиоволны можно оказывать смешанное воздействие на ткани, т.е. добиваться эффекта резания с одновременной коагуляцией, что крайне необходимо при оперативном лечении в ЛОР-практике, и позволяет избежать возможных осложнений.
В амбулаторной оториноларингологии радиоволновой метод широко используется при лечении хронического тонзиллита, вазомоторного ринита с гипертрофией носовых раковин, хронического гранулезного фарингита, послеоперационных или посттравматических синехиях полости носа, остановке носового кровотечения, биопсии ЛОР-органов, при оперативных вмешательствах на мягком небе при ронхопатии и т.д.
Данный метод имеет ряд серьезных преимуществ перед классической инструментальной хирургией, а именно:
- чистый атравматичный разрез;
- разрез с одновременной коагуляцией тканей;
- отсутствие грубого рубцевания в послеоперационном периоде;
- коагуляция сосудов и отсутствие кровотечений во время оперативного вмешательства и в послеоперационном периоде;
- возможность проведения оперативного вмешательства в амбулаторных условиях.
Послеоперационный период
Важным фактором, обеспечивающим оправданность и успешность операции, становится поведение пациента в послеоперационный период.
Основные рекомендации:
- Не заниматься спортом и избегать физических нагрузок;
- Не посещать сауны, бани;
- Не есть острое и горячее, избегать твердой и грубой пищи;
- Ни в коем случае не пользоваться различными мазями с целью устранения воспаления;
- Запрещено использовать теплые компрессы;
- Не пытайтесь снять швы самостоятельно.
Если появился горький вкус во рту, неприятный привкус или запах изо рта — немедленно обратитесь к врачу. Эти признаки говорят о развитии инфекции и нагноении в ране.
Также следует соблюдать все рекомендации врача, которые могут включать прием медикаментов.
Показания к аденоидэктомии
Удаление гланд лазером показано, если у пациента выявили такие патологические состояния:
- Частые боли в горле. Они свидетельствуют о хроническом бактериальном обсеменении ротовой полости. А поскольку микроорганизмы любят персистировать на аденоидах, последние приходится прижечь.
- Рецидивирующие простуды. Они также являются сигналом того, что в аденоидных вегетациях присутствует инфекция. Поэтому в таких случаях показана лазеровапоризация.
- Боль в одном или обоих ушах. Чаще всего при этом симптоме ставят диагноз «средний отит». Но его источником все равно являются гланды, которые приходится прижигать.
- Частые риниты, фарингиты и ларингиты. Эти и другие оториноларингологические патологии являются сигналом того, что в носоглотке или гортани развиваются патогены. Для их удаления необходима специальная обработка аденоидов.
- Разные виды синуситов: фронтит, этмоидит, гайморит. Эти хронические воспаления пазух являются прямым показанием к аденоидэктомии. Гланды приходится удалять и при тонзиллите.
- Храп и другие расстройства сна. Если физиотерапия не помогает при подобных проблемах, приходится прибегать к радикальному лечению.
Показания
Процедуру удаления гланд лазером назначают только на основании комплексной диагностики и результатов анализов. Рекомендуется консультация других специалистов, поскольку у операции есть ряд противопоказаний.
Выделяют следующие показания к проведению лазерной тонзиллэктомии:
- частые ангины, более 4 случаев в течение одного года;
- обострения хронического тонзиллита;
- паратонзиллярные абсцессы;
- патологии сосудов горла (подслизистая пульсация и аневризма);
- увеличенные миндалин вследствие болезни или анатомических особенностей пациента (если они мешают нормальному процессу дыхания и глотания);
- синдром апноэ во сне.
Подготовка к операции не занимает много времени. Для этого проводят первичные анализы, а также рекомендуют не принимать еду за несколько часов до ее проведения. Нежелательно удаление миндалин на фоне текущего обострения тонзиллита, ангины или других респираторных заболеваний.
А вот что делать если возникла папиллома на миндалине у ребенка и какие препараты стоит использовать, указано здесь.
Методы удаления миндалин лазером
Основа лазерной терапии заключается в использовании колеблющихся однофазовых волн с разной степенью проникновения в ткани. Лазерное удаление миндалин подразделяется на два вида:
- Полное удаление миндалин или радикальная тонзилэктомия. Данный вид операции показан только, когда миндалины полностью разрушены инфекцией.
- Лазерная абляция – выборочное устранение верхних пластов тканей гланд.
Для удаления миндалин используют несколько видов лазера. Для тонзилэктомии подходят:
- Инфракрасный лазер — используется для разделения и спайки тканей миндалин;
- Волоконно-оптический лазер – производит иссечение вместе с около миндальными тканями. Его используют, когда воспаление охватило практически всю миндалину.
Для абляции применяется Углеродный лазер (CO2-лазер), он позволяет выполнять метод выпаривания, который уменьшает гланды и снимает оттек.
Диагностика
Кровоизлияние в головном мозге — показание для госпитализации и немедленного оказания врачебной помощи. При появлении характерных симптомов болезни необходимо вызвать бригаду скорой помощи. Врач на месте проводит неврологический осмотр для быстрого выявления признаков органического поражения органа и оценки выраженности симптоматики. Постановка диагноза требует проведения инструментальных и лабораторных исследований.
Методы диагностики геморрагического инсульта:
- Компьютерная или магнитно-резонансная томография головного мозга — способ получения послойных изображений разных анатомических структур в высоком разрешении. По результатам сканирования невролог определяет расположение и размер гематомы, оценивает выраженность смещения мозговых структур, выявляет последствия болезни, вроде отека и интравентрикулярного кровоизлияния.
- Общий и биохимический анализы крови. Результаты лабораторных исследований важны для постановки диагноза. Если пациент принимал антикоагулянты, выполняется коагулограмма с оценкой свертываемости крови.
Способ визуализации выбирает невролог с учетом доступного в стационаре оборудования и состояния человека. Результаты МРТ считаются более точными, но проведение компьютерной томографии занимает меньше времени.
В острой фазе геморрагического инсульта больного необходимо срочно обследовать для предварительного определения прогноза и выбора лечебной тактики. Состояние осложняется следующими факторами:
- обширная гематома в тканях головного мозга, которая занимает площадь 7 квадратных см и более;
- крупные внутрижелудочковые гематомы — более 2 квадратных см;
- повышенное артериальное давление;
- пожилой возраст пациента;
- любые хронические заболевания;
- наличие дислокационных синдромов.
Дислокационными синдромами называются признаки увеличения объема головного мозга с последующим изменением его локализации в черепе. По этим симптомам можно определить, в каком участке находится основной патологический очаг, а также прогнозировать шансы на восстановление
Первичная диагностика инсультов основана на клинической картине, поэтому дислокационные синдромы играют важное диагностическое значение. Всего выделяют 9 вариантов, как может смещаться вещество головного мозга
Однако, при диагностике инсультов наиболее важное значение имеют 2 из них.
Дифференциальная диагностика
Перед постановкой окончательного диагноза невролог исключает наличие других заболеваний с похожей «клиникой». В первую очередь необходимо отличить проявления геморрагического инсульта от мозговой ишемии. Для этого врач тщательно изучает результаты сканирования и оценивает состояние человека. Редко требуется выполнение люмбальной пункции для анализа спинномозговой жидкости. При кровотечении в мозге в ликвор попадает небольшое количество крови.
Определение причины роста гематомы также важно для постановки диагноза и исключения других патологий. Результатов МРТ и анализа крови может быть достаточно
Врач видит последствия аневризмы, анатомической аномалии сосудов или другой патологии. Дополнительная ангиография, проводимая с помощью контрастного усиления, помогает выявить мальформацию церебральных сосудов.
Классификация
Острый тонзиллит (ангина) или первичное воспаление может протекать в катаральной, лакунарной, фолликулярной, реже некротической форме. Вторичное острое воспаление небных миндалин чаще всего возникает на фоне имеющихся воспалительных или инфекционных заболеваний — скарлатины, дифтерии, брюшного тифа, мононуклеоза, а также лейкозов,
Хронический тонзиллит – это длительный воспалительный процесс в гландах, с редкими или постоянными рецидивами болезни. Обострения могут быть вызваны как вирусами или бактериями, так и на фоне ОРВИ, заболеваний зубов, общего снижения иммунитета.
Что такое радиоволны и как они действуют?
Радиоволны относятся к электромагнитному излучению длиной от 1 мм до 100 км и имеющему частоту от 3 кГц до 300 ГГц. В терапии заболеваний уха, горла и носа применяются радиоволны с частотой около 4 МГц, то есть высокочастотные волны.Современные радиоволновые медицинские аппараты высоко технологичны. Их мощность и глубина воздействия регулируются автоматически, поэтому они совершенно безопасны, способны точно, быстро и бескровно справиться с широким спектром лор-заболеваний. Воздействие радиоволны происходит без ожогов окружающей ткани, поэтому процесс заживления проходит гораздо быстрее и комфортнее для пациента.
 Радиоволновая терапия при лор-заболеваниях является малой хирургической операцией, одним из преимуществ которой является возможность оперировать лор-пациента без госпитализации (амбулаторно), при этом период реабилитации короткий и быстрое восстановление.
Радиоволновая терапия при лор-заболеваниях является малой хирургической операцией, одним из преимуществ которой является возможность оперировать лор-пациента без госпитализации (амбулаторно), при этом период реабилитации короткий и быстрое восстановление.
Осложнения и меры предосторожности
Побочные эффекты для этой методики нехарактерны, наблюдают их крайне редко. Обычно они проявляются в виде:
- Аллергии на анестезию или компоненты препарата.
- Микрогематом. Количество подкожных кровоизлияний зависит от особенностей кожи, состояния капилляров и микроартерий.
Также встречаются случаи проникновения инфекции в дерму. Такие ситуации возникают при несоблюдении правил асептики во время процедуры или неправильном последующем уходе. При соблюдении всех норм и рекомендаций вероятность инфицирования нулевая. Стоит ли делать биоревитализацию поможет решить консультация со специалистом-дерматологом.
Избежать отрицательных последствий достаточно легко. Для этого строго соблюдайте врачебные рекомендации, среди которых:
- Не касаться лица в течение суток после сеанса.
- 48 часов не наносить косметику.
- 2 недели избегать физических и психических нагрузок, стрессов, отказаться от походов в баню, общественные бассейны.
- Исключить употребление алкоголя.
В процессе умывания нужно использовать мягкие очищающие средства, которые не сушат кожу. Также необходимо пользоваться рекомендованным врачом антисептиком, регулярно обрабатывая дерму до полного заживления следов от инъекций и пить рекомендованное количество воды.
Совместимость с другими лечебными манипуляциями
В нашей клинике плазмотерапия сочетается с другими безоперационными методами лечения опорно-двигательного аппарата:
- иглоукалыванием;
- мануальной терапией;
- разными видами массажа – точечным, классическим, тайским и пр.;
- гирудотерапией – лечен6ием с использованием пиявок;
- воздействием вакуумными банками;
- кинезиолечением под действием нагрузок;
- кинезиотейпированием (использование хлопковых лент);
- блокадами с обезболивающими и противовоспалительными препаратами.
Комплексный курс лечения сустава, с применением prp-терапии и других методов, дает наиболее быстрый и стойкий эффект.
Минифлебэктомия или микросклерозирование?
Минифлебэктомия — операция, во время которой пораженную вену удаляют без разрезов кожного покрова через небольшие проколы. Она может быть самостоятельной операцией, но чаще комбинируется с прочими методами терапии варикозной болезни.
Как самостоятельный метод лечения минифлебэктомия применяется в таких случаях:
- на начальных стадиях варикозной болезни;
- при удалении притоков большой/малой подкожной вены (при условии отсутствия рефлюкса по основному стволу);
- при ограниченных варикозных узлах;
- при расширенных венах на нетипичных участках тела;
- для удаления вены после проведенного основного лечения тромбофлебита;
- при восходящем тромбофлебите подкожной вены.
Минифлебэктомия в качестве дополнительной операции может сочетаться:
- с перевязкой перфорантных вен;
- эндовазальной лазерной коагуляцией;
- удалением притоков после кроссэктомии основного ствола подкожной вены.
Минифлебэктомия обладает хорошим косметическим эффектом, не имеет возрастных ограничений и исключает необходимость в повторных процедурах, поскольку отсутствует риск рецидива.
Микросклеротерапия — щадящая методика, применимая на ранних этапах развития варикоза. Она показана для удаления расширенных подкожных капилляров. С ее помощью можно убрать варикозные сеточки и змееподобно расширенные вены.
В полость сосуда вводится склерозант, который в буквальном смысле склеивает его стенки. Минусом этого метода, в отличие от минифлебэктомии, является высокая вероятность рецидива варикозной болезни. Однако этого можно избежать, если следовать профилактическим рекомендациям: правильно питаться, исключить чрезмерные физические нагрузки, избавиться от лишнего веса.
Как это происходит?
Радиоволновая коагуляция нижних носовых раковин– это метод лечения используется при:
- стойком затруднении носового дыхания
- после длительного использования сосудосуживающих капель в нос
- при таких заболеваниях как:
- хронический вазомоторный ринит
- хронический гипертрофический ринит.
Данное вмешательство не занимает много времени, основное время уходит на проведение анестезии. Эффект анестезии сохраняется около 3 — 4 часов, что позволяет гарантированно оперировать лор-пациента с качественным обезболиванием и комфортом для пациента. После анестезии слизистой оболочки в носовую раковину вводится электрод в виде 2-х тонких игл. Под воздействием радиоволны происходит уменьшение носовой раковины и носовое дыхание улучшается. Процедура занимает около 15 мин. и практически безболезненна.
Лечение носовых кровотеченийНосовые кровотечения, возникающие из полости носа, чаще в зоне Киссельбаха, также могут быть подвергнуты лечению с помощью радиоволновой хирургии.
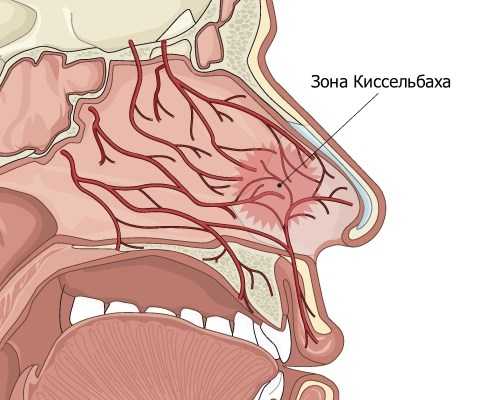
Радиоволновая коагуляция позволяет останавливать кровотечения на самом пике и предотвратить его повторное появление. Часто достаточно одной процедуры, но при необходимости проводится повторная радиоволновая терапия.Гранулезный хронический фарингитПри применении радиоволновой коагуляции в лечении хронического фарингита есть ряд преимуществ. Это минимальное повреждение здоровых тканей, быстрое заживление и проникновение волн в ткани на контролируемую глубину. Процедура, благодаря применению анестезии, проходит практически безболезненно.Как правило, необходимый эффект достигается за 2-3 процедуры и в подавляющем большинстве случаев проведение повторных курсов лечения не требуется.Использование радиохирургии при хроническом тонзиллитеВоздействие на миндалины, при хроническом тонзиллите и гипертрофии, с помощью направленного радиоволнового излучения не дает образования рубцов, кист и позволяет избежать кровотечений. Более того, сохраняется большая часть лимфоидной ткани миндалин, и они продолжают выполнять свою защитную функцию. Регенерация ускоряется за счет волнового воздействия на близлежащие клетки, стимулируя их деление.Лечение храпаТакое явление как храп, или ронхопатия, может имеет множество причин и с некоторыми из них, также можно бороться с помощью радиоволновой хирургии. Например, при таких анатомических особенностях как увеличение нёбного язычка, снижение тонуса нёбной занавески или при ее утолщении. Здесь возможна полная или частичная резекция язычка и коррекция мягкого неба.


































