Как записаться на прием и на саму операцию иностранному пациенту?
Для того, чтобы оценить состояние коленного сустава необходимо предоставить результаты МРТ диагностики, а также — рентгеновские снимки. После просмотра пересланных изображений в течение 1-2 рабочих дней Вы получите всю необходимую информацию, предложение по лечению, а также смету расходов на хирургическое лечение.
Иностранные пациенты могут записаться на прием к специалисту Геленк Клиники в короткие сроки, соответствующие их планам. Если Вам потребуется отложить поездку, мы возвращаем предоплату в полном объёме.
Для иностранных пациентов мы стараемся свести промежуток времени между предварительным обследованием и хирургическим вмешательством к минимуму. Таким образом Вам не нужно будет приезжать в клинику несколько раз. Во время амбулаторного и стационарного пребывания в Геленк Клинике в г. Фрайбург наш персонал отдела управления делами пациента, владеющий несколькими языками (английский, русский, испанский, португальский) ответит на все, интересующие Вас вопросы. Кроме того, мы предоставляет переводчика (например, на арабский), оплата которого производится пациентом самостоятельно. Так же, мы с удовольствием поможем Вам в организации трансфера, поиске гостиницы и подскажем как провести свободное время в Германии Вам и Вашим родственникам.
Последствия эндопротезирования
Следует отметить, что процесс вживления эндопротеза тазобедренного или коленного сустава не может проходить абсолютно безболезненно. В послеоперационный период пациент может испытывать боли и дискомфорт.
Обычно это выражается следующим образом:
- ноющая боль в области установленного эндопротеза;
- боли в смежных с имплантатом областях;
- болевой синдром после физической нагрузки;
- тянущая или ноющая боль в вечернее время.
Подобные симптомы возникают даже во время благополучного течения послеоперационного периода, когда нет никаких дефектов, связанных с самим протезом и его установкой и когда исключены инфекционно-воспалительные процессы. Такие боли обычно обусловлены раздражением нервных волокон в области установленного эндопротеза и заживлением тканей, ведь любая операция — это вмешательство в тонкий и сложный мир человеческого организма, и поэтому подобные неприятные ощущения являются естественной реакцией на операцию.
Какой наркоз
Существует несколько видов и тактик анестезии исходя из особенностей повреждения плечевого сустава.
- Проводниковая анестезия при помощи межлестничной блокаде. Вводимый анестетик достигает каудальной порции шейного сплетения (С3, С4), верхних и средних отделов плечевого сплетения (С5, С6, С7), нижнего ствола препарат достигает позже и в значительно меньших концентрациях, поэтому блокада срединного и локтевого нервов чаще всего не наступает. Данный вид анестезии используется при остеосинтезе ключицы, устранения привычного вывиха плеча (ПВП), вправлении вывиха плеча, при операциях на верхней трети плеча.
- Проводниковая анестезия через надключичный доступ. Местный анестетик хорошо взаимодействует со всеми стволами плечевого сплетения, однако в 80% случаев не достигает локтевого нерва. Показана такая анестезия при операциях на верхней конечности, локтевом суставе. Применяется при остеосинтезе плечевой кости.
- Эндотрахеальный (ингаляционный) наркоз. Такая анестезия погружает пациента в состояние глубокого медикаментозного сна, близкого к физиологическом.
- Комбинированная анестезия. Самый частый выбор врачей-хирургов. Применяется эндотрахеальный наркоз вместе с проводниковым. Это позволяет потенцировать эффективность методов и увеличить обезболивающий эффект после операционного вмешательства.
МАТЕРИАЛЫ И МЕТОДЫ
Под нашим наблюдением находилось 56 больных моложе 40 лет (23,7 % от всех оперированных), которым выполнено эндопротезирование локтевого сустава. Среди них мужчин 24 и женщин – 32. Показания к замене локтевого сустава и количество выполненных операций при различной патологии у молодых пациентов представлены в таблице 1

Из анализа таблицы следует, что у молодых пациентов с острой травмой, даже с самыми тяжелыми повреждениями костей, составляющих локтевой сустав (С2-3 типа), эндопротезирование не выполнялось ни разу. Большинство операций выполнено по поводу последствий травм локтевого сустава у больных, перенесших от одной до 5-7 различных операций остеосинтеза или лечившихся консервативно. Они составили 67,9 % от всех оперированных.
Тяжелые деформации локтевого сустава, образовавшиеся вследствие несросшихся или неправильно сросшихся переломов и вывихов костей, составляющих локтевой сустав, ложные суставы, дефект-псевдоартрозы мыщелков плечевой кости, сопровожда-ющиеся артрозами локтевого сустава 3-4 ст., тяжелыми контрактурами, анкилозами или «болтающимися суставами» мы считали неперспективными для остеосинтеза. Больные молодого возраста с заболеваниями локтевого сустава не травматического генеза, которым выполнено эндопротезирование, составили 32,1 %, из них большинство пациентов длительное время страдали ревматоидным артритом и другими системными заболеваниями. Показаниями к операцииу этих больных были артрозы локтевого сустава 3-4 ст., (по Kelgren, 1956), анкилозы любой этиологии.
Противопоказания к эндопротезированию локтевого сустава у молодых пациентов были обычными к выполнению операций такого объема и определялись, в первую очередь, соматическим статусом больного, адекватным восприятием им своего положения, адекватным психическим статусом. К абсолютным противопоказаниям к операции эндопротезирования локтевого сустава мы отнесли воспалительные очаги в области планируемой операции, в отдаленных участках организма (решалось индивидуально), генерализованная инфекция в анамнезе (решалось индивидуально), хроническая сердечно-легочная, почечная недостаточность с декомпенсацией более III степени (решалось индивидуально), любые острые заболевания на момент планируемой операции; ожирение более 3 ст. (решалось индивидуально), сахарный диабет декомпенсированный (после компенсации сахарного диабета).
Предоперационное обследование включало в себя стандартную рентгенографию в 2-х проекциях, КТ локтевых суставов, при необходимости – электронейромиографию, допплерографию. Клинико-лабораторное и инструментальное исследование проводилось в стандартном объеме для операций такого уровня и степени сложности.
Для операции тотального эндопротезирования локтевого сустава мы использовали импланты фирмы Эндосервис (Россия) в 21 случае и Cоonrad-Morray фирмы Zimmer (США) в 35, а также наборы специальных инструментов этих же фирм. Оба эндопротеза– связанной конструкции, фиксация компонентов, в зависимости от индивидуальной ситуации – цементная или бесцементная. Конструкция эндопротезов ЭСИ и Cоonrad-Morray позволяют восстановить практически полный объем сгибания и разгибания в локтевом суставе (180-40-50°) и ротационные движения до 10-15°.
Что такое эндопротезирование
Эндопротезирование – это оперативная замена естественного сустава на конструкцию из керамики, металла или особо прочной пластмассы. С помощью искусственного импланта преследуют одну цель – смоделировать и заменить нерабочий сустав. Если все сделано правильно, эндопротез обеспечивает 10-20 лет нормальной двигательной активности.
В эндопротезировании суставов используют такие материалы:
- нержавеющие стальные сплавы;
- специальный цемент из акриловой смолы, сплавов кобальта и хрома – для фиксации эндопротезов;
- сплавы титана – в качестве основы скользящих компонентов;
- сверхпрочный полиэтилен и алюмооксидная керамика – для обработки поверхностей скольжения.
Каждый эндопротез проходит несколько уровней контроля и имеет сертификацию
Предоперационная подготовка к реабилитации
Предоперационный период — не только проведение диагностических лабораторных и инструментальных исследований. На этом этапе пациента начинают готовить к предстоящей реабилитации. Больного обучают ходьбе с костылями и тростью, правильному распределению веса при вставании, пересаживании с постели на стул. При необходимости назначается диетическое питание для уменьшения веса, снижения предстоящих нагрузок на прооперированную ногу во время ее разработки.
Одна из основных задач предоперационной подготовки — укрепление мышечного каркаса колена с помощью регулярных занятий лечебной физкультурой. Чем в лучшем состоянии находится скелетная мускулатура, тем меньше риск развития осложнений, короче период восстановления. Пациент обучается также технике глубокого грудного и диафрагмального дыхания для исключения застойных явлений в легких. В процессе подготовки он приобретает навыки откашливания с целью профилактики осложнений со стороны сердечно-сосудистой системы.
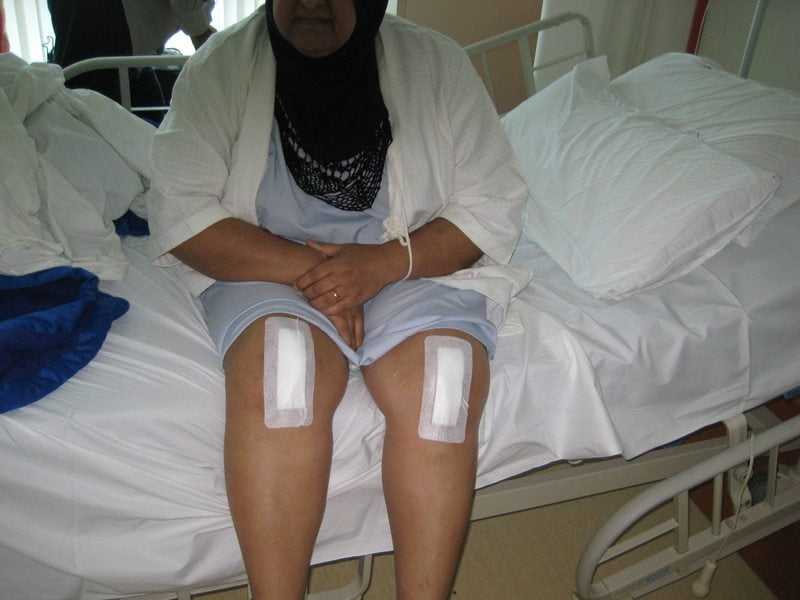 Пациентке заменили сразу два коленных сустава. До начала программы восстановления она должна самостоятельно уметь выполнять следующие задачи: вставать и ложиться на кровать, выполнять базовые гигиенические процедуры, вставать и садиться на стул.
Пациентке заменили сразу два коленных сустава. До начала программы восстановления она должна самостоятельно уметь выполнять следующие задачи: вставать и ложиться на кровать, выполнять базовые гигиенические процедуры, вставать и садиться на стул.
Как проходит имплантация эндопротеза Repicci?
Для разработки суставосохраняющего метода лечения артроза колена американский стоматолог и ортопед д-р Репиччи использовал щадящие технологии из области стоматологии. Также, как и зубные вкладки инлей (Inlay) металлические либо пластмассовые вкладыши заменяют изношенную часть коленного сустава. Все связки и участки колена с неповрежденным суставным хрящомм при этом сохраняются. Процесс прогрессирования дегенеративного артроза прекращается при помощи частичного эндопротеза. По сравнению с тотальным эндопротезированием однополюсный эндопротез позволяет сохранить более 80% собственных биологических структур коленного сустава.
Продолжительность данного хирургического вмешательства составляет около полутора часов. Операция является малоинвазивной и требует лишь небольших разрезов. Таким образом этот щадящий метод предотвращает инфекционные заболевания, а также возможные осложнения. После имплантации эндопротеза Repicci на колене остаются минимальные рубцы размером в 2-3 см.
Искусственные коленные суставы, произведённые из хорошо усваиваемых материалов, способствуют значительному сокращению реабилитационного периода. Кроме того, длительные исследования доказали прочность данных конструкций. Залогом долголетия эндопротеза является высокоточность с которой врач помещает имплант относительно линии нагрузки индивидуального коленного сустава. Таким образом успех эндопротезирования зависит от операционного опыта и навыков хирурга.
Какие правила надо соблюдать в послеоперационный период?
Для того, чтобы двигательная функция у человека восстановилась как можно быстрее, следует придерживаться следующих правил:
- с использованием поручней садиться и вставать можно уже на вторые сутки после операции;
- физическая нагрузка должна увеличиваться постепенно;
- на 5-й день можно попробовать подняться на несколько лестничных ступенек, совершая первый шаг здоровой ногой (при спуске наоборот);
- нельзя совершать резкие движения;
- не перекрещивать ноги;
- нельзя носить предметы тяжелее 5 кг;
- нельзя наклоняться и поднимать с пола предметы без помощи специальных приспособлений;
- нужно держать вес в определенных рамках;
- не перегружать оперированную ногу – следует менять её положение каждые полчаса;
- садиться за руль можно минимум через 2 месяца после домашней реабилитации;
- при поездке в автомобиле на месте пассажира следует вытягивать ноги как можно дальше;
- спать разрешается на спине или на боку с валиком между колен;
- рацион питания должен быть сбалансированным;
- половые отношения можно возобновить спустя 2 месяца с момента операции.
Профилактика осложнений после операции.
Профилактика тромбообразования. Бережно следуйте инструкциям врача, чтобы снизить потенциальный риск тромбообразования. Эти проблемы могут возникнуть особенно, в первые несколько недель после операции.
На образование тромбов указывают следующие признаки:
- Боли в ноге, в области икроножных мышц, не связанные с разрезом.
- Болезненность, припухлость, краснота по задней поверхности голени.
- Припухлость бедра, голени, лодыжки или ступни.
Указания на тромбоэмболию:
- Внезапное затруднение дыхания.
- Внезапные боли в грудной клетке, усиливающиеся при глубоком дыхании и кашле.
Немедленно свяжитесь с врачом при возникновении этих признаков!
Профилактика инфекции.
Наиболее частые пути попадания инфекции после эндопротезирования – это занос бактерий с кровотоком при стоматологических процедурах, инфекциях мочевого тракта, и кожных инфекциях. Эти бактерии могут инфицировать пространство вокруг протеза.
В течение двух лет после операции Вам может потребоваться профилактическое применение антибиотиков перед стоматологическими процедурами, включая чистку эмали или другими хирургическими процедурами, при которых бактерии могут проникнуть в кровоток.
Будьте внимательными к следующим признакам начинающейся инфекции:
- Продолжающаяся лихорадка (температура выше 37°).
- Жар или озноб
- Возрастающее покраснение, отечность, болезненность в области послеоперационной раны.
- Отделяемое из раны.
- Усиление болей при нагрузке и в покое.
Немедленно свяжитесь с врачом при возникновении этих признаков!
Профилактика падений.
Падение в течение первых недель после операции может повредить эндопротез и привести к необходимости еще одной операции. Особенно осторожным надо быть при ходьбе по лестнице. Вы должны использовать трость, костыли, ходунки, поручни или другие вспомогательные приспособления пока сустав не окрепнет, восстановится подвижность или сила входящих в него мышц.
Ваш хирург или врач ЛФК посоветуют Вам, какие нужны вспомогательные приспособления после операции и когда Вы сможете безопасно прекратить пользоваться этими приспособлениями.
Реабилитация после операции эндопротезирования тазобедренного, коленного и голеностопного суставов
Восстановительный период после эндопротезирования крупных суставов нижних конечностей (тазобедренного, коленного и голеностопного) в среднем занимает около 12 месяцев. При этом прогноз относительно возвращения к полноценной жизни зависит от качества проводимого комплекса реабилитационных мероприятий.
Дело в том, что эндопротезирование суставов чаще всего проводят как крайний метод после длительного периода безуспешного консервативного лечения артрита или артроза. За этот период, как правило, развиваются серьезные патологические изменения в окружающих сустав тканях и во всем опорно-двигательном аппарате.
Вынужденный щадить пораженную конечность пациент при ходьбе переносит центр тяжести на здоровую ногу, в результате развивается компенсаторный сколиоз, и смещаются кости стопы на здоровой стороне. В то же время мышцы и сухожилия пораженной конечности значительно атрофируются вследствие длительного бездействия.
Следует отметить, что серьезные реабилитационные мероприятия необходимы даже в тех случаях, когда эндопротезирование проводилось сразу же после возникновения патологии (к примеру, тяжелая острая травма). Ведь пациенту необходимо «привыкнуть» к новому суставу и сбалансировать свои двигательные стереотипы таким образом, чтобы рассчитанный на 15-летний срок эксплуатации механический сустав прослужил как можно больше.
Как проходит реабилитация после проведенного эндопротезирования
Какие цели преследует реабилитация после проведения эндопротезирования:
- Восстановление функции прооперированного сустава.
- Нормализация функциональных умений пациента, чтобы он мог себя после завершения реабилитационного периода себя самостоятельно обслуживать.
- Возвращение к профессиональной деятельности.
- Возвращение социальной и приемлемой физической активности.
Ранний восстановительный этап начинается за 12 – 24 часа с момента выполнения эндопротезирования. Ранние реабилитационные действия направлены на профилактику начальных послеоперационных осложнений, также они ускоряют заживление прооперированной раны. Допускается прием нестероидных противовоспалительных препаратов в первые несколько дней, чтобы справиться с последствиями сильного дискомфорта. Желателен короткий курс приема антибиотиков (5 дней), чтобы предупредить инфекционные осложнения.
В позднем реабилитационном периоде действия пациента под присмотром реабилитолога направлены на восстановление двигательных функций сустава. Чтобы был полноценный результат терапии, необходимо потратить в среднем 3-6 месяцев на коррекционные мероприятия. Когда восстановление будет полностью завершено, больной сможет вернуться к полноценному образу жизни, с учетом особенностей и некоторых запретов, связанных с установкой имплантата.
Эпидемиология/Этиология
Тотальное эндопротезирование ТБС – это часто проводимая операция. Несмотря на то, что она выполняется в выборочных случаях, к ней прибегают также при переломах бедра (чаще всего смещённых переломах шейки), вызванных травмой (например, при падении) или другими патологическими процессами. Нередко остеопороз и остеомаляция являются причинами переломов бедра у пожилых людей. Среди этой группы населения распространённым дегенеративным процессом выступает также артрит в наиболее часто встречающейся форме – остеоартрите. Ввиду больших успехов, достигаемых при восстановлении функциональности и мобильности страдающих остеоартритом, процедура полной замены ТБС стала общепринятым методом лечения повреждений бедра. Она применяется и для лечения ювенильного ревматоидного артрита, но только в том случае, если другие методы безрезультатны.
Показания к артроскопии
Использовать данное вмешательство предлагается хирургами в следующих ситуациях:
- При первичной диагностике патологии или уточнения диагноза;
- Сильный болевой синдром в плечевой области после прошедшего хирургического вмешательства. В данном случае артроскопия направлена на диагностику и при необходимости, удаление триггерных элементов;
-
Нестабильное состояние плечевого сустава (повреждение Банкарта, вывих плеча, в том числе и первичный)
А) При переднем вывихе ПС вмешательство направлено на восстановление суставной губы (операция Банкарта). Метод нацелен на восстановление целостности суставной губы при помощи фиксации оторванной части на край суставного отростка лопатки. Б) При привычном заднем вывихе суставная губа восстанавливается вместе с ушиванием капсулы сустава сзади. В исследовании G.W. Misamore et W.A. Facibene показано, что после артроскопии 13 из 14 спортсменов, прооперированных таким методом, смогли достичь своих прежних физических кондиций и результатов. В) В случае сочетания заднего повреждения Банкарта, сопровождающегося задним разрывом связки суставной впадины лопатки, артроскопия позволяет зафиксировать оторванную суставную губу к краю суставной впадины лопатки, заднюю часть капсулы плеча к задней части головки плеча. В качестве фиксатора используются биорассасывающие фиксаторы-якоря.
- Эпикондилит. Используется при неэффективности консервативного лечения. Операция сводится к тому, что мышцы отделяют от области прикрепления к мыщелку плечевой кости, затем удаляются хронически воспаленные и измененные ткани. Дальше мышцы обратно прикрепляют к кости.
-
SLAP-синдром (синдром»щелкающего плеча»). Характеризуется отрывом верхней компонентов суставной губы ПС, связанных с сухожилием длинной головки бицепса. В начальной стадии рекомендуется артроскопический дебридмент пораженной зоны. Такой способ дает возможность вывести из внутрисуставного пространства кусочки разрушившейся хрящевой ткани, разросшихся фрагментов синовиальной оболочки, костных выступов (остеофитов, мешающих скольжению суставной головки и приносящих дополнительные механические повреждения хрящу).
- Капсулит («псевдозамороженное плечо»). Операция проводится только в случае неэффективности всех консервативных методов и направлена на удаление воспаленных участков капсулы сустава.
-
Повреждение вращательной манжеты. Во время операции оторванная часть сухожилия натягивается к месту его крепления и затем подшивают. Для этого применяются специальные материалы –»якорные фиксаторы». Все некротизированные, ДДИ ткани вращательной манжеты подвергаются обязательному удалению. После поврежденную зону, где диагностировали поврежедние манжеты, избавляют от остаточных фрагментов тканей (в том числе и мягких) для того, чтобы сухожилие смогло прочно закрепиться при помощи рубцовой ткани.
- Присутствие в синовиальной жидкости свободных хондроматозных тел.
- Разрастание костной ткани;
- Остеосинтез переломов отростков лопаточной кости.
- Бурсит, в том числе и удаление суставной сумки плечевого сустава. В данной операции врач-хирург полностью удаляет воспаленную суставную сумку.
Поздний период восстановления
Поздний послеоперационный период реабилитации начинается спустя десять дней после проведения хирургического вмешательства. Такой этап бывает двух видов – больничный и домашний.
Первый проводится в условиях стационара и длится около двух недель. Пациент в это время выполняет ЛФК и посещает различные процедуры.
Второй начинается с момента, когда больного отправляют домой на восстановление. В это время пациент соблюдает диету, принимает витамины.
Особенности питания
Во время домашней послеоперационной реабилитации пациенту назначается диета. В это время возможно потребление нежирных, легкоусвояемых продуктов. Не следует кормить больного калорийной пищей, калорийность нужно повышать постепенно. Со временем можно вводить любые блюда и продукты, которые не буду отягощать работу органов пищеварения. Также необходимо следить за тем, чтобы в рацион больного входили витамины и питательные вещества.
Основным признаком правильного питания является хорошее самочувствие пациента, поскольку только сбалансированное питание позволит организму восстановить силы и наладить нормальную работу всех систем.
Физические нагрузки после операции
Основными задачами ЛФК на позднем этапе реабилитации является:
- улучшение работы систем организма;
- стимуляция регенерации тканей;
- адаптация организма к увеличению физических нагрузок.
Занятия на этом этапе проводятся в зале под присмотром инструктора. Первые упражнения выполняются не более пятнадцати минут. В зависимости от состояния больного со временем нагрузка увеличивается.
Послеоперационная реабилитация является важным этапом на пути к скорейшему выздоровлению. Если пациент будет строго соблюдать все назначения врача и следовать его рекомендациям, то данный период закончится довольно быстро и пройдет без осложнений.
Осложнения после эндопротезирования колена
Послеоперационный болевой синдром вполне естественен из-за нарушения целостности кожи и мягких тканей. Но, если его выраженность не снижается, следует поставить в известность хирурга. Усиление болей в колене может указывать на накопление гнойного экссудата, развитие инфекционного процесса или закупорке вены тромбом. Также возможны следующие осложнения после эндопротезирования:
инфицирование тканей патогенными бактериями;
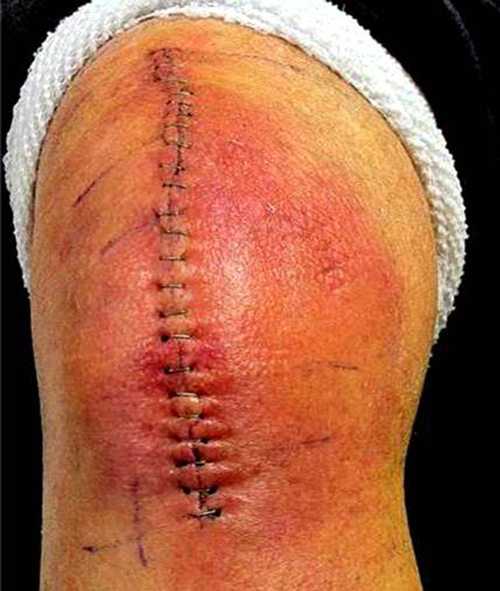 Иногда может развиваться инфекция коленного сустава. Ее заносят во время операции или она изначально имелась в организме и не была диагностирована до операции.
Иногда может развиваться инфекция коленного сустава. Ее заносят во время операции или она изначально имелась в организме и не была диагностирована до операции.
- вывих эндопротеза;
- развитие контрактуры;
- аллергия на материал имплантата.
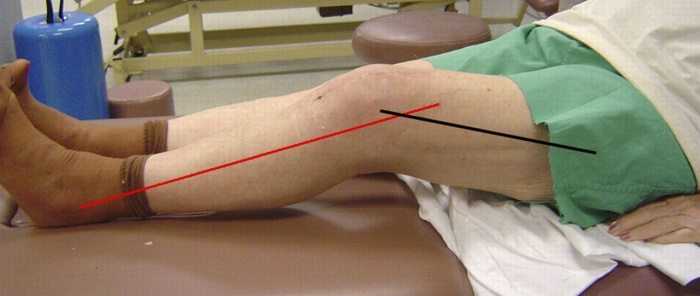 Контрактура — такое может происходить, когда не была пройдена программа восстановления. Протез стоит корректно, боли нет, но нога не разгибается до конца.
Контрактура — такое может происходить, когда не была пройдена программа восстановления. Протез стоит корректно, боли нет, но нога не разгибается до конца.















![Боли после эндопротезирования [лечение, профилактика]](http://koketta.ru/wp-content/uploads/9/d/7/9d7c7f42713dd668ebdd58189d62e092.jpeg)
![[частичное эндопротезирование коленного сустава по repicci: суставосохраняющее лечение артроза]](http://koketta.ru/wp-content/uploads/4/e/a/4ea8a3614e37abddb3c5721184ebf01e.jpeg)
















