Оценка распространения и резектабельности опухоли
Диагностика новообразования не заканчивается визуализацией опухоли и определением ее гистологического типа. Не менее важный этап — это оценка продвижения с целью выбора оптимального метода лечения. Традиционно упор делался на наличие отдаленных метастазов, но в современной онкологии, наряду со все более дифференцированным и стадийным лечением, точное определение регионального (лимфатические узлы) и местного (опухоль) развития играет все более важную роль.
Для этого используется эндосонография, она, несмотря на постоянное развитие компьютерной томографии (КТ) и других методов визуализации, считается наиболее точным методом оценки глубины инфильтрации рака пищевода, желудка и прямой кишки и состояния регионарных лимфатических узлов в этих новообразованиях.
После исключения отдаленных (M) метастазов с помощью компьютерной томографии (CT) или другого метода выполняется эндоскопическое ультразвуковое исследование (EUS) для оценки глубины инфильтрации опухоли (T) и состояния регионарных лимфатических узлов (RLN) и висцерального ствола (CLN). Наличие метастазов в лимфатических узлах может быть подтверждено цитологическим исследованием образца, взятого во время тонкоигольной биопсии под контролем EUS (BAC-EUS). Оценка опухоли и лимфатических узлов при EUS более точна, чем при КТ.
EUS выполняется после исключения отдаленных метастазов на КТ (или другом методе) и только в том случае, если информация из EUS может повлиять на выбор лечения. Это во многом зависит от типа и местоположения опухоли, доступных вариантов лечения и того, подходит ли общее состояние пациента для их использования.
Как правило, EUS используется для:
- Обнаружение неоперабельных изменений, то есть изменений, делающих невозможным полное удаление опухоли;
- Квалификация на неоадъювантное лечение;
- Квалификация для эндоскопического лечения.
Для чего делается биопсия простаты
Предстательная железа – важный орган мужской половой системы, в котором вырабатывается секрет, обеспечивающий жизнеспособность сперматозоидов. Рак простаты занимает 3-е место по частоте онкологических заболеваний среди мужского пола.
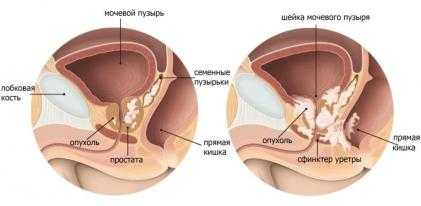
На ранних стадиях рака явных симптомов патологии нет. Пациенты обращаются к урологу с жалобами, которые по признакам напоминают аденому или воспаление предстательной железы. Врач проводит пальцевое ректальное исследование на наличие патологических узлов, уплотнений или припухлостей органа. Пациента направляют на сдачу ПСА (простат-специфического антигена), ТРУЗИ или МРТ.
Возможные осложнения после биопсии
В связи с тем, что биопсия – это забор материала, который производится из внутреннего органа, при любых, даже щадящих, способах этой манипуляции есть опасность травмы, повреждения. Точное попадание иглы в определенное место при необходимости диагностики патологии на маленьком, ограниченном участке ПЖ обеспечивается только благодаря специальным устройствам (биопсийный пистолет) и контроля с помощью рентгенологического метода, УЗИ или КТ.
Проведения инвазионных диагностических процедур, к которым относятся все методы биопсии, могу осложняться:
- имплантационным метастазированием,
- обсеменением органов брюшной полости клетками опухоли,
- развитием ложных кист, свищей или перитонита.
В большинстве случаев пациенты хорошо переносят это исследование ПЖ. Но, помимо перечисленных осложнений, иногда отмечается повреждение мелких кровеносных сосудов с развитием кровотечения разной степени тяжести.
Во избежание опасных последствий необходимо проводить обследование в проверенных лечебных учреждениях, оснащенных современной аппаратурой, у квалифицированных специалистов с высоким уровнем подготовки.
Результаты
Пригодный для морфологического заключение материал получен у 66 (86,5%) пациентов. В 10 случаях ввиду малого количества тканей гистологическая верификация не представлялась возможной.
Хронические доброкачественные изменения ПЖ в виде склероза, фиброза, цирроза выявлены у 20 больных. В одном случае выявлен некроз, аутолиз тканей, что дало возможность диагностировать очаговый панкреонекроз, протекавший бессимптомно. Полученные заключения позволили проводить данным пациентам консервативное лечение и динамическое наблюдение.
В 60,5% случаев (46 больных) выявлены злокачественные изменения в объемных образованиях ПЖ. Диагностированы: различного вида и степени дифференциации карциномы и аденокарциномы (38 пациентов), карциноид (4), метастазы в ПЖ (4). В последующем, после дообследования, большинству больных были выполнены радикальные или паллиативные оперативные вмешательства.
Противопоказания
Биопсия пищевода временно противопоказана при наличии острых респираторных заболеваниях, затрудняющих носовое дыхание, поэтому после устранения ОРВИ делается диагностика трубки. Существуют следующие запреты на проведение процедуры:
- Нарушения психического состояния пациента, мешающие осознанному проглатыванию эндоскопа.
- Тяжелые сердечные, сосудистые патологии. Здесь манипуляция назначается после ликвидации острой симптоматики и консультации с кардиологом.
- Состояние шока.
- Наличие геморрагического диатеза.
- Сужение органа по различным причинам.
- Повреждения слизистой оболочки пищевода – ожоги, ранения, распад злокачественного узла.
Важно понимать, что томография или рентгенография с применением контрастного вещества не дают информацию о структуре клеток подозрительного новообразования, поэтому после таких манипуляций точный диагноз не ставится, а правильное лечение не назначается
Возможности EUS
Обследование проводится с помощью ультразвуковой головки — она составная часть специального эндоскопа. Гораздо реже используются тонкие ультразвуковые зонды в виде катетера, вводимый через рабочий канал стандартного гастро- или колоноскопа. Голова располагается в непосредственной близости от исследуемых структур, благодаря чему можно избежать проблем и ограничений, известных из классической ультрасонографии.
Условия исследования лучше, чем в случае ультразвука через покрытия, поэтому можно использовать ультразвуковую волну более высокой частоты и получить изображение с более высоким разрешением. Однако, поскольку глубина проникновения ультразвуковой волны обратно пропорциональна ее частоте, в EUS можно оценить только органы и структуры, расположенные в нескольких сантиметрах от датчика.
Игла для биопсии или другие инструменты, введенные через рабочий канал эхоэндоскопа, видны на EUS-изображении, что позволяет целенаправленно собирать материал для микроскопического исследования изнутри визуализируемых поражений (игольчатая биопсия под EUS-контролем) и производительности лечебных процедур под контролем EUS (дренаж псевдокисты) поджелудочной железы, невролиз висцерального сплетения и др.).
Ограничения EUS
Как и в случае с другими методами визуализации, на основе одного только изображения EUS обычно невозможно четко отличить опухолевые изменения от неопухолевых, не говоря уже о том, чтобы определить тип новообразования.
Не следует ожидать, что EUS ответит на вопрос, являются ли стриктура или язвы желудочно-кишечного тракта злокачественными или нет. То же самое касается визуализированных опухолей и увеличенных лимфатических узлов.
Единственный способ подтвердить неопластическую природу видимых изменений — выполнить пункционную биопсию под контролем EUS. Однако, следует помнить, что отрицательный результат мазка Папаниколау снижает вероятность того, что проколотое поражение будет раком, но не исключает такой возможности.
В случае рака пищевода и сердца проблема заключается в стриктуре, препятствующей введению эхоэндоскопа и полной оценке у 25-38% пациентов. В таких ситуациях, если оценка EUS важна для выбора лечения, используются эндоскопическое расширение стриктуры или специальные тонкие устройства. Стриктуры, препятствующие полному обследованию опухолей прямой кишки, встречаются реже, примерно в 10% случаев. Оценка EUS также может стать невозможной из-за операций, изменяющих анатомию желудочно-кишечного тракта.
Как проводятся различные виды процедуры
Биопсия осуществляется только в условиях медицинского учреждения, обязательно под контролем УЗИ или компьютерного томографа. В некоторых случаях, пациента могут определить в стационар больницы.
Хирург, медсёстры и анестезиолог обязаны соблюдать все правила асептики в процессе забора материала для исследования.
Чрескожная биопсия является самой безопасной и наименее травматичной для обследуемого. Доктор может пользоваться тонкой длинной иглой или специальным пистолетом. Учитывая болезненность процесса, часто пациенту предлагается местное обезболивание.
После того, как анестезия подействовала, под контролем УЗИ-аппарата или компьютерного томографа медик через переднюю брюшную стенку вводит иглу в ткани органа. В результате откачивания воздуха из полости иглы, в неё попадает биологический материал. Биопсийный пистолет работает по аналогичной схеме. Если поражённый участок имеет размеры менее 2 сантиметров, или если больному предстоит хирургическая операция либо лапароскопия брюшной полости, проведение тонкоигольной аспиральной биопсии становится нецелесообразным.
Аналогичным способом производится толстоигольная биопсия – пациенту также вводится анестетик, а доктор, орудуя иглой большого диаметра (1 миллиметр) производит забор ткани на изучение.
Лапароскопия считается наиболее удачным способом осуществления биопсических обследований. В таком случае, минимальная инвазивность и травмоопасность сочетается с высокой информативностью результатов. Кроме поджелудочной железы, во время лапароскопии доктор может осмотреть всю брюшную полость, оценить состояние расположенных там органов, выявить метастазы и очаги некроза. Пациента вводят в состояние медикаментозного сна, после чего в брюшную полость подаётся углекислый газ. Медик делает два или более небольших прокола, через которые в полость живота попадут специальные инструменты – лапароскоп или биопсийные иглы.
Эндоскопическая биопсия, чаще всего, актуальная для случаев, когда в глубоких слоях тканей головки органа залегают небольшие по размеру новообразования. Обследуемому, через ротовую полость и пищевод, в полость желудка вводится эндоскоп. Из желудка прибор попадает в двенадцатиперстную кишку, откуда специальная насадка может захватить клетки из головки железы. Учитывая малый охват такого способа, его используют достаточно редко.
Интраоперационное исследование осуществляется прямо во время полостных операций на брюшной полости. Способ считается самым информативным, однако и самым опасным и травматичным для пациента. К нему выдвигаются все требования к полостным операциям. Больной находится под общим наркозом, когда хирург рассекает стенку его брюшной полости, получая таким образом непосредственный доступ к органу. Сама интраоперационная биопсия может проводится несколькими способами. Так, прямая биопсия возможна только при наличии крупных поверхностных опухолей, расположенных в области верхнего или нижнего края железы. Её осуществляют через надрез, или используя специальные иглы и пистолеты. Трансдуоденальный метод выполняется через двенадцатиперстную кишку, закрытым или открытым способом, с использованием игл и эндоскопа. Процедура также может проводиться тонкой иглой со шприцем объёмом 10 миллилитров, в котором содержится 3-4 миллилитра воздуха. Опухоль пунктируют и производят забор материала из неё.
Что такое биопсия поджелудочной железы, для чего она назначается
Сама процедура биопсии представляет собой диагностическую процедуру, связанную с определённым типом хирургического вмешательства. Обычно такой способ обследования не назначается как профилактический или первичный. В случае, если пациент уже подвергался более простым диагностическим мероприятиям, например, ультразвуковому исследованию или магнитно-резонансной томографии, и по их результатам у него были обнаружены новообразования, биопсия тканей проводится с целью установить, какой процесс перерождения клеток присутствует в организме – доброкачественный или злокачественный.
Во время биопсии поджелудочной железы, медик получает непосредственный доступ к брюшной полости или к самому органу. Из потенциально “опасных” мест органа – незаживающих ранок, полипов, язв, опухолей – доктор, используя специальные хирургические инструменты, берёт маленькие частички ткани. Эти частички, которые в дальнейшем отправятся на исследование, называются биоптатом.
Основная цель процедуры – изучение образцов ткани поражённого органа, выявление конкретного заболевания, постановка или подтверждение диагноза для разработки схемы лечения, контроль проводимых лечебных мероприятий, установление необходимости проведения оперативного вмешательства. Кроме того, биопсия даёт возможность наиболее глубокого изучения поражённого места, и дальнейшей дифференциации опухолевых процессов в клетках.
Процедура взятия образцов ткани поджелудочной железы проводится обычно с помощью медицинского скальпеля, а также специальной иглы либо эндоскопа.
Разновидности биопсии поджелудочной железы
Медики осуществляют процедуру различными инструментами и способами, иногда непосредственно во время проведения операций на брюшной полости.
Так, различают:
- толстоигольную биопсию;
- тонкоигольную аспирационную или чрескожную;
- лапароскопическую;
- интраоперационную;
- эндоскопическую.
Толстоигольная биопсия органа даёт возможность единоразово получить относительно крупный образец ткани для изучения. Диаметр иглы, используемой при этом – 1 миллиметр.
Чрескожная биопсия ещё называется тонкоигольной аспирационной. Такой вид процедуры осуществляется наиболее часто. При этом медик использует медицинский инструмент в виде специального пистолета, на конце которого расположена насадка в виде ножа. При нажатии на кнопку, лезвие производит рассечение ткани. Также может применяться длинная тонкая игла со шприцем. Обязательный элемент чрескожной биопсии – компьютерный томограф или УЗИ-сканер, с помощью которого происходит наблюдение за процессом.
Лапароскопические исследования необходимы для получения образца определённого участка органа. В таком случае доктор, совершая только небольшие надрезы, получает возможность осмотра брюшной полости на предмет наличия метастазов. В случае, если у больного диагностирован острый панкреатит, лапароскопическая биопсия даёт возможность оценить степень распространённости воспалительного инфильтрата.
Интраоперационная биопсия проводится непосредственно во время операции. Доктор, получая доступ к брюшной полости в результате хирургического вмешательства, отбирает биоптат для изучения.
Что касается эндоскопической разновидности диагностики, в таком случае к поджелудочной железе медик добирается через двенадцатиперстную кишку, используя эндоскоп и специальную иглу в виде насадки на эндоскопе. Таким образом удаётся взять на исследование ткани с головки железы.
Хронический панкреатит
Хотя диагностика прогрессирующего хронического панкреатита не вызывает проблем при обследованиях, таких как УЗИ или компьютерная томография, выявить ранние изменения в течении этого заболевания сложно. Методы, долгие годы считающиеся золотым стандартом, имеют недостатки:
- Эндоскопическая ретроградная холангиопанкреатография (ЭРХПГ) показывает только изменения протоков поджелудочной железы и может вызвать осложнения;
- Функциональные тесты чувствительны, их трудно стандартизировать и они недоступны.
В этой ситуации ведется поиск новых методов. В дополнение к холангиопанкреатографии с магнитно-резонансной томографией (MRCP) после стимуляции секретином также рассматривается эндосонография, позволяющая визуализировать тонкие структурные изменения как в паренхиме, так и в протоках поджелудочной железы.
EUS полезен в первую очередь у пациентов с клиническим подозрением на хронический панкреатит, но без типичных прогрессирующих поражений, наблюдаемых в других исследованиях визуализации.
Виды биопсии
 Берут образец ткани железы четырьмя способами. Метод выбирается врачом индивидуально в каждом конкретном случае, от этого зависит и цена процедуры.
Берут образец ткани железы четырьмя способами. Метод выбирается врачом индивидуально в каждом конкретном случае, от этого зависит и цена процедуры.
1. Интраоперационный (открытая биопсия).
Забор ткани данного органа пищеварительной системы происходит во время открытой операции. Это позволяет взять биоптат из хвоста или тела органа. Процедура сложная, несет в себе определенные риски. Поэтому хирурги предпочитают использование более современных и безопасных способов взятия материала, несмотря на высокую информативность и возможность дополнительного осмотра органов брюшной полости.
2. Лапароскопический.
Этот способ позволяет с наименьшей долей травматичности не только сделать забор ткани поджелудочной железы, но провести и визуальное исследование других органов брюшной полости на наличие метастазов, очагов воспаления и некроза, а также выявить заболевания желчных путей. Лапароскопия используется также для установления формы острого панкреатита.
3. Чрескожный.
Другое название – ТИАБ (тонкоигольная аспирационная биопсия). Этот метод относится к наиболее безопасным и простым способам взятия материала, что делает его самым распространенным. Производится прокол, тонкая игла вводится непосредственно в поджелудочную железу и забирает нужное количество образца для последующего исследования. Проводится под контролем УЗИ или КТ (компьютерной томографии).
Однако метод может использоваться не всегда. В опухоль бывает сложно попасть иглой из-за небольшого размера (до 2 см). Также нецелесообразно проводить чрескожный забор биоптата перед хирургическим вмешательством или лапароскопией брюшной полости.
4. Эндоскопический (трансдуоденальный).
Забор биоптата проводится через двенадцатиперстную кишку с помощью эндоскопа. Этот вид используется при подозрении на небольшую опухоль, локализованную глубоко в органе. Используется нечасто, т. е. забор возможен только из головки железы.
Что такое биопсия поджелудочной железы
Биопсия поджелудочной железы — это высокоточный метод исследования, позволяющий оценить состояние тканей и клеток органа.
Биопсия поджелудочной железы относится к инвазивным методам диагностики (инвазивными называют медицинские процедуры, связанные с проникновением через кожу или слизистые оболочки), поэтому проводиться процедура должна только по назначению врача, в условиях гастрологического, онкологического или хирургического стационара.
Для снижения риска развития осложнений и увеличения точности забора материала, биопсия ПЖ проводится под контролем УЗИ.
При проведении биопсии поджелудочной железы врач при помощи специальных биопсийных иголок берет для исследования образец тканей поджелудочной. В дальнейшем, полученные образцы отправляются в лабораторию, где их окрашивают и исследуют под микроскопом.
По показанию могут дополнительно проводиться иммуногистохимические исследования со специальными реактивами.
Процедура относится к сложным исследованиям и имеет определенные противопоказания и побочные эффекты. В связи с этим, биопсия поджелудочной железы выполняется только при неинформативности других, неинвазивных методов диагностики (УЗИ поджелудочной железы, анализ на глюкозу, биохимический анализ крови и т.д.).
Результаты биопсии трактуются в комплексе с показателями других исследований, поэтому заниматься расшифровкой также должен лечащий врач.
Основным показанием к выполнению биопсии ПЖ является наличие у пациента опухоли поджелудочной.
На данный момент, биопсия является единственным методом диагностики, позволяющим абсолютно достоверно отдифференцировать злокачественные опухоли от доброкачественных.
Также биопсия поджелудочной железы позволяет определить:
- стадию новообразования,
- наличие прорастания опухоли в близлежащие ткани (степень инвазивности опухоли),
- риск метастазирования.
Биопсия позволяет также составить прогноз и подобрать максимально эффективную терапию.
Проведение биопсии поджелудочной железы позволяет:
- оценить гистологический состав тканей ПЖ;
- оценить состояние клеток органа и их способность продуцировать ферменты и гормоны;
- выявить в полученном образце тканей злокачественные клетки;
- оценить риск развития новообразований поджелудочной железы;
- провести дифференциальную диагностику между различными заболеваниями поджелудочной железы.
В связи с этим, биопсия опухоли поджелудочной железы является золотым стандартом диагностики данного заболевания.
Показания к назначению биопсии желудка
Эндоскопическое исследование желудка с взятием биоптата показано в следующих случаях:
- Любые новообразования опухолевой природы.
- Вялотекущие и длительно незаживающие язвы слизистой оболочки.
- Плохо поддающиеся лечению гастриты.
- Гастриты с невыясненным типом секреции.
- Язвенная болезнь желудка.
- Визуально обнаруживаемые изменения слизистой оболочки (подозрение на кишечную метаплазию).
- Сочетание диспепсических явлений и немотивированной потери веса, особенно у людей с отягощённой онкологической наследственностью.
- Наличие полипов слизистой оболочки.
- Проведённые ранее оперативные вмешательства на желудке при выявленных онкологических заболеваниях.
Проведение биопсии желудка может преследовать несколько целей:
- Исследование морфологического строения поражённого участка (проводится дифференциация между доброкачественным и злокачественным процессом).
- Определение активности воспаления.
- Определение типа дисплазии эпителия слизистой.
- Выявление Helicobacter pylori.
- Контроль эффективности лечения, проведённого после постановки диагноза рака желудка.
Как проходит гастроскопия?
Перед процедурой врач-эндоскопист обсудит с вами детали исследования. Если вы выбрали вариант с применением седации — процедура погружения в медикаментозный сон на время выполнения медицинского вмешательства, то вас также перед процедурой осмотрит анестезиолог.
Если у вас есть какие-либо вопросы о том, как проходит процедура гастроскопии, симптомах и т.д., пожалуйста, задайте их эндоскописту. Перед проведением процедуры специалист обязательно поинтересуется о наличии у вас зубных протезов, потому что до проведения гастроскопии их следует вынуть.
Обычно продолжительность процедуры составляет около 5-10 минут, но может и измениться. Во время исследования вы будете лежать на левом боку. Не переживайте, эндоскоп не препятствует вашему дыханию и не вызывает болезненных ощущений.
На данный момент уже имеется большое количество способов проведения гастроскопии. Основное их отличие состоит в предпочитаемом варианте анестезии. Проведение гастроскопии возможно под наркозом или местной анестезией.
При местной анестезии врач проводит орошение слизистой оболочки корня языка и глотки раствором местного анестетика, что делает в последующем проведение гастроскопа более комфортным для пациента и способствует подавлению рвотного рефлекса. Обезболивание и онемение ротоглотки наступает практически сразу, и действия местного анестетика достаточно для всей процедуры. Затем вы ляжете на бок, и врач проведет эндоскоп через ваш рот и пищевод последовательно до двенадцатиперстной кишки.
Введение зонда из-за его контакта с корнем языка может вызывать рвотный рефлекс. В этот момент все указания врача должны четко исполняться. Существенно уменьшить неприятные ощущения поможет ровное спокойное и ритмичное дыхание, следите за тем, чтобы оно не учащалось и не дышите слишком глубоко. Это позволит значительно ослабить рвотный рефлекс.
Можно также наклониться слегка вперед, чтобы не провоцировать приступы кашля из-за попадающих на голосовые связки капель слюны, которая будет сильнее выделяться при введении аппарата.
Процедуру также можно выполнить во время медикаментозного сна — внутривенной седациеи, что определяется рядом показаний, а также возможно по предварительному согласованию с пациентом. При выборе этого варианта потребуется отдельно обсудить подготовку и выполнить дополнительные анализы и обследования, а также заключение терапевта. Медицинскими показаниями к назначению ЭГДС под наркозом служат: сильный рвотный рефлекс, выраженные воспалительные процессы верхних отделов пищеварительной системы.
В случае проведения процедуры под глубокой седацией, что сопровождается наблюдением врача-анестезиолога вы вряд ли будете помнить что-либо о процедуре. Большинство пациентов считают это исследование лишь слегка дискомфортным. Эффект от внутривенного введения препарата наступает в течение нескольких секунд. Такой наркоз длится примерно 30 минут, что позволяет не только детально оценить состояние слизистой желудка, но и в случае наличия показаний выполнить в полном объеме лечебные и диагностические манипуляции.
Виды процедуры
В современной медицинской применяют несколько типов биопсии:
- Интраоперационные;
- Лапароскопические;
- Чрескожные;
- Эндоскопические.
Интраоперационная отличается от других тем, материал для последующего изучения забирают прямо во время хирургической операции. Обычно это хвостовая часть органа.
Сам метод наиболее, применяемый и с лечебной, и с диагностической целью, опасный и сложный, так как последствиями могут стать более стремительный рост раковых клеток, развитие воспалительного процесса или перитонита.
Процедуру можно провести методами:
Биопсия молочной железы
- Прямой. Если у пациента крупное поверхностное новообразование в верхнем или нижнем крае органа. Врач на передней брюшной стенке делает надрез и с помощью иголки или специального пистолета проводит забор материала.
- Трансдуоденальный. Для исследования органа используют двенадцатиперстную кишку. Для забора материала используют тонкую иглу, которая соединена с 10- миллилитровым шприцем с 4 миллилитрами воздуха.
Чрескожная биопсия – метод наименее травматичен. Проводят его довольно часто, используя анестезию. Иглу вводят через миниатюрный прорез на коже. Для контроля используют стационарный аппарат УЗИ или томограф.
Биопсия лапароскопическая – это малоинвазивная хирургическая манипуляция. Выполняют ее как диагностической, так и лечебной цель. Нередко применяют ее при выявлении у пациентов абсцессов, рака поджелудочной железы, серьезных патологий желчных путей, в некоторых иных случаях.
Во время проведения процедуры врач визуально осматривает всю брюшную полость пациента и его поджелудочную железу. Это позволяет выбрать необходимый участок для взятия образцов ткани.
При биопсии эндоскопической существует возможность взятия не куска, а целого столбика, что иногда бывает очень важно. Использовав двенадцатиперстную кишку, куда врач вводит эндоскоп, он посредством специальной иглы под контролем УЗИ осуществляет забор тканей
Такой вид биопсии достаточно безопасен, так как не повреждаются кожные покровы, крайне редко возникают тяжелые осложнения.
Еще одно преимущество данного метода в том, что он с успехом применим при незначительных опухолях с трудным доступом.
Можно говорить о том, у каждого приведенного метода ест свои достоинства и недостатки, Исходя из практики клиники интегративной онкологии Onco.Rehab, мы утверждаем: врач выбирает, какой метод биопсии поджелудочной железы будет оптимальным в данном конкретном случае, учитывая множество факторов.
Виды
Биопсия пищевода разделяется на целенаправленную и неприцельную. Суть последнего варианта заключается в заборе частиц тканевых структур из различных областей трубки. Более того, иногда берутся биологические материалы на всем протяжении органа.
Последствия биопсии
Биопсия – это метод диагностического исследования образца тканей организма, взятых у пациента хирургическим способом.
Такое происходит во время первичной диагностической процедуры, исследования состояния слизистой оболочки при присутствии предраковых лейкоплакии или пищевода Баррета. Во время неприцельной биопсии специалист не нуждается в визуальном контроле забора тканевого образца.
Целенаправленная манипуляция целесообразна при обнаружении подозрительного полипа или опухолевидного новообразования. Поэтому берется биологический материал непосредственно из ткани нароста.
Еще биопсия пищеводной трубки классифицируется по техническому варианту взятия образца. Из-за этого манипуляция делится на аспирационную, когда используется одноименная игла, щипковую с применением специальных щипцов и петлевую. В некоторых случаях проводится сразу несколько типов биопсического исследования.
Биопсия больно
Вышеуказанные способы биопсии — почти безболезненные. Лишь при соскобе умеренная болезненность может присутствовать.
Нижеуказанные способы биопсии связаны с болевыми ощущениями из-за прокола кожи железы. Интенсивность этих ощущений сопоставима с внутримышечной инфекцией. В сосок Вам никто колоть не собирается.
Аспирационная биопсия
Она же ТАБ (тонкоигольная аспирационная биопсия) — делается обычным шприцем. Она подходит для доброкачественных опухолей (кист и фиброаденом) и для лимфатических узлов — при подозрении на их метастатическое поражение при раке молочной железы.
ТАБ
При тонкоигольной аспирационной биопсии получают минимум клеток, которые набиваются в иголку. Их достаточно только чтобы дать ответ при доброкачественном процессе или выявить рак, но для того, чтобы дать характеристики рака — объёма полученного при ТАБ материала — недостаточно.Поэтому (при раке) после тонкоигольной аспирационной биопсии всегда потребуется трепанобиопсия — для определения ИГХ опухоли. Мы — при подозрениях рака — предлагаем сразу трепанобиопсию.
Тонкоигольная аспирационная биопсия
Просто шприцем на ощупь или под контролем УЗИ делается прокол. За счёт разряжения поршня в иглу засасывается содержимое, которое намазывается на предметное стекло. Стёкла после высыхания окрашивают и рассматривают под микроскопом.
Результативность тонкоигольной аспирационной биопсии много больше, если для прокола используют розовую иглу вместо зелёной и неоднократно в разных направлениях (веерно) прокалывают опухоль с разряжением поршня шприца 20 мл. Современные технологии позволяют сделать даже иммуногистохимический анализ опухоли по материалу, полученному таким способом (жидкостная цитология).
Цитологическое исследование
Цитологическое исследование представляет собой рассмотрение под микроскопом отдельных клеток после взятия на анализ выделений из соска, мазка-отпечатка, соскоба или стёкол после аспирационной биопсии.
Анализ на онкоцитологию
Все вышеуказанные мероприятия по забору отдельных клеток, а не кусочка ткани для исследования — чтобы потом их рассмотреть под микроскопом на предмет наличия раковых клеток — называются анализом на онкоцитологию.
Трепанобиопсия
Трепанобиопсия молочной железы или трепан (делается специальной иглой, она позволяет получить столбик ткани и оптимально подходит для рака молочной железы и подозрении на него, так при ней получают больше ткани, чем при аспирационной биопсии, а материала достаточно для определения свойств опухоли — ИГХ). Игла для трепанобиопсии более толстая, чем для пункции.
Трукат
Трукат — та же трепанобиопсия. Стандартно при трепанобиопсии на анализ берут 4 фрагмента (4 выстрела через один и тот же прокол). Считается, что 1 из этих 4-х кусочков будет не информативный. Правильно взятый образец тонет в растворе формалина. Если попали в жир, а не в опухоль — кусочек плавает на поверхности.
После такой биопсии чаще бывают гематомы, чем после тонкоигольной
Поэтому очень важно сразу плотно прижать место биопсии на 3-5 минут (за это время в поврежденных сосудах формируется кровяной сгусток)
Вакуум-аспирация
Вакуумная аспирационная биопсия или ВАБ (аналог трепанобиопсии, но за счёт вакуумного разряжения ткань «засасывается» в иглу и её забирается больше, чем при обычной трепан-биопсии). Про ВАБ смотрите ниже на этой странице.


































