Лечение деформации рук при ревматоидном артрите
Когда происходит деформация руки, ее нельзя устранить лекарствами. Хирургия может помочь выровнять руку и восстановить часть диапазона движения и функции. Это не простая операция, и обычно требует длительного времени восстановления с использованием физиотерапии.

Раннее лечение — лучший способ минимизировать повреждения и замедлить прогрессирование ревматоидного артрита. Лечение варьируется в зависимости от стадии заболевания:
БАДы с гидролизатом коллагена восстанавливают разрушенные в результате болезни суставные ткани и ткани хряща, что позволяет значительно продлить ремиссию при артрите.

- При раннем или умеренном ревматоидном артрите часто могут помочь модифицирующие заболевание противоревматические препараты, такие как плакенил (гидроксихлорохин) и азульфидин (сульфасалазин).
- В начале заболевания эффективны БАДы с гидролизатом коллагена, восстанавливающие разрушенные ткани хряща и сустава. Заказать препарат с гидролизатом коллагена Коллаген Ультра можно здесь: _kupit_anfeya_i_kollagen
- Ревматоидный артрит средней или тяжелой степени обычно требует более мощных медикаментов, включая метотрексат и лефлуномид. Это другой класс лекарств-блокаторов,которые подавляют иммунную систему, снижая выработку белка, который приводит к некрозу тканей.
Как приспособиться в повседневной жизни
Предположим, вы легко преодолели послеоперационный период и вступили в обычную повседневную жизнь. Сложности будут подстерегать на каждом шагу, поэтому нужно на старте научиться их преодолевать.
Вставание с кровати.
Высота кровати должна быть не меньше 50 см, а в идеале – на уровне стула. Вставать необходимо аккуратно. Сядьте, обопритесь на обе руки, аккуратно согните ноги и скрестите стопы. Одновременно поворачивайте таз и ноги над краем кровати. Вставайте только с помощью обеих рук.
Подъем по лестнице.
Поднимаясь вверх, начинайте движение со здоровой ноги. Держитесь за перила и двигайтесь приставным шагом. Вниз – идите, начиная с больной ноги, тоже приставным шагом. В идеале необходима дополнительная опора на трость.
Повседневные дела.
Во время уборки, готовки, работе в саду используйте средства домашней механизации, а также безопасные позы. Избегайте скользких половиков, плохо освещенных мест, неустойчивых стремянок. Садясь в автомобиль, сначала займите устойчивое положение сидя, а затем поставьте в салон обе ноги.
Спорт.
После лечения коксартроза путем эндопротезирования оптимальная физическая активность – ходьба на лыжах. Предпочитаете езду на велосипеде? Обзаведитесь моделью с «дамской рамой». И не забывайте о закаливании солнцем, воздухом и водой – лучшей профилактике осложнений.
Сон.
Спать рекомендуют на здоровом боку, с подушкой между ног для стабилизации положения тела.
Пересмотрите свое отношение к домашним животным: самые крупные – часто становятся причиной травм
Как видите, эндопротезирование сустава накладывает ряд серьезных ограничений. При их игнорировании быстро наступают осложнения. В свою очередь, реабилитация после внутрисуставных инъекций «Нолтрекс», так же показанных при артрозе 3 степени, проходит значительно быстрее и гораздо менее болезненно за счет мягкого восстановления вязкости синовиальной жидкости.
Курс из нескольких инъекций позволяет вести полноценную жизнь в течение 9-18 месяцев, не задумываясь о том, как встать с кровати, с какой ноги начать подниматься по лестнице и кому отдать любимого домашнего питомца. Поинтересуйтесь такой возможностью у лечащего врача-ортопеда, прежде чем соглашаться на серьезную хирургическую операцию.
Первые упражнения
У пациента после операции может возникнуть психологический дискомфорт и неделание двигаться
Важно преодолеть подобную неуверенность, начать двигаться. Первые занятия даются врачом для увеличения скорости восстановления
Примеры:
Начинаем заниматься икроножными мышцами: лежа отклоняем стопу на себя и от себя. Проводится обеими ногами несколько раз в течении часа.
Работа с мышцами бедра: прижимаем обратную сторону коленного сустава к кровати, затем немного держим так некоторое время.
Упражнение делаем с помощью подушки или валика
Медленно и осторожно поднимаем бедра, подложив под него полотенце. Угол при этом должен быть не более 90 градусов.
Показания и противопоказания к операции
Показания:
- Недостаток объема кости при необходимости имплантации. Часто остеопластику выполняют одновременно с имплантацией
- Косметические дефекты, вызванные убылью размера челюстей (формирование глубоких морщин в области губ)
- Посттравматическая атрофия
- Генерализованная форма пародонтита
Противопоказания:
- Иммунные заболевания
- Онкология
- Нарушение свертываемости крови
- Любые болезни в острой стадии или фазе обострения
- Беременность и грудное вскармливание (разрешено лишь при одобрении гинеколога во втором триместре)
- Тяжелые патологии сердечно-сосудистой системы
- Сахарный диабет в стадии декомпенсации
- Эпилепсия и психические расстройства
- Заболевания лор-органов (до полного излечения)
Противопоказания
Несмотря на хорошую переносимость и отсутствие побочных эффектов, у нового метода имеются противопоказания.
Абсолютные
Состояния, при которых PRP-лечение строго противопоказано:
- беременность;
- кормление грудью;
- период менструаций;
- онкологические и аутоиммунные недуги;
- нарушение процесса свертываемости крови;
- низкое содержание тромбоцитов (тромбоцитопения);
- показатель гемоглобина меньше 90 г/л;
- состояние иммунодефицита.
Если у пациента есть одно из перечисленных состояний, курс либо переносится, либо отменяется.
Относительные
Это проходящие явления, после которых можно приступить к процедурам. В этом списке:
- острые инфекционные и вирусные болезни – ГРИПП, ОРВИ, герпес, кишечные инфекции и т.д.;
- высокая температура тела, превышающая 38С;
- прием лекарств, которые влияют на свертываемость.
После выздоровления или отмены препаратов, человек имеет возможность использовать плазмотерапию.
Лечение заболеваний кисти руки
В любом случае при возникновении дискомфорта необходимо обратиться к врачу, так как при затягивании может образоваться серьезная проблема. Ведь ежедневно мы делаем много работы руками, а значит, при болях теряется работоспособность. Этим нельзя пренебрегать. Конечно, если вы получили травму, то необходимо лишь время и терпение и боль пройдет, а рука вернется в привычное состояние. По мере выздоровления ткани восстанавливаются.
Но чтобы рука быстро восстановилась, необходима работа по реабилитации. Эта процедура очень важна для выздоровления, иначе могут возникнуть проблемы с невозможностью движений в будущем. Поэтому разработке необходимо уделять много времени.
Возможные осложнения при лечении
Первую перевязку после пересадки лоскута желательно делать через 2-3 дня после операции. За это время большая часть лоскута прирастает к грануляционной ткани и не отрывается при смене повязки. В любом случае смену повязки надо проводить крайне аккуратно, снимая ее послойно с помощью инструмента.
Во время перевязки отмечается фиксация пересаженного лоскута к грануляциям, убираются не прихватившиеся кусочки кожи. Если отмечается локальная инфекция, то берется посев и используются повязки с антисептиками.
Донорскую рану можно не открывать, если не наблюдается признаков ее инфицирования. Достаточно поменять повязку сверху. Со временем кожа эпителизируется и повязка отойдет сама. Обычно через на 14 — 21 день после операции.
Ссылки [ править ]
- Weerda, Хилько (2001). Реконструктивная пластическая хирургия лица: руководство по решению проблем . ISBN 1-58890-076-2.
- . Уход за ожоговым центром .
- Леонард, DA; Mallard, C .; Albritton, A .; Torabi, R .; Мастроянни, М .; Sachs, DH; Курц, Дж. М.; Четруло, Калифорния (декабрь 2017 г.). . Бернс . 43 (8): 1717–1724. DOI . PMC . PMID . — Массачусетская больница общего профиля (27 мая 2014 г.).
- Лима-младший, Эдмар Масиэль; де Мораес Филью, Маноэль Одорико; Коста, Бруно Алмейда; Фешине, Франсиско Вагнальдо; де Мораес, Мария Элизабет Амарал; Сильва-Джуниор, Франсиско Раймундо; Соареш, Мария Флавиан Араужу ду Насименто; Роча, Марина Беккер Сейлз; Леонцинис, Кибела Мария Филопимин (июнь 2019 г.). . Журнал отчетов о хирургических случаях . 2019 (6). DOI . PMC . PMID .
- . Калифорнийский университет в Дэвисе . 17 сентября 2018.
- Баррет-Нерин, Хуан; Херндон, Дэвид Н. (2004). Принципы и практика ожоговой хирургии . Нью-Йорк: Марсель Деккер. ISBN .
- Синха S, Шрайнер AJ, Biernaskie J, D Никерсон, Габриэль В.А. (июнь 2017 г.). «Лечение боли на донорских участках кожных трансплантатов: обзор и клинические рекомендации». J Trauma Acute Care Surg . DOI . PMID .
- Бенджамин С Вуд; Кристиан Н. Кирман; Джозеф А. Молнар (10 мая 2018 г.). . Medscape . Проверено 9 июля 2019 года .
- . Энциклопедия хирургии . Проверено 19 сентября 2012 года .
- Штатный писатель (17 февраля 2017 г.). . Dermatology Times . Проверено 24 декабря 2020 года .
- Dolezalek, Холли (17 апреля 2013). . Финансы и коммерция . Проверено 24 декабря 2020 года .
Подготовка к отопластике
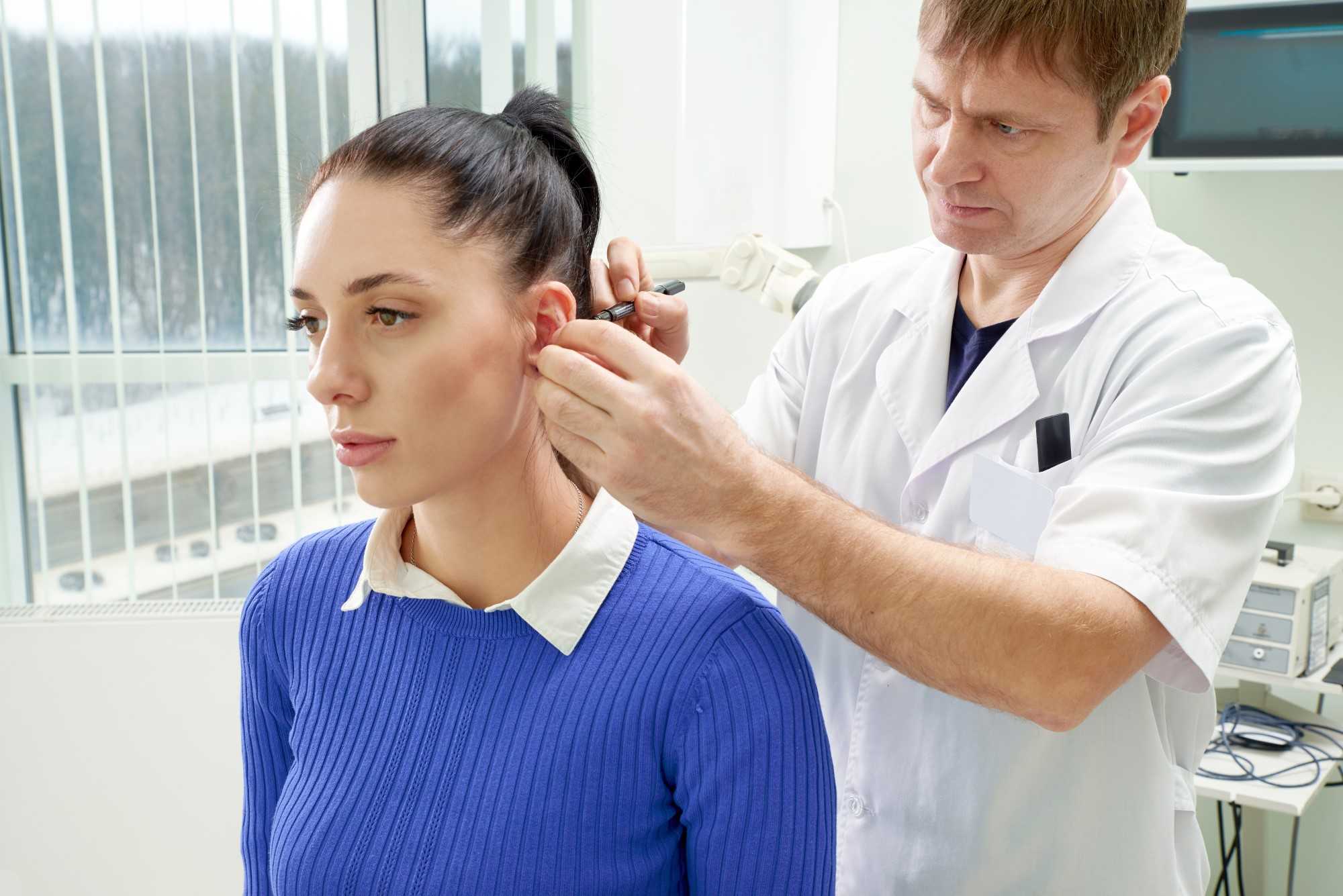
Специальной подготовки не требуется. За 14 дней до пластики необходимо отказаться от приема препаратов, которые разжижают кровь. Если операция проводится под общим наркозом, то за 24 часа до ее начала необходимо скорректировать рацион питания. Пища должна быть легкой, принимать ее нужно в небольших количествах. В день операции нельзя пить и есть.
Желательно временно отказаться от приема алкоголя и табакокурения. В течение нескольких недель перед операцией необходимо избегать стрессов, правильно питаться, соблюдать режим труда и отдыха. При наличии показаний врач может назначить прием поливитаминов для укрепления иммунитета. Многих интересует, когда можно мыть голову? Сделать это необходимо в день перед операцией.
Как проходит операция
Как делается отопластика? Основной задачей данного вмешательства является придание уху нужного положения. Чтобы сделать ушную складку более эластичной, растянуть, ее предварительно делают тоньше. Главное во время операции не подтянуть раковину слишком близко к черепу, ведь сильно прижатые уши смотрятся также не эстетично, как лопоухие.
Продолжительность операции составляет около двух часов.
За это время пластический хирург последовательно выполняет следующие действия:
- надрезает заднюю поверхность раковины;
- иссекает избыток хрящевой ткани;
- фиксирует ухо в нужном положении;
- накладывает косметические швы.
Сразу после операции на ушки накладывают специальную эластичную повязку, чтобы закрепить полученные результаты и зафиксировать раковину в нужном положении. Если в ходе вмешательства была изменена форма хряща, то для поддержания его в нужном положении на уши вначале накладывают валики и только потом бандаж или повязку.
Классификация трансплантатов для пересадки
Для трансплантации кожи предпочтительно забирать материал у самого пациента (аутотрансплантат). Если это невозможно, используют живого или умершего донора (аллотрансплантат). Иногда врачи используют кожу животных, особенно свиней. В развитых клиниках практикуется выращивание синтетической кожи — эксплантата.
В зависимости от глубины поражения материал для трансплантации делится на три типа:
- тонкие — до 3 мм. Биоматериал состоит из верхнего и дополнительного слоев кожи и имеет небольшое количество эластичных волокон;
- средний — 3-7 мм. Он состоит из сетчатого слоя, богатого эластичными волокнами;
- толщина — до 1,1 см. Он покрывает все слои дермы.
Выбор материала зависит от места ожога, его размера и индивидуальных особенностей тела.
Рекомендации по восстановлению
В пластике лица реабилитация, как и в других сферах пластической хирургии, играет одну из ключевых ролей в получении качественного конечного результата. Для этого пациент обязан придерживаться всех назначений и рекомендаций своего хирурга, а также обсуждать с ним все потенциальные проблемы и сомнения, консультироваться перед приемом лекарств или походом на процедуры.
Чтобы максимально снизить появление отечности, рекомендуется спать на спине, предварительно приподняв изголовье, в полулежачем положении. Мыть голову можно через 2-7 дней после вмешательства. Потребуется скорректировать свой рацион, убрав из него соль и острые специи, также рекомендовано ограничить потребление твердой еды, чая и кофе. Пользоваться косметикой по уходу за кожей можно не ранее, чем через неделю после операции. При этом желательно отдать предпочтение средствам без содержания спирта.
С какими показаниями обращаться
Основным показанием к проведению хирургической обработки является глубокое повреждение кожи и тканей. То есть, простая ссадина или царапина не требуют проведения ПХО, а при укушенных, глубоких колотых, резаных, ушибленных либо размозженных ранах требуется участие хирурга.
Хирургическая обработка нужна при:
- поверхностных ранениях с повреждением кожи, мягких тканей и расхождением краев раны;
- глубоких колотых, резаных и размозжённых ранах;
- обширных ранениях с повреждением костных структур, сухожилий, нервов;
- ожоговых ранах и ранах вследствие обморожения;
- при загрязненных ранах.
Своевременно проведенная ПХО обеспечивает быстрое заживление раневой поверхности, полноценное восстановление слизистой, мышц, сухожилий, нервов и костных структур, предупреждает возможность инфицирования и развития серьезных осложнений. В клинике GMS квалифицированная хирургическая помощь осуществляется без выходных, в любое удобное для Вас время.
Подготовка, диагностика
В некоторых случаях, перед проведением ПХО может потребоваться дополнительная диагностика:
- УЗИ мягких тканей для обнаружения затеков, гематом, карманов;
- зондирование раны.
Дополнительные исследования позволяют хирургу максимально точно оценить объем вмешательства и подобрать наиболее результативную тактику лечения.
Как выполняется ПХО
Существует первичная хирургическая обработка ран (ПХО) и вторичная хирургическая обработка (ВХО). ПХО применяется при свежих, неосложненных повреждениях, ВХО – при уже инфицированных, старых ранах. Обе процедуры проводятся в стерильных условиях с применением анестезии. Для нормального восстановления и заживления тканей, врач удаляет все поврежденные нежизнеспособные участки (иссекает края, дно и стенки раны), останавливает кровотечение и накладывает шов.
Заключительный этап вмешательства имеет несколько вариантов:
- послойное ушивание раны;
- наложение шва с оставленным дренажем (если есть риск инфекции);
- рана временно не ушивается (при наличии инфекционного процесса в случае позднего обращения за помощью, сильном загрязнении раны, массивном повреждении тканей и т.д.).
При наличии повреждения костных структур, нервов, сухожилий или сосудов, хирург проводит манипуляции по восстановлению их целостности. В случае серьезных травм, может понадобиться вмешательство в условиях стационара, куда пациента переведут для оказания помощи.
У вас есть вопросы?
С радостью ответим на любые вопросы
Координатор Татьяна
Особенности реабилитационного периода
После хирургической обработки при необходимости, проводится короткий курс антибиотикотерапии, для предупреждения развития воспаления. Необходимо тщательно придерживаться рекомендаций врача о частоте перевязок, правилах гигиены, дозирования физических нагрузок. Через 1-2 дня после процедуры, необходимо прийти на контрольный осмотр к хирургу и удаление дренажа (если он был установлен).
Сроки реабилитации
Длительность реабилитационного периода меняется в зависимости от того, насколько сложная и объемная проводилась операция. К примеру, подтяжка открытым доступом, предполагающая отслоение тканей под общим наркозом, потребует более долгого восстановительного срока, чем ультразвуковая подтяжка без хирургического вмешательства.
Назвать точные сроки очень сложно, потому что, помимо типа операции, есть и множество других факторов, влияющих на длительность и сложность реабилитации. Главным образом это индивидуальные особенности организма, от которых зависит срок заживления тканей и общее самочувствие в это время. Хирург обозначит примерные сроки после более детального изучения состояния пациента.


































