Как проводится колоноскопия
Колоноскопия проводится через анальное отверстие. Процедура неизбежно связана с определенным дискомфортом и болью
Понимая это, врач действует осторожно и аккуратно, стремясь свести возможные неприятные и болевые ощущения к минимуму.
Для проведения процедуры необходимо будет раздеться снизу до пояса, лечь на кушетку или диагностический стол на левый бок, подтянув колени к груди.
Колоноскоп вводится в просвет прямой кишки и постепенно продвигается по ходу кишечника. Исследование занимает от 20 до 60 минут. Большее время требуется, если проводятся манипуляции (взятие биопсии, удаление полипа).
Причины развития микроспории
Микроспория развивается после попадания грибов рода Microsporum на кожные покровы. Сам контакт грибка с кожей не всегда приводит к заражению: восприимчивость к инфицированию развивается в результате недостаточного соблюдения правил гигиены и слабого иммунитета, поэтому больше всего микроспории подвержены дети младше 12 лет. Единичные инфекции нередко перерастают во вспышки заболеваемости в детских коллективах. Еще один предрасполагающий фактор — недостаточно высокая плотность кератина кожи и волос у детей. По этой причине у взрослых поражения волосистой части головы встречаются намного реже.
Взрослые не застрахованы от микроспории, однако встречаются с ней намного реже, чем дети. Это объясняется более совершенной иммунной системой, устоявшимся гормональным фоном и соблюдением правил гигиены. Среди взрослых микроспорией чаще всего болеют молодые женщины, что объясняется наличием в их коже фунгистатических органических кислот.
Грибы рода Microsporum очень устойчивы во внешней среде: даже в условиях, неблагоприятных для большинства патогенных микроорганизмов, они способны сохранять свои инфицирующие свойства на протяжении нескольких месяцев (иногда даже нескольких лет).
 Причиной микроспории у человека становится контакт с больным животным. Фото: Todestoast / Wikipedia (CC BY-SA 4.0)
Причиной микроспории у человека становится контакт с больным животным. Фото: Todestoast / Wikipedia (CC BY-SA 4.0)
Как проводится процедура?
Процедура редко занимает более тридцати минут в случае рентгеновской денситометрии и пятнадцати – в случае ультразвуковой. Все, что нужно сделать пациенту, – занять определенное положение на специальном столе для диагностики. Над исследуемым участком будет расположен детектор. Если вы не знаете, как проводится денситометрия костей, стоит узнать, что такой датчик может перемещаться над разными областями тела пациента. Уровень прохождения лучей через тело замеряется и записывается специальной программой, после чего данные подлежат обработке. Иногда части тела пациента фиксируют специальными приспособлениями, чтобы свести их подвижность к нулю, а также просят человека задержать дыхание, чтобы получить максимально четкое изображение.
Стационарное исследование
Важно узнать, что такое денситометрия, что это за процедура и чего от нее ожидать перед тем, как пройти такое обследование. Вы можете пройти диагностику во врачебном кабинете с использованием стационарного аппарата
Представляет собой специальный стол с датчиками, на который нужно ложиться пациенту.
Моноблочным оборудованием
Нередко люди задаются с вопросом: «Денситометрия: что это такое, как ее проводят?», – когда им назначают такое исследование. Производиться диагностика может и при помощи переносного оборудования. Однако это не означает, что процедура может быть проведена вне диагностического центра, поскольку речь идет о рентгеновском излучении. При помощи моноблочного оборудования удобно осуществлять осмотр костей фаланг пальцев, пяточной.
Недостатки исследований на бактериальный посев
- Длительное время проведения анализа. Нужно не только выявить возбудителя, но и определить его чувствительность, что занимает много времени. К сожалению, ускорить этот процесс нельзя. Бактерии вырастают в термостате – приборе, поддерживающем нужную температуру, за определённое время. Ускорение приведет к искажению результатов.
- Не все представители микрофлоры высеваются в питательную среду – существуют виды, которые невозможно вырастить в лабораторных условиях.
- Возможность ложноотрицательного результата, который возникает, если пациент перед сдачей материала принимал антибиотики или использовал местные антибактериальные препараты.
Что такое соскоб?
Грибковые (микотические) поражения стали настоящей проблемой. Все больше пациентов приходят на прием к с запущенными формами заболевания. Взятие соскоба и дальнейший морфологический анализ позволяют поставить точный диагноз и провести своевременное лечение. Кроме диагностики грибковых заболеваний, соскоб кожи способен определить наличие папиллом, гемангиом и других предопухолевых и опухолевых новообразований.
Соскоб на грибок – это простая процедура по забору биологического материала для последующей диагностики грибковой инфекции. Манипуляция совершенно безопасна и не причиняет вред здоровью. Известно, множество заболеваний, вызванных грибковой микрофлорой. Самые распространенные по частоте – это кандидозы (поражение кожи и слизистых), онихомикозы (поражение ногтей), стригущий лишай, молочница и пр. По результатам анализа врач-дерматолог подбирает пациенту эффективную терапию.
Взятие соскоба с кожи и ногтей — 700
Денситометрия: особенности процедуры
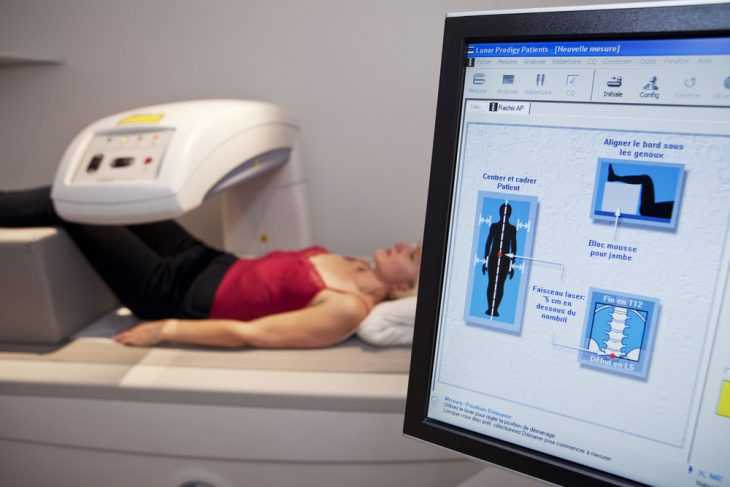 Денситометрия костей представляет собой процедуру, которая основана на рентгеновском излучении. Все дело в том, что ткани организма человека совершенно по-разному пропускают излучение, в зависимости от своей плотности. Оценка плотности непрозрачных тканей осуществляется путем замеров ослабевания рентгеновского излучения, прошедшего через них. Костная ткань имеет наивысшую плотность во всем организме, поэтому исследование ее иными путями становится невозможным. В связи с этим при подозрениях на костные заболевания человеку придется узнать, что это за процедура – денситометрия, как она проводится и что сможет показать.
Денситометрия костей представляет собой процедуру, которая основана на рентгеновском излучении. Все дело в том, что ткани организма человека совершенно по-разному пропускают излучение, в зависимости от своей плотности. Оценка плотности непрозрачных тканей осуществляется путем замеров ослабевания рентгеновского излучения, прошедшего через них. Костная ткань имеет наивысшую плотность во всем организме, поэтому исследование ее иными путями становится невозможным. В связи с этим при подозрениях на костные заболевания человеку придется узнать, что это за процедура – денситометрия, как она проводится и что сможет показать.
Иммунологическое и биологическое исследования
Иммунологические методы исследования используют для выявления специфической перестройки организма и серологической диагностики грибковых заболеваний. Для обнаружения специфических антител в сыворотке пробы проводят следующие серологические реакции: агглютинации, преципитации, связывания комплемента, иммунофлюоресценции с соответствующими антигенами.
Аллергическое состояние организма больного выявляют с помощью аллергических кожных проб. Аллергены наносят на скарифицированную кожу по Пирке или втиранием в кожу по Моро, внутрикожно по Манту, а также уколом в кожу. С помощью этих проб выявляют аллергические реакции как немедленного, так и замедленного типа, что позволяет оценить состояние гуморального и клеточного иммунитета.
Для выявления специфической сенсибилизации лимфоцитов используют реакции дегрануляции базофилов, агломерации и альтерации, тест бластной трансформации, подавления миграции макрофагов и т. п.
Сопоставление результатов серологических и аллергических реакций оказывается полезным как для диагностики, так и для прогноза течения микозов.Биологический метод. Используется для лабораторной диагностики глубоких и особо опасных микозов. Основан на заражении животных патологическим материалом от больного или культурой исследуемого гриба. Осуществляется в специальных лабораториях.
Способы лечения выпадения волос
Для лечения алопеции нужно использовать комплексный подход: массаж, лекарственные средства и витаминные комплексы, использование специализированных шампуней и салонные процедуры
Важно отметить, что отказ от вредных привычек, сбалансированное питание и восстановление режима сна и бодрствования также играют большую роль при терапии выпадения волос.. Методы лечения выпадения волос:
Методы лечения выпадения волос:
- Хирургический — рубцовой алопеции можно произвести пересадку волосяных фолликул. Хирургические операции многим пациентам не по карману, а для кого-то операции – не приемлемое решение из-за наличия противопоказаний.
- Физиотерапия. Лечебные средства наносятся на кожу и нагреваются при помощи специальных приборов. Здесь в ход идет лазерная терапия. Лазер стимулирует все обменные процессы в организме и лечение волос происходит активнее.
- Инъекционный метод — улучшает рост волос, пробуждает «спящие» луковицы, устраняет перхоть и борется с заболеваниями кожи головы при помощи введения в кожу головы специальный коктейль. Комплекс препаратов для процедуры содержит в себе все необходимые витамины, микроэлементы, питательные вещества, полезные аминокислоты и прочее.
- Терапевтический метод – использование мазей, масок, шампуней, кондиционеров, народных средств.
Часто женщины прибегают к домашнему уходу. Но народные средства не могут справиться с проблемой облысения лучше, чем профессиональные салонные процедуры.
Выпадение волос у женщин – норма и алопеция
Выпадение волос у женщин – это состояние активной потери волос.
Обычно люди теряют до 100 одиночных волосков в день. Выпадение волос является частью естественного баланса – некоторые волосы выпадают, в то время как другие растут. В том случае, если баланс нарушается в сторону их выпадения при одновременном снижении роста, развивается патологическое выпадение волос. Медицинское название этого процесса – алопеция.
Волосы проходят три цикла развития, нарушение любого из них приводит к выпадению волос.
Жизненный цикл волос:
- Фаза анагена (фаза роста). Может длиться от двух до восьми лет. Эта фаза обычно относится к примерно 85-90% волос на голове.
- Фаза катагена (переходная фаза). Это время, в течение которого волосяные фолликулы сокращаются. Занимает около двух-трех недель.
- Фаза телогена (фаза покоя). Занимает от двух до четырех месяцев. В конце этой фазы волосы выпадают.
Выпадение волос у женщин – причины и лечение
Диагностика состояния волос – фототрихограмма
Более достоверные результаты диагностики можно получить посредством проведения фототрихограммы. Для диагностики используется специальное оборудование, которое через датчик передает всю информацию на компьютер. В результате все полученные данные обрабатываются посредством специальной программы и выводится диагноз с данными на монитор.
Такая разновидность трихограммы проводится в два этапа.
Лучшие материалы месяца
- Коронавирусы: SARS-CoV-2 (COVID-19)
- Антибиотики для профилактики и лечения COVID-19: на сколько эффективны
- Самые распространенные «офисные» болезни
- Убивает ли водка коронавирус
- Как остаться живым на наших дорогах?
Первый этап подразумевает выбривание небольшого участка на голове (приблизительно один квадратный сантиметр). Часто для получения более точных данных исследования выбривают несколько участков на голове (один должен быть на затылочной части). Кожа на выбритом участке подкрашивается специальными красящими веществами.
На втором этапе с помощью датчика, камеры и компьютера через два-три дня проводится исследование подготовленных участков кожи. Доктором-трихологом делается ряд снимков.
Все полученные снимки обрабатываются компьютером: подсчитывается количество активных волос (в фазе роста), пассивных волос (в фазе сна), количество вросших волос и т. д.
После проведения диагностики и получения всех необходимых результатов врач-трихолог подбирает максимально эффективное и адекватное лечение. Стоит отметить, что терапия обычно назначается как минимум на полгода, после чего в обязательном порядке необходимо пройти повторную диагностику.
Больше свежей и актуальной информации о здоровье на нашем канале в Telegram. Подписывайтесь: https://t.me/foodandhealthru
Будем признательны, если воспользуетесь кнопочками:
Особенности исследования
Регистрация зрительных вызванных потенциалов – это классическое исследование при диагностике некоторых специфических заболеваний нервной системы. На данный момент регистрация ЗВП входит в список рекомендуемых процедур в рамках комплексной диагностики рассеянного склероза и других заболеваний, связанных с явлением демиелинизации.
Еще одно серьезное преимущество обследования – возможность оценить состояние зрения у детей (начиная с трехмесячного возраста). Благодаря тому, что процедура полностью безболезненная и не вызывает неприятных ощущений, дети легко переносят исследование. От ребенка требуется неподвижность, поэтому при обследовании новорожденных и грудных малышей требуется дождаться сна. Наибольшую эффективность метод ЗВП показывает при диагностике наследственных и врожденных аномалий, которые могут вызывать вопросы при проведении стандартного обследования.
Показания
- Диагностика демиелинизирующих заболеваний (в частности, рассеянного склероза).
- Диагностика врожденных аномалий зрения.
- Подозрение на болезнь зрительных нервов.
- Для оценки уровня функционального поражения зрительных нервов.
- Для дифференциации заболеваний, связанных с физическим поражением оптического аппарата от заболеваний, связанных с поражением нервного волокна.
- В рамках комплексной диагностики при опухолях мозга, невритах, нейроинфекциях.
- При атрофии зрительного нерва.
- Наличие нехарактерных для конкретного заболевания жалоб на работу органов зрения.
Андрогенная алопеция
Андрогенная алопеция — наиболее распространенный тип потери волос, поражающий до 70% мужчин и до 40% женщин (8). Гистологическое исследование выявляет уменьшение размера терминальных волосяных фолликулов в генетически предрасположенных областях кожи головы, укорочение фаз роста волос и уменьшение толщины стержней волос (8). Структура потери волос характеризуется: у мужчин углублением линии роста волос на висках и потерей волос в области макушки (тип Норвуда-Гамильтона); у женщин диффузным поредением срединной линии верхней части головы (тип Людвига) (рисунок 1).
Трихограмма
Трихограмма оценивает относительное количество активно растущих (анаген) волос и покоящихся (телоген) волос: нормальное соотношение 80% и 20% соответственно.
Андрогенная алопеция у мужчин обусловливается генетическим вариантом рецептора андрогена (8, 9). Дигидротестостерон (DHT), синтезируемый из тестостерона под действием фермента 5a-редуктазы, играет ключевую роль (10). Нет никакой ассоциации мужского облысения и уровней андрогена в крови; скорее это состояние, как считается, отражает генетически измененную чувствительность волосяных фолликулов в зонах поражения к нормальным уровням циркулирующего андрогена. К этому причастны, по-видимому, многочисленные гены (9). Ген рецептора андрогена находится на X хромосоме; таким образом, предрасположенность к развитию андрогенной алопеции в будущем может быть унаследована материнской линии (e6).
Данные по андрогенной алопеции у женщин немногочисленны, но и здесь также существуют явные доказательства генетической предрасположенности (e7).
Адекватная диагностическая оценка андрогенной алопеции, включая диагностический алгоритм, была представлена в европейском консенсусном заявлении в 2011 (11) со следующими главными заключениями:
- Мужчины с типичным паттерном облысения не нуждаются в дальнейшем лабораторном обследовании. Диагноз может быть выставлен на основании только клинической картины.
- Женщинам нужно провести дальнейшее лабораторное обследование в зависимости от анамнеза и физикальных данных. Показано гинеколого-эндокринологическое обследование при наличии признаков гормональной дисрегуляции (акне, гирсутизм).
Андрогенная алопеция
Андрогенная алопеция, наиболее распространенный тип облысения, вызвана генетической предрасположенностью и отражает чувствительность волосяных фолликулов к циркулирующим андрогенам.
Для чего применяется метод сцинтиграфии?
Метод сцинтиграфии применяется в диагностике и оценке эффективности лечения заболеваний щитовидной и поджелудочной железы, почек, сердца, легких, опорно-двигательного аппарата. Преимущества сцинтиграфии:
- Позволяет распознать патологию на ранней стадии, когда изменений в органе еще нет, но его работа уже нарушена. Сцинтиграфия показывает нарушения в работе органа на 1-1,5 года раньше, чем рентгеновское исследование.
- Из всех радиологических методов исследования сцинтиграфия наиболее безопасна. Противопоказанием к проведению исследования считается беременность и кормление грудью.
- Благодаря незначительным дозам излучения, исследование можно проводить регулярно: опорно-двигательного аппарата — 1 раз месяц; щитовидной железы — 2 раза в месяц; печени — 1 раз в неделю; почек — каждый день.
- Сцинтиграфия позволяет оценить не только статичное изображение органа, но и его функциональные особенности.
- Метод дает возможность оценить объем поражения.
- Сцинтиграфия при выявленном новообразовании позволяет определить злокачественное оно или доброкачественное.
Исследование не требует предварительной подготовки пациента. Сцинтиграфия сердца дает возможность определить патологические изменения на ранней стадии, оценить риск развития осложнений и выбрать наиболее эффективную тактику лечения.

Сцинтиграфия опорно-двигательного аппарата показывает:
- источник боли (кости или мягкие ткани), что позволяет поставить точный диагноз;
- переломы, которые не видны на рентгеновском снимке;
- реальное распространение при воспалении костной ткани — остеомиелите
Сцинтиграфия щитовидной железы выявляет:
- причину повышенной или пониженной функции щитовидной железы и узлы, которые могут представлять собой опухолевые образования
- доброкачественные опухоли – «горячие» узлы, которые требуют удаления
Сцинтиграфия почек
- оценивает работу каждой почки
- позволяет определить, почка поменяла свой внешний вид из-за болезни или патология органа была врожденной
- перед операцией на почке позволяет узнать, насколько хорошо работает вторая почка
Повторная сцинтиграфия после лечения показывает эффективность проведенной терапии.
Сцинтиграфия печени, селезенки, желчного пузыря выявляет цирроз и гепатит, а также:
- диагностирует опухоли печени размером более 3 см
- дает оценку желчеобразующей функции печени и желчного пузыря
- позволяет определить из-за чего возникла механическая желтуха
Запись на консультацию круглосуточно
+7 (495) 151-14-53+7 (861) 238-70-54+7 (812) 604-77-928 800 100 14 98
Как подготовиться к процедуре
Для получения точного результата кольпоскопию рекомендуют проводить в первые 2-4 дня после окончания месячных. Не запрещено проводить её и в другой день цикла, исключение – менструация, так как выделения не дадут тщательно осмотреть органы.
Важный момент — кольпоскопию лучше проходить в первой фазе цикла. После овуляции в канале шейки скапливается слизь в большом количестве, поэтому иногда происходит искажение результатов. Кроме того, во второй половине менструального цикла ткани регенерируют гораздо медленнее, что увеличивает вероятность появления неприятных ощущений во время процедуры.
Подготовка к кольпоскопии требует соблюдения следующих правил:
- Отказ от сексуальных контактов за 2 дня до процедуры;
- В этот период запрещается использовать вагинальные свечи, спреи, таблетки и кремы, проводить спринцевание. Если женщина проходит курс терапии с их использованием, то следует проконсультироваться по этому поводу у гинеколога.
- Не принимать ванную, а временно перейти на душ.
- Личная гигиена должна осуществляться только путём обмывания половых органов водой, без применения специальных средств.
Для чего применим метод?
Метод применим в диагностических целях, а также работает как оценка эффективности лечения различных органов.
У метода есть преимущества, которые трудно переоценить. Среди них:
- Распознавание заболевания на ранней его стадии, причем намного раньше, чем исследование рентгеновское;
- Безопасность;
- Возможность проведения исследования регулярно, так как дозы излучения минимальны;
- Возможность оценить функциональные особенности исследуемого органа;
- Возможность оценить масштаб поражения;
- Различение новообразований злокачественных и доброкачественных;
- Предварительная подготовка к исследованию не нужна.
Лапароцентез
Признаки выпадения волос
- после мытья головы выпадает более 15 волосков;
- на расческе остается большое количество волос;
- на голове появляются отдельные «островки», лишенные волос;
- может быть частичное выпадение ресниц и бровей;
- зуд и шелушение кожных покровов головы.
Выпадение волос часто указывает на наличие определенных нарушений или заболеваний в организме. Чтобы правильно бороться с проблемой алопеции (облысения), нужно разобраться в причинах ее появления.
Причины выпадения волос
- генетическая предрасположенность;
- действие вредных химических веществ, радиации – часто выпадение волос происходит после проведения химиотерапии при лечении онкологии;
- развитие аутоиммунных заболеваний;
- болезни желудочно-кишечного тракта;
- нарушенное кровообращение кожи головы и шейного отдела;
- развитие инфекций, распространение паразитов;
- перенесенные операции и травмы;
- неправильное питание или изнурительные диеты;
- недостаток витаминов в организме;
- сильный стресс, депрессия;
- длительный прием лекарственных средств.
Перечисленные выше причины облысения относятся как к мужчинам, так и к женщинам. Однако, рассмотрим более подробно причины выпадения волос у женщин. Чаще всего причиной неприятной проблемы могут стать изменения гормонального фона женщины. Усиленное выпадение волос у женщин часто начинается через несколько недель после родов и может продолжаться до нескольких месяцев. Такое часто случается из-за повышенного уровня стресса, усталости, недосыпа, снижения уровня белка в организме.
Во время самой беременности также могут выпадать волосы, особенно, если будущая мама не придерживается сбалансированного питания. Из-за дефицита нутриентов появляется облысение, так как большая часть питательных и полезных веществ уходит на поддержание здоровья малыша в утробе.
Организм женщины в возрасте от 40 лет снова претерпевает гормональную перестройку из-за того, что готовится к менопаузе. Нестабильное эмоциональное состояние женщины в этот период и снижение метаболизма также сказывается на состоянии волосяных фолликул, волосы получают недостаточное питание и ослабевают.
Что касается неправильного ухода за волосами: постоянное использование фена, плойки или утюжка для волос, окрашивание химическими веществами и прочее лишь усугубляют уже имеющуюся проблему и вряд ли самостоятельно могут стать истинной причиной облысения.

Обязательно ли лечить молочницу?
В большинстве случаев грамотное лечение молочницы, которая чаще всего вызывается условно-патогенными грибами Candida albicans, приводит к полному выздоровлению. Не смотря на то, что около половины женщин отмечают рецидивирующий характер кандидоза влагалища (молочницы), только 5-8% случаев заболевания переходят в хроническую форму.
Важно! Лечение молочницы должно проводиться в обязательном порядке. Без должной терапии воспаление может распространяться на другие органы, способствуя различным осложнениям
Без лечения вагинальный кандидоз может осложняться эндометритом и сальпингоофоритом (воспалением слизистой оболочки матки, а также маточных труб и яичников соответственно), что, в свою очередь, может стать причиной бесплодия или эктопической беременности.
Наличие серьезных заболеваний, которые плохо поддаются лечению и серьезно нарушают работу иммунитета, также не является причиной опускать руки. Во-первых, при должном внимании часто удается достичь стойкой ремиссии. Во-вторых, бесконтрольное течение кандидоза в таких случаях может приводить к серьезным, угрожающим жизни осложнениям.
Фото: eddows-animator / freepik.com
Основу лечения молочницы составляют противогрибковые препараты: флуконазол, клотримазол и другие средства из класса азолов. В зависимости от тяжести поражения и индивидуальных особенностей человека они могут назначаться в виде таблеток или капсул для перорального приема или мазей, кремов или вагинальных свечей для местной терапии. Дополнительно применяют антисептики для обработки зоны воспаления, пробиотики – для восстановления нормальной микрофлоры, при сопутствующем нарушении работы иммунной системы – иммуномодуляторы.
Нужно ли лечить партнера? Можно ли заниматься сексом во время лечения молочницы?
Молочница не относится к числу инфекций, передающихся половым путем. Однако грибы могут распространяться от человека к человеку при прямом контакте, в том числе – во время полового акта. Поэтому, при наличии симптомов кандидоза у полового партнера, он также должен пройти соответствующее обследование и лечение.
Интимная близость при активной молочнице должна быть ограничена и по ряду других причин. В первую очередь, механическое воздействие на ткани и контакт с барьерными контрацептивами замедляют процесс восстановления пораженных слизистых и способствуют дальнейшему сохранению воспалительного процесса. Это снижает эффективность местного лечения.
Также секс часто приводит к инфицированию партнера. В одном случае это может спровоцировать молочницу, в особенности если у партнера есть склонность к грибковым инфекциям или имеются нарушения работы иммунитета, обусловленные сахарным диабетом, ВИЧ или другими заболеваниями. В другом – партнер станет бессимптомным носителем грибка. Это значит, что повторные половые контакты с этим человеком в будущем могут стать причиной рецидива заболевания уже после прохождения курса терапии.
Сколько времени нужно на лечение молочницы?
Сроки лечения напрямую зависят от течения заболевания, наличия осложнений, сопутствующих патологий или состояний, а также формы выбранного лекарственного препарата. Большинство случаев острой молочницы требуют проведения местных процедур (спринцевания, нанесения мазей или введения вагинальных свечей) на протяжении 2-3 дней или же 1-2 кратного приема таблеток или капсул антимикотических лекарств. Как правило, ее симптомы проходят спустя этот же промежуток времени либо длятся несколько дольше.
Фото: atlascompany / freepik.com
Терапия рецидивирующего вагинального кандидоза более длительная и занимает от 1 до 2 недель использования вагинальных свечей или мазей. В качестве альтернативы назначается трехкратный прием пероральных средств с интервалом в 3 дня, что суммарно составляет 9 дней. Часто при этом рекомендовано дальнейшее поддерживающее лечение протяженностью до 6 месяцев.
Как долго проходит молочница при беременности?
Симптомы молочницы при беременности практически не отличаются от других этиологических форм заболевания, за исключением нескольких особенностей, например – склонности к рецидивам на фоне ослабления иммунитета.
Во время вынашивания ребенка рекомендуется избегать приема пероральных форм лекарств, поскольку они могут пагубно влиять на внутриутробное развитие плода и даже провоцировать самопроизвольные аборты на ранних сроках. Поэтому рекомендовано использование только вагинальных мазей или свечей, но более длительным курсом – 7-10 дней.
Методы диагностики заболеваний волос
Существуют следующие виды обследований:
- компьютерная диагностика, определяет состояние волос, изменение фолликул, помогает контролировать процесс лечения;
- фототрихограмма, для проведения процедуры применяют небольшие сбривания волос на разных участках, чтобы определить их количество на определенную площадь, помогает отслеживать динамику терапии алопеции;
- трихограмма, микроскопическое исследование извлеченных пинцетом корней волос;
- спектральный анализ, определяет химический состав, который накопился в волосах.
Также делают, исследования на наличие и количество определенного элемента.
Часто встречающиеся симптомы и манипуляции в дерматологии:
- Высыпания на коже
- Вызов дерматолога на дом
- Зуд в уретре
- Кожный зуд
- Кожная сыпь
- Профилактика случайных половых связей
- Новообразования кожи
- Пиодермия
- Розовый лишай
- Стрептодермия
- Чесотка
- Шелушение кожи
- Грибковые инфекции
- Кожная инфекция
- Гной на коже
- Пузыри на коже
- Папилломы на крайней плоти
- Венерические болезни
- Строение кожи


































