Подготовка к реоэнцефалографии (РЭГ)
Исследование проводится с 4 лет. РЭГ, как и предыдущие процедуры, безопасна для детей. На голову накладываются электроды, которые предварительно смазываются гелем. Гель абсолютно безвреден и не оставляет следов ни на коже, ни на одежде ребёнка. Основная сложность, которая возникает при проведении РЭГ у детей, это то, что ребенку сложно порой оставаться в спокойном состоянии какой-то промежуток времени. Исследование проводится натощак, либо после очень легкого завтрака (не принимать накануне тонизирующих напитков, сосудистых препаратов).
При себе необходимо иметь полотенце.
В чем разница между рентгеноскопией и рентгенографией?
Рентгенография – это просто одномоментный снимок желудка без динамики.
Рентгеноскопия имеет преимущество перед первым исследованием. А именно позволяет наблюдать изображение желудка в режиме реального времени на специальном экране. При этом аппаратура выполняет целый ряд снимков, которые демонстрируют динамику продвижения бариевой взвеси из пищевода в желудок и далее.
Пациенту не стоит опасаться облучения. Лучи рентгена в медицинской дозировке не несут пагубного воздействия на здоровье человека.
- боли за грудиной и в эпигастральной области, связанные с приемом пищи (или ночные «голодные»);
- периодические тошнота и рвота;
- дисфагия;
- нарушения стула (поносы, запоры);
- отрыжка;
- изжога;
- наличие крови в испражнениях;
- стремительное похудание;
- анемия неизвестного происхождения;
- признаки нарушения проходимости пищевода или желудка.
Помимо этого контрастная рентгеноскопия желудка с барием назначается при заболеваниях ЖКТ для отслеживания динамики течения болезни (например, язва желудка, ахалазия пищевода, онкология и др.). Методика позволяет получить данные об эффективности проводимого лечения или о результатах проведенной операции.
Еще одно показание к исследованию – выявление предраковых заболеваний ЖКТ или наследственной предрасположенности к новообразованиям.
Противопоказания
- тяжелое состояние больного,
- беременность,
- непрекращающееся пищеводное или желудочно-кишечное кровотечение.
Виды исследования и процедура проведения
 Пациентку готовят к рентгенографии
Пациентку готовят к рентгенографии
Исследование может проходить двумя способами: обычная рентгенография сердца и с контрастированием. В последнем случае специальное вещество, в составе которого имеется барий, за некоторое время до процедуры выпивает пациент. После чего на чёрно-белом фото хорошо виден пищевод, а на его фоне достаточно четко визуализируются границы сердца, в особенности левого предсердия.
Особой подготовки к процедуре не потребуется, кроме того, что перед исследованием с контрастом нужно приходить с пустым желудком. На теле не должно быть украшений и металлических предметов, при наличии имплантатов обязательно нужно про это сказать клиницисту.
Как правило, делается несколько снимков. Чаще в двух проекциях, но для большей информативности может потребоваться три или даже четыре снимка (передняя, боковая левая, косая левая и правая, под углом 45º). В таком случае лучевая нагрузка естественно возрастает, но существенно повышается точность результата.
Маркеры резорбции костной ткани
Для оценки эффективности используют, как правило, маркеры резорбции, поскольку их снижение под влиянием терапии начинается уже через 2-3 недели и достигает плато через 3-6 месяцев (НИИ трансплантологии и искусственных органов МЗ РФ). Выявление нормального или значительно повышенного уровня маркера резорбции при однократном определении уже имеет диагностическое значение.Деоксипиридинолин (ДПИД). На сегодняшний день ДПИД считают самым адекватным маркером резорбции кости. Костный коллаген характеризуется наличием поперечных связей между отдельными молекулами коллагена, которые играют большую роль в его стабилизации и представлены в виде деоксипиридинолина. Выход ДПИД в сосудистое русло из кости происходит в результате его разрушения остеокластами. ДПИД не подвергается дальнейшим метаболическим превращениям и выводится с мочой в неизменном виде. Его экскреция повышается при многих видах остеопороза.beta-CrossLaps – (С-концевые телопептиды) образующиеся при деградации колагена 1 типа, который составляет более 90 % органического матрикса кости. Измерение beta-CrossLaps позволяет оценить темпы деградации относительно «старой» костной ткани. В норме малые фрагменты коллагена, образующиеся при его деградации, поступают в кровь и выводятся почками с мочой. У пациентов со сниженной функцией почек содержание beta-CrossLaps в сыворотке крови возрастает вследствие снижения экскреции. При патологическом увеличении резорбции костной ткани (пожилой возраст, остеопороз) коллаген 1 типа деградирует в большом объеме, что приводит к увеличению уровня фрагментов коллагена в крови.
В настоящее время все больше появляется данных о влиянии полиморфизмов генов на минеральную плотность костной ткани (МПКТ). Группой ученых из ГУ института ревматологии РАМН были получены данные о влиянии полиморфизма гена ВМР4 на ми-неральную плотность костной ткани и маркеры костного ремоделирования в группах женщин в постменопаузе, имеющих остеопороз.Обнаружена значимая ассоциация полиморфизма этого гена (6007С – Т полиморфизма 4 экзона) с МПКТ поясничного отдела и маркерами костного ремоделирования. При этом средний уровень щелочной фосфатазы был снижен, а значение уровня CrossLaps были высокими. Эти данные свидетельствуют о более низкой интенсивности процессов костеообразования и более высокой интенсивности процессов костной резорбции.
Изучение аллельного полиморфизма сети генов костного ремоделирования является перспективным направлением для выявления генотипов предрасположенности к остеопорозу.
Таким образом, определение уровня биохимических маркеров резорбции и ремоделирования кости позволяет:
- при профилактическом обследовании выявить пациентов с метаболическими нарушениями процессов ремоделирования и резорбции костной ткани;
- оценить и прогнозировать уровень потери костной массы;
- оценить эффективность проводимой терапии уже через 2-3 месяца
Показания
Применима рентгенография и в онкологии. Основная цель ее применения – получение сведений о состоянии конкретной анатомической зоны, об отклонениях от анатомических норм.
Можно сказать, что показаниями для проведения исследования являются наличие злокачественного новообразования, процесс его лечения и последующего наблюдения.
Пациентам с раковыми заболеваниями показана процедура исследования ряда анатомических областей:
- Области развития первичного опухолевого процесса;
- Областей вероятного метастазирования;
- Зон, в которых по клиническим признакам или жалобам пациента вероятно есть метастазы.
Применим метод и в процессе лечения в таких случаях, как:
- Необходимость выбора оптимального объема хирургической манипуляции;
- В послеоперационный период для мониторинга состояния легких;
- В послеоперационный период для контроля установки внутренних катеров или стентов;
- Для оценки динамики метастазов в легких и костях в процессе цикловой химиотерапии;
- Для наблюдения после окончания лечения по областям вероятного рецидива либо метастазов.
Когда назначают
Ультразвуковое исследование (эхокардиография или ЭхоКг) – информативный и простой в проведении метод, без которого сложно представить диагностику в современной кардиологии. С его помощью врач-сонолог (более известный, как «узист» или «УЗИ-специалист») может в режиме реального времени оценить состояние и функции органа и окружающих его тканей. Неинвазивная диагностика определяет структурные аномалии и изменения, которые могут появляться при разных патологиях и пороках развития.
Благодаря информативности и высокой безопасности УЗИ сердца обрело широкое применение в диагностике кардиологических заболеваний у взрослых и детей. С его помощью выявляют болезни миокарда, сердечных клапанов, перикарда, крупных сосудов, в том числе аорты и легочного ствола, а также других структурных единиц сердечно-сосудистой и сопряженных с ней систем. Среди других преимуществ подобного исследования:
- отсутствие сложно выполнимых рекомендаций по подготовке;
- возможность отслеживать текущие процессы в динамике;
- доступная стоимость и высокая скорость выполнения;
- наличие мобильного оборудования для диагностики ургентных случаев.
Направление на эхокардиографию взрослым пациентам выдает терапевт или кардиолог, детям – педиатр или детский кардиолог. Обследование может проводиться в профилактических целях, при наличии факторов риска развития кардиопатологий, по прямым показаниям при присутствии явных симптомов или диагностированных нарушений.
Показания к проведению
Главное преимущество ЭхоКГ – возможность диагностики патологий еще до появления их первых симптомов. Но в целом для УЗИ сердца показания к проведению включают:
- жалобы на одышку, слабость, головокружения, отечность;
- случаи потери сознания, учащенное сердцебиение;
- затруднение дыхания, посинение кончиков пальцев и губ при физической активности;
- выраженную аритмию, так называемую загрудинную боль;
- выявление шумов при аускультации;
- заболевания с риском поражения сердечно-сосудистой системы, например, ревматизм;
- часто повышенное артериальное давление, диагностированная гипертония;
- наличие изменений на электрокардиограмме, например, гипертрофии миокарда;
- подозрение на врожденные пороки у детей и др.
В одних случаях эхокардиография проводится разово для подтверждения или опровержения имеющихся подозрений, в других многократно с определенными интервалами для достоверного отслеживания изменений.
Кроме того, благодаря активному развитию медицинского оборудования и расширению его функциональных возможностей для УЗИ сердца показания к проведению могут быть также гораздо шире. Так, многие модели современных аппаратов способны сочетать классическое ультразвуковое исследование с допплерографией
Это позволяет специалисту в ходе диагностики отследить направление и скорость тока крови в камерах, что немаловажно для комплексной оценки работы органа и определения нарушений в его клапанном аппарате
Противопоказания
Наравне с безопасностью и простотой проведения еще одно выгодное отличие ультразвукового исследования заключается в отсутствии абсолютных противопоказаний. Специалисты на практике отмечают лишь относительные трудности, с которыми им приходится сталкиваться, проводя диагностику. Обычно это:
- нарушения целостности кожи в области расположения датчика (раны, внешние проявления дерматологических нарушений и др.);
- выраженное оволосение в области груди;
- открытые травмы и деформации грудной клетки;
- крайняя степень ожирения, значительное скопление жировых отложений в осматриваемой области;
- выполнение УЗИ сердца новорожденным и т.д.
При выполнении ультразвуковой диагностики отсутствуют какие-либо побочные эффекты и осложнения. Безопасность метода позволяет применять его по несколько раз в неделю. Для него нет противопоказаний при беременности, поскольку угроза для здоровья будущей матери и плода отсутствует.
Но стоит учитывать, что некоторые пациенты в крайне редких случаях отмечают аллергическую реакцию на гель, используемый для плавного скольжения и лучшего контакта датчика с телом. В целом, гели для УЗИ-диагностики гипоаллергенны, но исключения из правил все же могут присутствовать. Поэтому придя к сонологу, лучше сразу предупредить о возможной реакции. Избежать ее поможет замена геля, мытье обследуемой области с мылом сразу после диагностики или предварительное нанесение на кожу детского крема, который не даст гелевому составу проникнуть в поры.
Список использованной литературы:
- «Сосудистое и внутриорганное стентирование» (руководство), Москва, 2003, Издательский дом «Грааль», 366 стр. (под редакцией Л.С.Кокова, С.А.Капранова, Б.И.Долгушина, А.В.Троицкого, А.В.Протопопова, А.Г.Мартова).
- «Клиническое применение отечественного нитинолового стента при атеросклеротическом поражении артерий», Патология кровообращения и кардиохирургия, №2, 2001, стр. 74-76, Новосибирск (А.В.Протопопов, Л.С.Коков, А.В.Покровский, С.А.Капранов, Т.А.Кочкина, А.Н.Балан).
- «Отдаленные результаты клинического применения отечественного нитинолового стента для лечения стенозирующих поражений артерий», Ангиология и сосудистая хирургия, 2002, №1, стр. 41-46 (соавт. Л.С.Коков, А.В.Покровский, А.Н.Балан, Г.И.Кунцевич, С.В.Калашников, А.В.Троицкий, А.В.Протопопов, А.П.Перевалов, Н.Р.Черная, С.А.Капранов, С.В.Бирюков, В.А.Иванов).
- «Сосудистое и внутриорганное стентирование» (руководство), Москва, 2003, Издательский дом «Грааль», 366 стр. (под редакцией Л.С.Кокова, С.А.Капранова, Б.И.Долгушина, А.В.Троицкого, А.В.Протопопова, А.Г.Мартова).
Преимущества и недостатки рентгеновской диагностики
Рентгенография, кроме достоверной диагностической информации о реальном состоянии исследуемой анатомической области, позволяет недорого и достаточно быстро контролировать эффективность противоопухолевой терапии. Для обследования достаточно нескольких минут.
Правильно делать не один прямой снимок — «фото» спереди назад, но и боковой, чтобы иметь полное представление о локализации патологии внутри органа.
При опухолевом процессе выполняются послойные снимки — томограммы, когда рентгеновский луч как бы разрезает орган и окружающие его ткани, формируя срез любой анатомической части на определенном расстоянии от кожи. Томограмм делается несколько и с «шагом» в несколько сантиметров. Дополнительные опции увеличивают стоимость обследования, что все равно несравнимо с ценой стандартной КТ и МРТ.
Не все органы доступны рентгеновским лучам, к примеру, поджелудочная железа совсем не видна, кишечник заметен только по содержимому, дополнительное контрастирование позволяет увидеть многие скрывающиеся внутренних органов.
Пациенты относятся к рентгенодиагностическим процедурам с легкостью, потому что не больно и нет опасности инфицирования. Каждое рентгенологическое исследование дополняет суммарное облучение пациента, но онкологическому больному приходится делать много снимков и довольно часто, потому что без качественной диагностики невозможно ни подобрать оптимальное лечение, ни оценить его результат. Тем не менее с позиции соотношения вреда к пользе, онкологический больной от рентгенографии выигрывает больше, чем из-за облучения теряет здоровье.
Рентгенография уступает в качестве изображения КТ и МРТ, но не всегда есть необходимость в уточнении «на все 100%», часто довольно скорости и доступности обследования. Каждому методу найдено оптимальное место в лечебно-диагностическом процессе у онкологического пациента.
Какие отклонения можно обнаружить на рентгене сердца
У каждого, кто болеет сердечными заболеваниями, есть сделанный рентген-снимок грудной клетки в передней и боковой проекции. Рентгенологическое исследование показывает форму и размер сердца, контур крупных кровеносных сосудов в легких и грудной клетке.
Легко можно увидеть аномальную форму и размеры сердца, осадки кальция в кровеносных сосудах, можно обнаруживать информацию о состоянии легких, в частности, являются ли кровеносные сосуды аномальными, есть ли жидкость внутри или вокруг них.
Рентген сможет обнаружить увеличение сердца, что часто связано с сердечной недостаточностью или с заболеваниями сердечного клапана. Сердце не увеличивается, когда сердечная недостаточность возникает из-за констриктивного перикардита. При нем образуется рубцовая ткань во всем мешочке, которая окутывает сердце (перикард).
Появление кровеносных сосудов в легких часто более полезно для постановки диагноза с проблемами сердца, чем исследование самого сердца. Например, расширение легочных артерий (артерий, несущих кровь из сердца в легкие) и сужение артерий в ткани легких предполагает высокое кровяное давление в легочных артериях, что может привести к утолщению мышцы правого желудочка (нижняя сердечная камера, которая прокачивает кровь через легочные артерии в легкие).
Рентген грудной клетки может показать изменения или патологии в легких, которые возникают из-за проблем с сердцем. Например, наличие жидкости в легких (отек легких) может быть результатом застойной сердечной недостаточности.
Изменения в размере и форме сердца могут указывать на сердечную недостаточность, жидкость вокруг сердца (перикардиальный выпот) или проблемы с клапаном сердца.
Поскольку на рентгеновских изображениях видны очертания крупных сосудов вблизи сердечной мышцы – аорты и легочных артерий, и вен – врачи смогут выявить аневризмы аорты, другие проблемы с кровеносным сосудом или врожденные пороки сердца.
Рентген грудной клетки может обнаружить наличие кальциевых отложений в сердце или кровеносных сосудах. Его присутствие может указывать на повреждение сердечных клапанов, коронарных артерий, сердечной мышцы или перикарда. Отложения кальция в легких чаще всего происходят после перенесенной раньше инфекции.
Рентгенологическое исследование грудной клетки полезно проводить для мониторинга выздоровления после операции на сердце. Врач-рентгенолог может посмотреть на любые линии или трубки, которые поместили во время операции, чтобы проверить наличие утечек воздуха и скопления жидкости, или образования воздуха. У кардиостимуляторов и дефибрилляторов есть специальные провода, прикрепленные к сердцу, чтобы контролировать нормальный сердечный ритм человека.
Виды исследования
Перечислим основные виды исследования:
Исследование легких. Дает представление о наличии и степени изменений в ткани легких.
Исследование сердца. Необходима при диагностике заболеваний сердечно-сосудистой системы, сердца, дисбалансе работы малого круга кровообращения.
Исследование позвоночника. С помощью его можно косвенно определить характер остеохондроза
Исследование желудка и двенадцатиперстной кишки. С помощью ее выявляют гнойники, перфорации, инородные тела и т.д.
Исследование желчного пузыря
Важно для оценки состояния желчных протоков.
Исследование толстой кишки. Необходимо для обнаружения полипов, опухолей, инородных тел, воспалительных очагов.
Исследование брюшной полости
Необходимо для уточнения диагноза при жалобах на сильные боли в животе.
Исследование костей и суставов. С помощью его диагностируют переломы, подвывихи и вывихи, травмы связок, болезни суставов и костей и т.д.
Исследование зубов. С помощью его врач определяет размер и локацию зубов, абсцессы, переломы костей челюсти, неправильный прикус и т.д.
Исследование метросальпингографическое. Выявляет наличие спаечных процессов и анатомических изменений в матке и фаллопиевых трубах.
Исследование маммографическое. Важно для выявления опухолевых процессов в молочной железе.
Рентген у детей
Дети в 3 раза восприимчивее к рентгеновскому излучению, нежели взрослые, их органы близко соседствуют, поэтому в процессе исследования облучается широкая область. При возможности рентген сердца у детей не проводится, однако существует ряд случаев, при которых он необходим:
- проблемы с зубами, угроза серьезного воспаления, захватывающего ткани кости;
- нарушение мочеиспускания;
- часто возвращающаяся бронхиальная астма (рентген легких не назначается, когда манту не дает поводов для беспокойства).
Самым опасным считается рентген тазобедренных суставов, поэтому по возможности его всегда следует заменять на другие исследования.
Проведение процедуры для матери во время лактации допустимо — не существует исследований, доказывающих сколько-нибудь серьезное воздействие на качество молока.
Проба Реберга
Показания к назначению анализа: контроль функции почек, эндокринные заболевания, оценка влияния больших физических нагрузок.
Подготовка к исследованию: избегать физических нагрузок, исключить крепкий чай, кофе алкоголь, соблюдать обычный водный режим, ограничить приём мясной пищи.
Материал для исследования: суточная моча и кровь из вены.
Сбор: суточная моча – после утреннего мочеиспускания отметить точное время начала сбора мочи. Последняя порция должна быть собрана через 24 часа после отмеченного времени. По окончании сбора измеряют объем мочи и записывают. Всю мочу перемешивают, около 50 мл отбирают для исследования в контейнер для сбора мочи и доставляют в лабораторию. В тот же день утром сдают кровь из вены.
Расшифровка коронарографии
| Симптом | Как проявляется | О какой патологии свидетельствует |
| Окклюзия коронарной артерии | Закупорка сосуда, сужение его просвета более чем на 90% | Тромбоз коронарных сосудов Атеросклероз |
| Стеноз | Сужение просвета сосуда на 30-90% | Атеросклероз Ишемическая болезнь сердца |
| Устьевой стеноз | Сужение в пределах 3 мм от начала артерии | Атеросклеротическое поражение Осложнение воспалительных заболеваний артериит Тромбоз |
| Локальный стеноз | Участок сужения сосуда 1-3 мм | Отложение холестериновых бляшек Пристеночный тромб |
| Протяженный стеноз | Сужение просвета на значительном участке сосуда | Атеросклеротические изменения Последствия травмы грудной клетки или операции на сердце – гематома Врожденные патологии Спазм коронарных сосудов |
| Кальциноз коронарных артерий | Отложения кальция на стенках сосудов. Соли кальция хорошо отражают рентгеновские лучи в отличие от атеросклеротических бляшек | ГиперкальциемияСахарный диабетЭндокардит |
| Аневризма | Выпячивание стенки артерии | Атеросклероз Фибромускулярная дисплазия Эндокардит Последствия травмы грудной клетки |
Абсолютные противопоказания:
- наличие кардиостимулятора, ICD (имплантируемого кардиовертера-дефибриллятора), металлических протезов клапанов сердца;
- беременность (I триместр) или подозрение на нее;
- металлические (ферромагнитные) клипсы на сосудах головного мозга, брюшной полости и сосудах легких;
- электронные или металлические импланты внутреннего уха;
- инсулиновые помпы и нервные стимуляторы;
- металлические предметы (осколки, дробь, металлическая стружка, пули), локализованные в глазнице, полости черепа, мягких тканях шеи или грудной клетке;
- большие металлические конструкции после операций по соединению костей (остеосинтеза) и ферромагнитные протезы суставов;
- металлические брекеты, за исключением сапфировых брекетов и ретейнеров, при планируемом исследовании головного мозга и шейного отдела позвоночника;
- выраженная (кифотическая) деформация шейного (при ревматоидном артрите) и грудного отделов позвоночника у возрастных пациентов;
- большая масса тела (свыше 120 кг) и избыточные поперечные размеры пациента, превышающие диаметр просвета магнита (60 см).
Кроме того, для нашего центра (из-за отсутствия в штате анестезиологов) абсолютными противопоказаниями к исследованию являются:
- выраженная клаустрофобия (боязнь замкнутого пространства): допустим, пациент опасается ездить в лифте или пребывать в закрытой ванной комнате. В подобных ситуациях пациенту следует прийти на исследование вместе с родственником. Помимо этого, мы рекомендуем ему за 30 минут до исследования принять успокоительное средство, которым он обычно пользуется (если пациенту не нужно садиться за руль автомобиля);
- общее тяжелое (бессознательное) состояние пациента, при котором он не может сохранять неподвижность;
- насильственные подергивания нижних конечностей у спинальных пациентов после автодорожной травмы или выраженный тремор головы;
- выраженный тремор головы, непроизвольные сокращения мышц лица при хорее Гентингтона, болезни Паркинсона и пр.;
- дети до 7 лет (если ребенок гиперактивен).
Относительные противопоказания:
- состояние после операций: стентирования сосудов сердца (не более 5 стентов), аортокоронарного шунтирования, микрохирургического удаления желчного пузыря (проведение МРТ возможно через 1,5 месяца после операции);
- МР–ангиография головного мозга (после перенесенного кровоизлияния) проводится через 1,5-2 месяца, при больших объемах кровоизлияния — значительно позже (после полного рассасывания);
- состояние после пункционной биопсии молочной железы (пройти исследование можно через 6 месяцев), после биопсии предстательной железы (в этом случае МРТ проводится через 1-1,5 месяца), однако по рекомендации лечащего врача исследование может быть проведено раньше;
- состояние после секторальной резекции молочной железы (МР-томографию рекомендовано проходить не ранее чем через 1-1,5 года);
- состояние после проведенной лучевой терапии молочных желез (МРТ проводится через 1,5-2 года);
- металлические брекеты, за исключением сапфировых брекетов и ретейнеров (при проведении МРТ головы, шейного отдела позвоночника и височно-нижнечелюстных суставов);
- наличие немагнитного металлического протеза сустава, локализованного в исследуемой области (при проведении МРТ суставов);
- МРТ молочных желез не проводится на фоне лучевой и химиотерапии.
Противопоказания к МРТ с контрастом:
- поливалентная (на все лекарства) аллергия в анамнезе;
- любые ранее перенесенные побочные реакции на контрастный (содержащий гадолиний) препарат для МРТ при предыдущих исследованиях;
- хроническая и острая почечная недостаточность (снижение клубочковой фильтрации от 30 мл/мин/1,73 м и ниже);
- выраженная печеночная недостаточность;
- тяжелая форма бронхиальной астмы;
- беременность;
- МР-томографию можно пройти не ранее чем через 36 часов после любого предшествующего исследования с контрастированием (МРТ, КТ, рентгенография и т.д.).
После проведения контрастного усиления грудное вскармливание можно возобновить через 36 часов.
Заключение
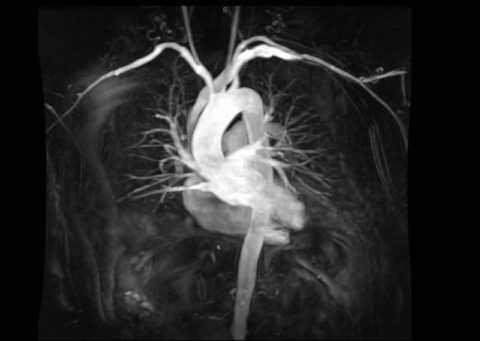 МРТ сердца – более дорогая, но высокоточная альтернатива рентгену сердца
МРТ сердца – более дорогая, но высокоточная альтернатива рентгену сердца
Рентген сердца считается устаревающим методом, которому на смену приходят более современные и безопасные способы диагностики, например, магнитно-резонансная томография. К недостаткам следует отнести то, что достаточно часто получаются смазанные снимки, не позволяющие проводить качественную верификацию изображения, пациент получает большую дозу облучения, а сам метод не отличается высокой информативностью.
Положительные стороны: низкая стоимость, доступность, возможность мониторинга при частых обследованиях. Однако негативные стороны рентгена сердца все же перевешивают над положительными, поэтому современные врачи отдают предпочтение более дорогим, но высокоинформативным диагностическим методикам.
Напоследок следует заметить, что рассмотренный в статье метод обследования хорошо подходит для профилактических скрининговых осмотров, что позволяет заподозрить различные патологии.


































