Как проводиться эндоскопическая операция на позвоночнике?
Открытая хирургия позвоночника — возможные осложнения
- Повреждение кровеносных сосудов
- Повреждение нервов
- Хирургия костей
- Послеоперационные осложнения встречаются чаще
- Более высокая вероятность заражения по причине длительной реабилитации
- Удаление хирургических швов
- Длительное заживление раны
- Образование хронически болезненной рубцовой ткани, вызывающей раздражение
Хирургическое вмешательство при помощи трубчатого дренажа позволяет избежать больших разрезов кожи, мышц, нервов и костей. Хирург проводит данную операцию через разрез размером менее 1 см.
Как в случае протрузии, так и в случае грыжи межпозвоночного диска, данный метод является прекрасной альтернативой открытой операции на позвоночнике.
Эндоскопические операции проводятся через естественные отверстия
При эндоскопических операциях позвоночника используются уже имеющиеся пути доступа к позвоночнику во избежание травм костей и мышц. Техника эндоскопической операции исключает резекцию костных структур позвоночника. Если поставленная задача не может быть выполнена через естественные отверстия, требуется открытый доступ к спинномозговому каналу путем разреза на спине.
Малоинвазивная хирургия позвоночника эффективна в следующих случаях
- Протрузия межпозвоночного диска
- Дегенеративные заболевания межпозвоночного диска
- Грыжа межпозвоночного диска
- Стеноз поясничного отдела позвоночника
- Остеопорозная фрактура позвоночника
- Инфекции позвоночника
- Остеоартрит фасеточных суставов
Этапы проведения эндоскопической хирургии
- Локальная анестезия и седация
- Разрез кожи 5-6 мм.
- Эндоскоп (оптический прибор) пропускается через естественные промежутки в позвонках
- Эндоскоп направляется на место локализации боли внутри спинного мозга, под постоянным рентген-контролем
- Визуализация нервных корешков спинного мозга
- Грыжи межпозвоночных дисков удаляются при помощи микроскопических инструментов
- Постоянное наблюдение и документация процесса
- Процедура продолжается 30-45 минут
- Наложения швов не требуется
- Незамедлительная мобилизация пациента в день операции
- Физиотерапия начинается спустя один день. Лечение необходимо продолжать в амбулаторном порядке.
Осложнения, характерные для открытой хирургии позвоночника встречаются после малоинвазивной техники в исключительно редких случаях.
- Прогрессирующий стеноз позвоночного канала
- Сколиоз
- Грыжа межпозвонкового диска в шейном отделе позвоночника
- Спондилолистез (соскальзывание позвонка)
- Анкилозирующий спондилоартрит (Болезнь Бехтерева)
- Спондилез (уплотнение или фиксация позвонков в результате патологических изменений в позвоночнике)
- Грыжи межпозвоночного диска вне зоны досягаемости эндоскопа (трансфораминальный доступ)
Одним из главных специалистов Геленк Клинкки по лечению заболеваний позвоночника является приват-доцент доктор медицинских наук Дэвид-Кристофер Кубош, врач-ортопед, вертебролог, специалист по хирургии позвоночника.

Приват-доцент доктор медицинских наук Дэвид-Кристофер Кубош
Доктор Кубош
Малоинвазивная хирургия позвоночника является многообещающим разделом медицины с явными преимуществами по сравнению с другими методами лечения. Опытные хирурги нашей клиники благодаря своей высокой квалификации могут проводить самые сложные процедуры на позвоночнике и спинном мозге с минимальным уровнем травматизации тканей. Восстановительный период непродолжителен, хирургический риск минимален. Однако по сравнению с другими методами хирургического лечения позвоночника (напр. открытая микрохирургическая дискэктомия с применением хирургического микроскопа) малоинвазивная техника является довольно новой процедурой.
Факты о малоинвазивных операциях на позвоночнике
- Клинические исследования многих методов и показаний в области малоинвазивной хирургии позвоночника по-прежнему ограничены. Краткосрочные результаты успешны, однако метод имеет свои недостатки
- Недостатки установленных норм для проведения MIS-операций Многие решения в малоинвазивной хирургии позвоночника зависят не от установленных норм, а от индивидуального опыта высококвалифицированного хирурга.
- Ограниченное поле зрения: снижает возможность реагировать на осложнения, которые могут возникнуть во время операции. В некоторых случаях, при возникновении непредвиденных осложнений во время эндоскопической операции, хирург может принять решение о проведении открытой операции.
- Стандартная программа многих учебных заведений не включает обучение технике проведения MIS-операций. Поэтому пациенты обязательно должны удостовериться в квалификации и долголетнем опыте хирурга.
Эндоскопические операции уха
Показания к операции
Одним из относительных показаний к проведению операции по удалению аденоидов является экссудативный отит. Он возникает в результате того, что глоточная миндалина закрывает устье слуховых труб, которые также находятся в носоглотке, и затрудняет вентиляцию среднего уха. Удаление аденоидов и налаживание вентиляции среднего уха способствуют самостоятельному восстановлению слуховой трубы и барабанной полости.
Когда операция откладывается, экссудативный отит усугубляется — жидкость в барабанной полости становится густой и вызывает формирование спаек в среднем ухе. В таких ситуациях приходится дополнительно проводить парацентез барабанной перепонки — разрезать ее и удалять эту жидкость из барабанной полости. Разрез в барабанной перепонке заживает самостоятельно, а отит проходит в результате того, что аденоиды удалены и вентиляция налажена.
В отдельных случаях приходится устанавливать шунты (специальные маленькие трубочки) в барабанную полость. Они не дают перепонке зарастать и тем самым происходит отток воздуха в барабанную полость и через носоглотку, и через наружный слуховой проход. Шунты могут стоять от месяца до года. За это время они, как правило, «выпадают» самостоятельно, т. к. перепонка начинает зарастать и выталкивает шунт. Если этого не происходит, то шунт извлекает врач, чтобы предотвратить формирование стойкой перфорации.
Профилактика рецидивов отитов
Как правило, удаления аденоидов достаточно для избавления от отита. Валик слуховой трубы, который окружает глоточное отверстие, имеет в себе лимфоидную ткань. Она так же реактивна, как и лимфоидная ткань глоточной миндалины, поэтому бывает, что эти валики увеличены. Во время операции по удалению аденоидов благодаря эндоскопической технике и высокоэнергетической аппаратуре, мы имеем возможность точечной коагуляции этих валиков, что приводит к дальнейшему рубцеванию ткани и уменьшениях в объеме. Это дополнительно открывает слуховую трубу, налаживает вентиляцию среднего уха и исключает рецидивы отита.
Продолжительность операции
Операция по аденотомии у детей занимает в среднем 20 минут. На продолжительность операции влияют профессионализм хирурга и объем выполняемой операции.
Послеоперационный период
В послеоперационный период важно соблюдать ограничения: не посещать бассейны, сауны, бани, исключить попадание воды в уши, которое может стать причиной инфекций и гнойного процесса. Необходимо прийти на прием через неделю после операции, а затем еще через полгода для контрольной эндоскопии
Постепенное усложнение
Затем начинаем тренировки в положении сидя и стоя. Они помогают нормализовать кровообращение и избежать тромбов, а также улучшить плавность движений в суставе и минимизировать болевые ощущения. Не стоит бояться их выполнения, особенно если они проходят под руководством специалиста.
Что именно стоит делать:
- Ножной насос, общие движения стопой вверх и вниз.
- Упражнения для четырехглавой мышцы бедра: медленное выпрямление ее в колене, прижав заднюю поверхность бедра к кровати.
- Круговые движения стопой по часовой стрелке и обратно.
- Поднятие выпрямленной ноги.
- Сокращение ягодичных мышц.
Далее, постепенно, тренировки усложняются. Особенно следует выделить как отдельное упражнение подъем по лестнице
Ему стоит уделить особое внимание, если прооперирован один сустав, подъем надо начинать с неоперированной конечности. Костыли двигаются либо последними, либо с прооперированной ногой
Если замена была обоих суставов, подъем начинается с более устойчивой конечности.
Технические данные и необходимое оборудование. Условия для проведения малоинвазиваных операций на позвоночнике
- Рентгеновские аппараты и визуализационные устройства с высоким разрешением
- Ультрасовременное программное обеспечение
- Эндоскопическое оборудование
- Высококвалифицированные специалисты
- Высокотехнологичные средства диагностики (МРТ)
- Нейрохирургическое диагностическое обучение
- Оптимизация диагностических и нейрохирургических мероприятий
- Комбинация малоинвазивной эндоскопии и радиочастотного оборудования (МДЭТТ)
- Применение лазерной хирургии
Преимущества малоинвазивной эндоскопической хирургии известны с давних времен. Во многих областях медицины и частично ортопедии малоинвазивные процедуры зарекомендовали себя с лучшей стороны.
Однако подобные операции не сразу получили признание в медицинском мире. Идея малоинвазивного вмешательства на позвоночнике казалась недостижимой по причине отсутствия высокотехнологичного оборудования, необходимого в данной области медицины.
В настоящее время для проведения операции хирургу требуются компьютеры и специальные рентгеновские аппараты, которые должны обладать оптической системой высокого разрешения. Такое оборудование может быть довольно дорогим, а обучение требует больших усилий. Именно поэтому эндоскопическая хирургия позвоночника предлагается немногими клиниками.
Когда показано хирургическое вмешательство
Наружный геморрой. Удаление наружного геморроя целесообразно при остром течении или при неэффективности консервативного лечения симптомов и хронического заболевания. Наружная геморроидэктомия может выполняться амбулаторно.
Внутренний геморрой. Хирургическое лечение показано при хроническом внутреннем геморрое в следующих случаях:
Если предыдущее лечение не было успешным (склеротерапия, криотерапия, лигирование, фотокоагуляция, лазерная хирургия, биполярная диатермия).
Пациентам с симптоматической геморроидальной болезнью наряду с другими доброкачественными заболеваниями заднего прохода, требующими хирургического вмешательства. Это пациенты со свищами, трещинами, гиперплазией.
Когда требуется хирургическое лечение на момент постановки диагноза, после консультации с хирургом.
Пациентам с геморроем 3-й или 4-й степени, с внешними проявлениями или без них, если есть тяжелые симптомы этого заболевания. Можно лечить в плановом порядке.
Выбор тактики, условий лечения (амбулаторно или стационарно) зависит от практики оперирующего хирурга, картины и клинического состояния пациента.
Противопоказания к хирургическому лечению геморроя:
- перианальные инфекции;
- воспалительные заболевания кишечника;
- заболевания, связанные с ослабленным иммунитетом, включая лейкоз;
- беременность.
Вероятность рецидива у взрослых колеблется в пределах 10-20%.
Геморроидальный узел
Рекомендации после операции
Дальнейшее посещение доктора определяется скоростью заживления и отсутствием рецидивов.
Для исключения присоединения бактериальной инфекции назначают курсовым приемом антибиотики и растворы для промывания полости носа.
Дополнительно – антигистаминные препараты, с целью уменьшения выраженности постоперационного отека.
При эндоназальном доступе отмечается отечность слизистой оболочки носа, которую купируют сосудосуживающими каплями или спреями.
После оперативного вмешательства рекомендуется покой. В течение 2 месяцев – ограждение от физических нагрузок.
Для предупреждения инфицирования необходимо временно отказаться от посещения бассейна. Баня, сауна, горячий душ, длительное пребывание на солнце противопоказаны в первый месяц после операции.
Важно скорректировать стиль питания – исключить острую, холодную, горячую пищу, так как они могут спровоцировать боль. Любые вирусные инфекции (грипп, ОРВИ) могут дать выраженные осложнения после операции
Поэтому необходимо избегать переохлаждения. В период массовых заболеваний проводить меры профилактики – прием витаминных комплексов, ношение марлевой повязки, уменьшить контакт с больными людьми
Любые вирусные инфекции (грипп, ОРВИ) могут дать выраженные осложнения после операции. Поэтому необходимо избегать переохлаждения. В период массовых заболеваний проводить меры профилактики – прием витаминных комплексов, ношение марлевой повязки, уменьшить контакт с больными людьми.
Посещение санатория, соляных пещер ускоряет процесс восстановления за счет повышения общих защитных функций организма.
ПРЕДВАРИТЕЛЬНАЯ ПОДГОТОВКА
Эндоскопической эндоназальной гайморотомии предшествует обязательное обследование для уточнения характера патологии, снижения риска возможных осложнений и выявления противопоказаний перед процедурой. Рекомендуются следующие виды обследований:
- компьютерная томография носовых пазух;
- анализы крови (общий, биохимия, на свертываемость) и мочи;
- тест на ВИЧ и гепатиты;
- электрокардиограмма.
Дополнительно могут потребоваться консультации стоматолога и терапевта.
Противопоказаний для эндоскопии немного. Вмешательство не проводится при нарушении свертываемости крови, обострении хронических болезней и при тяжелых патологиях внутренних органов.
Почему не стоит лечить перфорацию гайморовой пазухи самостоятельно?
На сегодняшний день не существует эффективных методов лечения перфорации, кроме оперативного вмешательства. Попытка вылечиться самостоятельно в домашних условиях, используя средства «народной медицины», чреваты тем, что время будет упущено, а ситуация станет запущенной. Запустить проблему можно до появления осложнений:
- полость пазухи воспаляется, инфекция переходит на костную ткань, пациент начинает страдать от остеомиелита верхней челюсти;
- воспаление проникает в прочие внутричерепные пазухи, очагов инфицирования становится больше;
- рядом с невылеченной перфорацией ослабляется альвеолярный отросток, вследствие чего выпасть могут здоровые зубы;
- развиваются очаги нагноения.
Верхнечелюстной синус еще и расположен в непосредственной близости от головного мозга. Отсутствие своевременной реакции и развитие нагноения внутри пазухи чревато менингитом и менингоэнцефалитом – это уже диагнозы, напрямую угрожающие жизни.
Лечение повреждения верхнечелюстной пазухи
В клинике Менделеев выбираем тот метод лечения, который подходит конкретно под ваш клинический случай.

Консервативное лечение (безоперационное). Метод применим только при немедленном выявлении ороантрального сообщения. Если соустье образовалось при экстракции зуба, необходимо принять меры для формирования в лунке кровяного сгустка. В неё закладывают йодоморфный тампон или крепят швами альвеолярную повязку с кровоостанавливающим, антисептическим средством на 5-7 дней. Рану также можно закрыть тканевым или фибриновым клеем/плёнкой.
Врач назначает пациенту курс медикаментозной терапии (антибиотики, антигистаминные препараты, сосудосуживающие носовые капли), чтобы снизить риск инфицирования. В течение первых 7 дней больному не рекомендуется сморкаться, кашлять и чихать.
Хирургическая терапия. Показана для несвоевременно выявленных перфораций, ороантральных сообщений диаметром более 5 мм, при наличии в пазухе инородных тел, омертвевших тканей. Операция проводится под местным наркозом и в зависимости от сложности случая подразумевает:
- гайморотомию (вскрытие гайморовой полости);
- удаление инфицированных тканей и посторонних предметов (отломков эндодонтического инструмента, зубных корней и т.д);
- промывание антисептиками;
- пластику ороантрального соустья.
Пластика с помощью щёчно-десневого лоскута. Над лункой удалённого зуба вырезают лоскут (аутотрансплантат) трапециевидной формы. Для лучшей мобилизации в область перфорации лоскут отсекают от надкостницы. Далее его перемещают в область нёба и подшивают.
Недостатки метода:
- Приживление аутотрансплантата на новом месте удаётся не всегда.
- Даже в случае успешной биоинтеграции лоскут обеспечивает лишь мягкотканное восстановление в области ороантрального свища.
- Постоянное натяжение лоскута нарушает его кровоснабжение.
- Сильная травматичность тканей из-за широкого разреза и отделения от надкостницы.
- После приживления лоскута на слизистой остаётся складка, которая может стать противопоказанием к съёмному протезированию.
- После операции возможны продолжительные парестезии в области средней зоны лица.
Пластика послойным нёбным лоскутом. Обычно применяется при перфорациях в области 5 и 6 зубов.
Суть метода:
- с нёбной стороны над отсутствующим зубом выкраивают полнослойный слизисто-надкостничный лоскут, перемещают его в область ороантрального сообщения и пришивают;
- на участке неба, где обнажилась кость, для её заживления устанавливается защитная пластина.
Недостаток метода: малая мобильность лоскута затрудняет герметичность закрытия перфорации в области 7 и 8 зубов, что повышает риск рецидива (соустье может повторно открыться).
Радикальная гайморотомия. К ней прибегают в запущенных случаях, например, когда вследствие застарелой перфорации развился одонтогенный синусит (гайморит).
Технология лечения:
- создаётся доступ к гайморовой пазухе;
- устанавливается дренаж для выведения экссудата и прочего содержимого из пазухи;
- полость санируется и ушивается (если доступ был создан разрезом).
Недостатки метода:
Радиочастотная абляция для лечения геморроидальной болезни
Это инновационная процедура, разработана в 1998 году для лечения геморроя III и IV степени. Другое название – РЧА.
Тактика. Процедура предполагает использование радиоволнового генератора Ellman с частотой 4 МГц. Суть в том, радиоволны преобразуются в тепло, ткань погибает:
- Переменный ток вызывает изменение направления ионов в тканевой жидкости.
- Это создает возбуждение ионов и нагрев от трения.
- В конечном итоге происходит коагуляционный некроз ткани.
Преимущества. РЧА характеризуется лучшими результатами по сравнению с методом Лонго, осложнения (боль, кровотечение) возникают крайне редко.
LHP – лазерная геморроидопластика
Виды гайморотомии
Существуют классическая (радикальная) гайморотомия и эндоскопическая гайморотомия.
Радикальная гайморотомия
Операция гайморотомия применяется для вскрытия верхнечелюстной пазухи через рот.
Радикальная гайморотомия проводится с применением местного или общего (по показаниям) наркоза и включает в себя образование доступа, иссечение мягких тканей, вскрытие гайморовой впадины и извлечение полипов или посторонних предметов, формирование соустья, соединяющего верхнечелюстную пазуху с нижним носовым ходом. Время проведения операции — около часа.
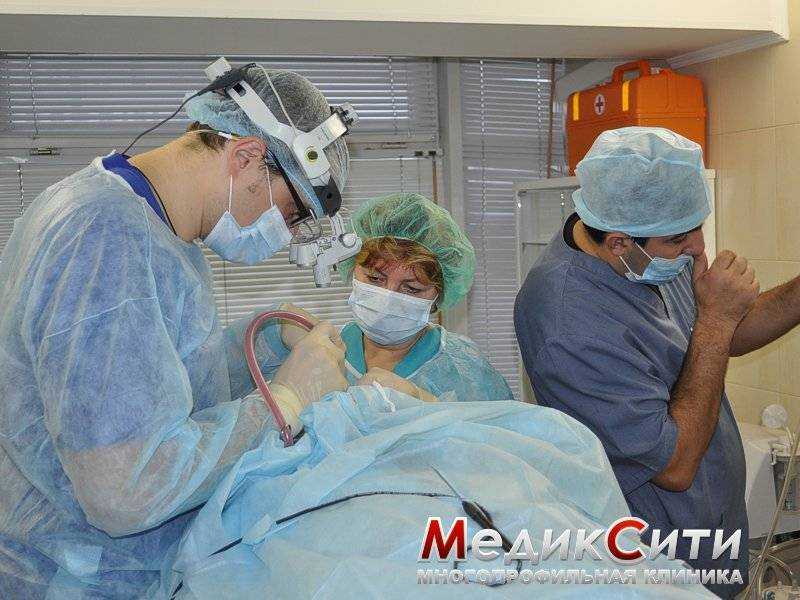
1
Радикальная гайморотомия в МедикСити
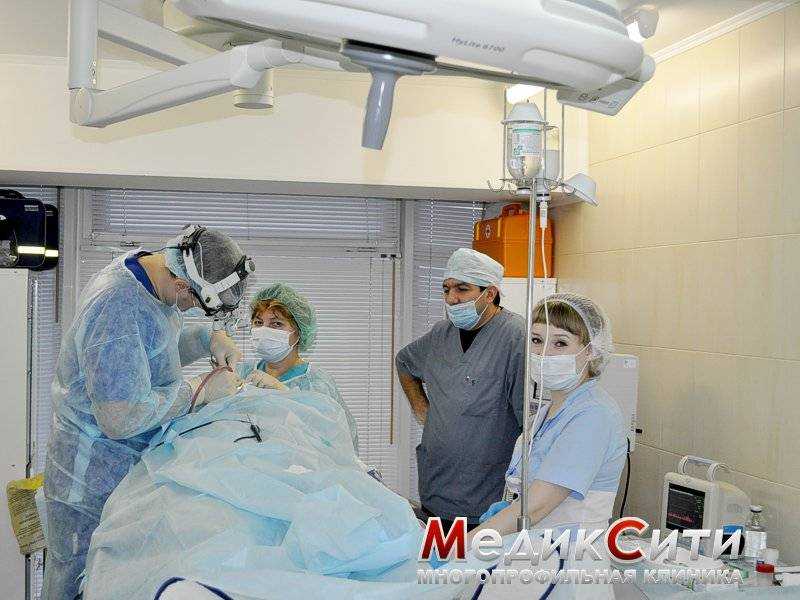
2
Радикальная гайморотомия в МедикСити
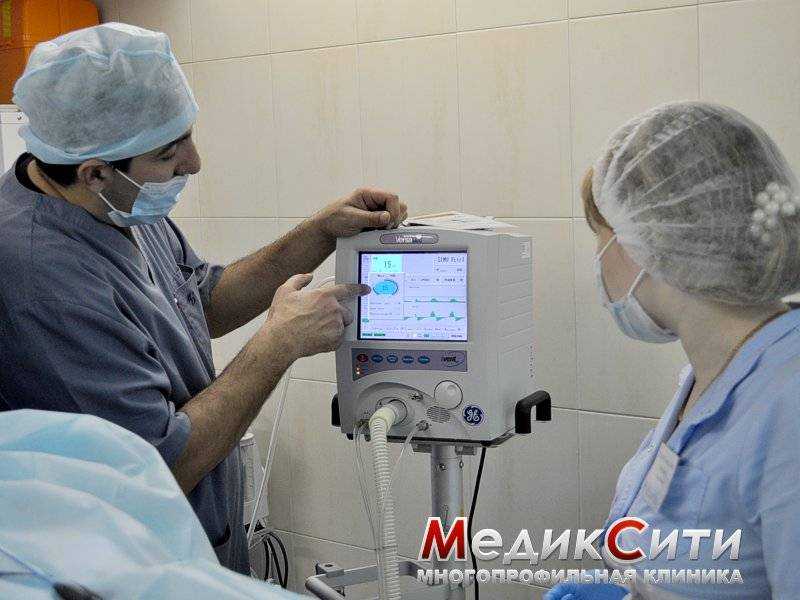
3
Радикальная гайморотомия в МедикСити
Суть операции
При внутриротовой гайротомии врач-отоларинголог делает горизонтальный разрез мягких тканей верхней десны и сдвигает их наверх. Затем с помощью специальных инструментов удаляется часть костной пластины на лицевой стенке верхнечелюстной пазухи. Благодаря сделанному отверстию полость пазухи становится доступной для проведения манипуляции, и врач-отоларинголог удаляет патологическое содержимое с помощью острой ложки.
После выскабливания слизистой происходит формирование соустья с носовой полостью, сглаживание костного дефекта. Из оставшейся свободной слизистой делается лоскуток и укладывается на дно верхнечелюстной пазухи для восстановления эпителизации ее стенок.
В конце операции в пазуху устанавливается тампон, который выводится в носовой ход, и зашивается рана со стороны рта. С помощью тампона достигается стерильность пазухи, предотвращается накопление крови и гноя.
Через 48 часов, после предварительного обезболивания, тампон удаляется, и больному назначаются сосудосуживающие капли и промывание пазухи. Через неделю снимаются швы во рту.
Эндоскопическая гайморотомия
Эндоскопическая гайморотомия пользуется большой популярностью как малоинвазивная и более щадящая методика. При эндоскопической гайморотомии не производится рассечение губы, операция выполняется через нос. Процедура практически безболезненна, характеризуется незначительным отеком после операции и не оставляет рубцов.
Эндоскопическая гайморотомия. Ее преимущество перед обычной операцией:
- малая травматичность;
- минимальные кровопотери;
- возможность проводить операцию в амбулаторных условиях;
- быстрый период реабилитации пациента;
- отсутствие косметического дефекта после операции.
Суть эндоскопической гайморотомии
Этот вид операции проводится под местной анестезией с помощью специального эндоскопического оборудования через нос.
Показанием к эндоскопической гайморотомии, как и к обычной операции, является тяжелый гнойный процесс в гайморовой пазухе, при котором консервативное лечение оказалось неэффективным.
Время проведения эндоскопической гайморотомии — 20 минут. Вскрытие гайморовой впадины происходит через нос, при этом делается не разрез, а минимальный прокол диаметром около 5 мм. В этот разрез вводится эндоскопическая трубка, а удаление чужеродных предметов и патогенного материала происходит методом отсоса. Все манипуляции производятся под контролем эндоскопа.
Существуют следующие методы эндоскопического доступа в гайморову впадину:
- через средний носовой ход;
- через нижний носовой ход;
- через переднюю стеку пазухи;
- через альвеолу зуба (если есть свищ);
- через бугор верхней челюсти.

1
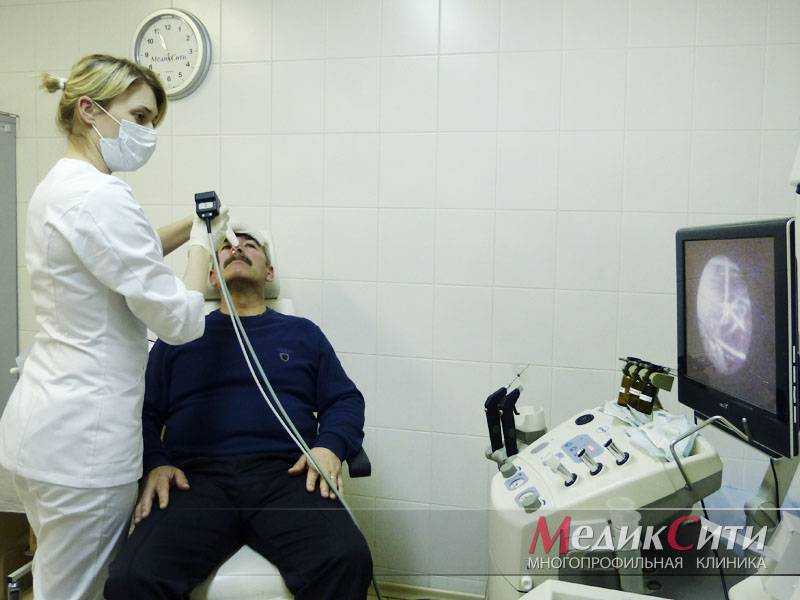
Диагностика ангины

2
Диагностика ангины
3
Диагностика ангины
Использование эндоскопической гайморотомии помогает снизить травматизацию окружающих тканей и ускорить реабилитацию после операции.
С помощью эндоскопической гайморотомии можно избежать чувства онемения в зубах на оперируемой стороне, которое бывает у пациента при проведении обычной операции.
Высококвалифицированные врачи-оториноларингологи Многопрофильной клиники «МедикСити» помогут Вам в решении различных ЛОР-проблем. Мы владеем всеми современными методами диагностики и лечения болезней уха, горла и носа.
Что приводит к перфорации?
Конкретными причинами возникновения перфорации чаще всего становятся:
- удаление или имплантация зубов;
- резекция корня;
- эндодонтическое лечение.
При расположении зубных корней непосредственно в гайморовой пазухе уровень квалификации доктора или его аккуратность никак не влияют на ситуацию – перфорации просто не избежать. Но необходимо признать, что при низком профессионализме специалиста проблема может проявиться даже в случае, когда ее возникновения можно было не допустить.
Эндодонтическое лечение приводит к перфорации в случае, когда внедрение штифта или уплотнение пломбирующего цемента производилось чересчур агрессивно, а также при патологическом расширении корневых каналов. В такой ситуации перфорация происходит прямо сквозь толщу зуба, а внутрь гайморовой пазухи могут попасть посторонние предметы в виде обломков зубного корня и цемента.
При имплантировании зубов, пломбировании корневых каналов и установке штифтов возникновение свища всегда считается следствием врачебной ошибки.
Установка искусственного корня требует максимального внимания со стороны доктора, поскольку грозит перфорированием верхнечелюстного синуса. Костная ткань пациента после удаления «родного» зуба имеет склонность к быстрой дистрофии – организм не видит смысла поддерживать ткань, на которую не возлагаются никакие функции. Если затянуть с установкой импланта, неправильно подобрать его размер или провести операцию без надлежащей подготовки, перфорация станет предсказуемым результатом.
В случае с резекцией зубного корня альтернативных вариантов лечения нет – кисту в верхней части корня можно удалить только так. Однако доктор обязан предварительно получить четкое представление о том, какова толщина альвеолярного отростка (костной перегородки между гайморовой пазухой и ротовой полостью), и насколько далеко отстоит корень от верхнечелюстного синуса.
Важные принципы хирургического вмешательства: абластика и антибластика
Принципы абластики и антибластики применяются онкологами в целях строгого соблюдения техники хирургического вмешательства.
Что такое абластика?
Слово «абластика» произошло от греческого – «blastikos», которое означает «пускающий ростки, прорастающий». «А» – приставка со смыслом отрицания.
Для того чтобы не допустить рецидива опухоли, в онкологии применяют принцип абластики. При хирургическом вмешательстве из здоровой ткани удаляются все опухолевые элементы вместе с комплексом лимфатических сосудов и узлов
Манипуляции осуществляются крайне осторожно, без сдавливания и травмирования, удаление происходит единым блоком, опухоль извлекают словно в «футляре» из здоровых тканей, перекрыв путь для распространения патологических клеток
Видимой границы между здоровыми и раковыми клетками нет. Поэтому опыт, квалификация, искусство и интуиция хирурга-онколога выходят на первый план в этой битве на операционном столе.
Что такое антибластика?
Приставка «анти» употребляется для выражения противоположности, а в контексте онкологии означает противодействие распространению патологического процесса.
Таким образом, соблюдение принципа антибластики – это применение совокупности приемов, которые помогают предотвратить рассеивание раковых клеток за пределами опухоли и операционного поля. Эти приемы представляют собой физическое и химическое воздействие на организм при операции. В их числе:
- частая смена инструментов и расходных материалов;
- промывание раны антисептиками;
- применение химиотерапии и лучевой терапии до, во время или после хирургического лечения;
- использование лазера, электрокоагуляции (прижигания электрическим током высокой частоты) и криодеструкции (воздействия сверхнизкими температурами).
Применяя принципы абластики и антибластики, онкологи решают также следующую задачу: свести к минимуму повреждающее воздействие на здоровые ткани и органы.

































