Расшифровка результатов
В норме цереброспинальная жидкость имеет умеренную вязкость, прозрачную и бесцветную структуру. Еще до проведения анализа врач оценивает внешний вид ликвора, наличие в нем примесей (например, крови), консистенцию жидкости и скорость ее вытекания. В норме ликвор должен выделяться со скоростью от 20 до 60 капель в минуту. Отклонение от этих показателей может указывать на воспалительные процессы, опухолевые заболевания или метаболические нарушения (например, лейкодистрофию).
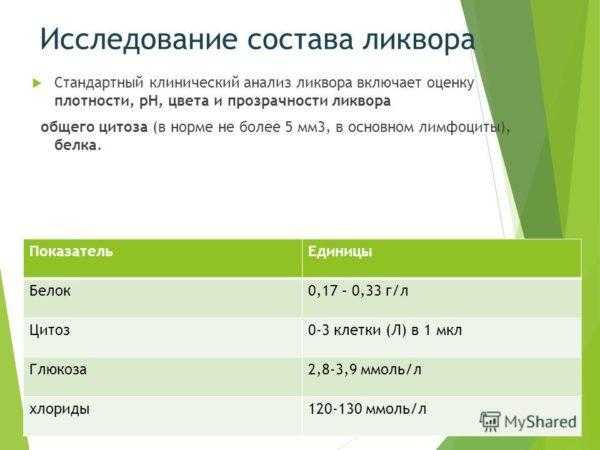
Нормальные показатели исследования состава ликвора
Нормальные показатели цереброспинальной жидкости и возможные отклонения
| Параметр | Норма | Показатель повышен (возможные причины) | Показатель понижен (возможные причины) |
|---|---|---|---|
| Плотность спинномозговой жидкости | 1,005-1,008 | Любые воспалительные (включая инфекционные и гнойные) заболевания спинного мозга | Избыток жидкости (возможный признаки гидроцефалии) |
| Уровень pH (кислотность) | 7,3-7,8 | Нейрогенный сифилис, эпилепсия, органические поражения нервной системы | Воспаление мозга и его оболочек |
| Белок | 0,44 г/л | Нейроинфекции, воспаление мозговых оболочек и различных структур головного и спинного мозга, гидроцефалия, злокачественные опухоли | Нейропатия |
| Глюкоза | 2,3-4,0 ммоль/л | Инсульты | Менингит и менингоэнцефалит |
| Соли молочной кислоты | 1,0-2,5 ммоль/л | Воспаление мозга и его оболочек на фоне инфицирования болезнетворными бактериями и любые воспалительные патологии ЦНС | Вирусный цереброспинальный менингит |
| Соли хлороводородной кислоты | 115-135 ммоль/л | Новообразования и скопление гноя в полости черепа | Воспаление мягких оболочек мозга, нейрогенный сифилис, бруцеллез |
Помутнение спинномозговой жидкости говорит о повышенной инфильтрации лейкоцитарных клеток, а темно-желтая окраска – о возможных метастазах при раке кожи.
Видео – Спинномозговая пункция
https://youtube.com/watch?v=dkCeghG6EKk
Пунктирование спинного мозга – эффективная лечебно-диагностическая нейрохирургическая процедура, обладающая высокой степенью достоверности и информативности при подозрении на различные заболевания ЦНС. На сегодняшний день накоплен достаточный практический опыт в проведении подобных манипуляций, и риск возможных осложнений сведен к минимуму, поэтому бояться поясничного прокола не стоит. Все действия выполняются под местным обезболиванием, и пациент не чувствует болей во время процедуры за исключением первичных неприятных ощущений от самого укола.
Процесс проведения анализа
Обычно для получения образца ликвор берут с помощью поясничной (люмбальной) пункции. Иногда необходимо делать желудочковую (вентрикулярную) или субокципитальную (затылочную) пункцию, однако это бывает нечасто. От типа забора жидкости меняется цена процедуры; стоимость также варьируется в зависимости от места проведения и сложности исследования.
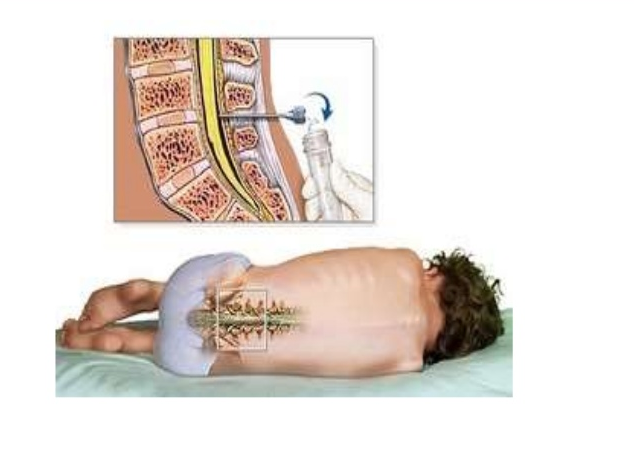 Последовательное описание процедуры, длящейся в среднем 40-50 минут, выглядит следующим образом:
Последовательное описание процедуры, длящейся в среднем 40-50 минут, выглядит следующим образом:
- Пациент принимает горизонтальное положение и подтягивает ноги к животу, а голову – к груди (при люмбальной пункции). При других видах – лежит или сидит.
- Нужную зону обрабатывают йодом и спиртом.
- Для обезболивания в область прокола вводят новокаин.
- Игла проходит между 3 и 4 либо 5 и 6 позвонком (при поясничной пункции), между височной, теменной и лобной костями при (желудочковой), между вторым шейным позвонком и затылочной костью (при затылочной).
- Производится забор ликвора. По тому, как жидкость вытекает, можно судить об отклонениях. В норме она выделяется каплями, при увеличении внутричерепного давления бежит стремительно. Для определения давления используют манометр.
- Игла изымается, зона прокола покрывается стерильной салфеткой.
- Пациенту на сутки назначается постельный режим.
Полученный ликвор нужно незамедлительно доставить в лабораторию.
Самые распространенные патологии:
- Болезнь Аддисона, туберкулез и врожденная дисфункция надпочечников. В этом случае среди симптомов человек будет отмечать у себя быструю усталость и утомляемость, снижение работоспособности, слабость в мышцах. Вес будет постепенно уменьшаться, а тяга к жизни пропадать. Пациент становится пассивным, перестает радоваться жизни. При хронической недостаточности отмечается усиленная пигментация кожи в местах, где натирает одежда, становятся явно видны ореолы сосков, потемнения вокруг ануса. У больных на ранних стадиях отмечается пониженное артериальное давление. Могут быть боли в животе неясной этимологии, проявляться язвенные и другие заболевания ЖКТ. У женщин менструации становятся скудными, но длительными, вплоть до прекращения.
- Гипоитуитаризм и пангипопитуитаризм. Больные страдают резкими апатическими состояниями, вплоть до того, что не могут заставить себя встать с кровати по нескольку дней. Наблюдается сильное снижение массы тела, кожа становится сухой, шелушится, трескается, волосы будут ломкими и безжизненными, начинают выпадать. Утрата волосяного покрова наблюдается не только на голове, но и на половых органах, в подмышечных впадинах. Пропадает половое влечение, снижается пигментация сосков у женщин, происходит атрофия яичек у мужчин.
- Снижение уровня гормонов щитовидной железы. Самым распространенным заболеванием становится гипотиреоз, в совокупности с падением гормона кортизола в крови наблюдаются опасные для жизни состояния, до комы. Может наблюдаться тошнота и рвота, боли в животе, диарея, пониженная выработка желудочного сока и других секретов ЖКТ.
- Синдром Нельсона и ятрогенные заболевания. Проявляются нервозностью, нарушениями зрения, продуцируются опухоли в гипофизе. Пациенты с такими заболеваниями мнительны, быстро выходят из состояния эмоционального равновесия, подвержены депрессиям, тревогам и страхам.
- Адреногенитальный синдром. Это заболевание характеризуется повышенной выработкой мужских гормонов в организме людей обоих полов. При этом оно провоцирует рост грубых волос на лице, теле по мужскому типу.
Среди других заболеваний можно назвать опасные инфекционные болезни: СПИД, туберкулез и др. Снижение кортизола может вызвать длительный прием стероидных препаратов, а также кровоизлияния в надпочечники из-за повреждения сосудов физиологической или механической природы, гепатиты и цирроз печени.
В любом случае, когда наблюдаются эти симптомы необходимо срочно обратиться за медицинской помощью. Большинство заболеваний легко излечимы на ранних стадиях, не потребуют длительных и дорогостоящих процедур.
Ярко выраженные симптомы пониженного кортизола
Стоит посетить врача, в случаях если наблюдаются:
- плохой аппетит и резкое снижение веса;
- низкая трудоспособность;
- кружится голова, начались обмороки;
- присутствует частая тошнота, рвота, диарея;
- боль в животе неясной локализации;
- постоянно хочется соленого;
- на коже проступают пигментные пятна;
- падает тонус мышц;
- частые перепады настроения, депрессия, апатия, тревожность.
Если есть один или несколько подобных симптомов необходимо незамедлительно обратиться к специалисту.
Повышение: причины и клинические проявления
Высокий уровень кортизола в крови положительно сказывается на работе организме только тогда, когда не превышает верхних границ нормы. Это связано с его физиологическими функциями. Если гидрокортизон низкий — все биологические процессы замедляются, организм как будто впадает в спячку. При повышении происходит наоборот. Постоянное состояние стресса негативно сказывается на работе абсолютно всех органов и систем организма. Однако в отличие от пониженного, повышенный уровень гормона кортизола в крови могут вызвать вполне жизненные причины:
- длительный прием кортикостероидов;
- беременность и роды;
- очень сильное и длительное эмоциональное перенапряжение;
- гипертиреоз, нарушение работы щитовидной железы;
- лишний вес;
- длительный и частый отказ от пищи вне зависимости от причин;
- изнуряющие физические нагрузки, тренировки;
- употребление кофе, энергетиков;
- поликистоз яичников;
- прием алкоголя, курение, наркотики;
- некоторые лекарственные препараты: верошпирон, оральные контрацептивы.
Среди резко негативных патологических состояний следует выделить болезнь Иценко-Кушинга, новообразования гипофиза и коры надпочечников.
Исследование костного мозга и системы крови
Кровь состоит из основных видов клеток: эритроциты, тромбоциты, лейкоциты и их подвиды, а также системы свертывания крови. Красный костный мозг является производителем всех клеток крови. Красный костный мозг – это важный орган кроветворной системы в организме человека. Его главная функция – кроветворение (гемопоэз) т.е. создание новых клеток крови на замену отработавшим свой срок. Кроме этого, костный мозг очень важен для корректной работы иммунной системы, т.к. он участвует в образовании иммунных клеток. Кровь и костный мозг являются незаменимыми элементами человеческого организма. Любая «поломка» в этой системе будет негативно сказываться на здоровье и отразится в данных исследований. Утилизация «старых» кровяных клеток происходит с участием селезенки, поэтому при обследовании системы крови может понадобиться исследование размеров и структуры селезенки.
Обследование системы крови, в зависимости от того, что с ней происходит, можно построить по нескольким вариантам: можно обследовать эритроцитарный росток, тромбоцитарный росток, лейкоцитарный росток и систему свертывания крови по отдельности или в комбинациях, в зависимости от того, что явилось поводом к обследованию и что видно в результатах ранее выполненных анализов (повышение или понижение каких-то видов клеток крови, билирубина, увеличение селезенки и т.д.). Как правило, обследование системы крови начинается с того, что при лабораторных исследованиях по какой-то причине, было выявлено либо чрезмерно большое, либо чрезмерно малое количество одного или нескольких видов клеток крови или нарушение строения этих клеток (слишком маленькие, слишком большие, неправильной формы и т.д.).
- Для заболевания эритроцитарного ростка характерна анемия либо, наоборот, повышение гемоглобина и эритроцитов в крови. Анемия может быть по разным причинам, например, при нехватке витаминов (например, витамин В-12 дефицитная анемия), нехватке железа, при хронической кровопотере (длительные и обильные менструации, кисты яичников, которые наполняются кровью и т.п.). Появление анемии также может быть связано с чрезмерным разрушением клеток крови, в этом случае образуется большое количество билирубина и может увеличиваться селезенка.
- Обследование тромбоцитарного ростка может понадобиться при увеличении или уменьшении числа тромбоцитов. При снижении уровня тромбоцитов целесообразно выполнить исследования на аутоиммунные заболевания (аутоиммунная тромбоцитопения). При избытке тромбоцитов возрастает риск тромбозов и увеличивается вязкость крови. В этом случае можно выполнить исследование свертывающей системы крови и выясняется причина тромбоцитоза (увеличения количества тромбоцитов).
- Обследование лейкоцитарного ростка рекомендуется, когда в анализе крови увеличивается или уменьшается количество лейкоцитов (лимфоциты, моноциты, эозинофилы, нейтрофилы, базофилы). Когда лейкоцитов мало (лейкопения) – возможна аутоиммунная агрессия против костного мозга, тяжелая хроническая инфекция, общее истощение организма, иммунодефицит. Когда лейкоцитов слишком много, это может говорить, например, о наличии какого-то воспалительного процесса, онкологическом заболевании системы крови.
 В нашей клинике Вы можете сдать анализы крови 7 дней в неделю
В нашей клинике Вы можете сдать анализы крови 7 дней в неделю
При обследовании на лейкозы (поражение лейкоцитарного ростка) может понадобиться исследование костного мозга и серия других продвинутых тестов для определения вида лейкозов. Также исследование костного мозга широко применяется при тяжелой анемии.
Подробнее об исследовании крови:
- Общий (клинический) анализ крови
- Биохимические анализы крови
- Коагулограмма. Анализ н
- а свертываемость и вязкости крови, риска тромбозов
- Анализы крови на тромбофилию, синдром Лейдена, дефект фолатного цикла. Анализы на антифосфолипидный синдром (АФС). Обследование на риск тромбообразования
- Иммунограмма – обследование иммунитета
- Онкомаркеры
Как делают нейросонографию?
Нейросонография проводится только ребенку (в 1 месяц, в 2 месяца, 3, 4, в 5 месяцев, 6, 7, 8, 9, 10, 11 мес), у которого не закрыты роднички, или швы. Родничок – это участок на голове, который не покрыт костной тканью. Роднички отлично пропускают ультразвук. Исследование чаще проводится через передний большой родничок, который располагается между теменными костями и лобной костью. Реже используются большое затылочное отверстие, у доношенных (через тонкую кость) можно использовать переднебоковой родничок, заднебоковой родничок. Кстати, нейросонографию можно проводить детям даже во время сна. Нейросонография проводится при частоте ультразвука 5 – 75, мГц в коронарной и сагиттальной плоскостях. При исследовании визуализируются желудочковая система, перивентрикулярные структуры, образования задней черепной ямки, средней черепной ямки, передней черепной ямки, мозговые сосуды (артерии и вены). Кости, образующие череп, извилины, борозды головного мозга, сосудистые сплетения желудочков, мозжечка обладают высокой эхогенной плотностью. Анэхогенными являются желудочки мозга, содержащие ликвор, полость прозрачной перегородки, полость Верге, цистерны. Паренхима головного мозга имеет низкую эхоплотность, за исключением базальных ганглиев, которые обладают повышенной эхогенностью.
Норма показателей ликвора
Норма анализа спинномозговой жидкости определяется установленными медицинскими стандартами. Они одинаковы как для мужчин, так и для женщин совершеннолетнего возраста.
Ликвор здорового человека должен быть прозрачным, похожим на дистиллированную воду. После отстаивания не должна образовываться пленка.
Показания ликвора в пределах нормы:
плотность – от 1000 до 1010 г/л (грамм на литр);
давление – лёжа от 150 до 200 мм вод.ст., сидя от 300 до 400 мм вод.ст. (миллиметров водного столба);
цитоз – от 1 до 10 мкл (микролитров);
белок – от 0,15 до 0,35 г/л;
глюкоза – от 2,70 до 3,80 ммоль/л (ммоль/литр);
ионы хлорида – от 115 до 130.
Интерпретация и расшифровка данных должна проводиться лечащим врачом. Показатели нормы могут колебаться, в зависимости от особенностей организма и других факторов. Установить точный диагноз может только специалист.
Чем опасны стрептококки?
Стрептококки в первую очередь атакуют дыхательную систему, особенно горло и верхние дыхательные пути. Также стрептококковые инфекции провоцируют воспаление уха, носовых пазух и суставов. Бывает, что заболевание дает мало симптомов и остается нелеченым. В таких случаях бактерии распространяются внутри организма, приводя к осложнениям — гломерулонефриту, ревматической лихорадке, повреждению сердечных клапанов и суставов.
При этом, если инфекцию выявить, она вполне излечима — способ борьбы заключается в использовании соответствующего антибиотика. Поэтому при подозрении на стрептококковую инфекцию, следует незамедлительно сдать анализ на антистрептолизин, что позволит подобрать правильную стратегию лечения.
Симптомы, указывающие на гломерулонефрит:
- уменьшение количества выделяемой мочи;
- гематурия (кровь в моче);
- слабость;
- снижение концентрации внимания;
- лихорадка;
- миалгия — боль в мышцах;
- отек;
- возможна сыпь.
Симптомы ревматической лихорадки:
- повышение температуры тела;
- отеки;
- боль;
- покраснение области суставов;
- непроизвольные движения – хорея Сиденгама;
- образование многочисленных подкожных узелков и высыпаний;
- миокардит, проявляющийся быстрым или неравномерным сердцебиением;
- одышка;
- возможна боль в груди.
При таких симптомах необходимо срочно обратиться к врачу и обследоваться.
Анализ ликвора: расшифровка, норма у детей и взрослых
Ликвор собирают в четыре пробирки: первая — для определения цитоза, вторая — для биохимического анализа, третья — для бактериологического исследования, четвертая – резервная.
При подозрении на примесь «путевой» крови можно сравнить цитоз в первой и второй пробирке. Для выявления ксантохромии можно центрифугировать ликвор. Наличие эритроцитов в отсутствие ксантохромии свидетельствует о примеси «путевой» крови.
Сравнивают прозрачность/цвет ликвора с водой: – При концентрации белка в ликворе более 100 мг/дл возможна легкая ксантохромия. – Помутнение ликвора возникает при цитозе не менее 200-300 лейкоцитов в 1 мл. – Ксантохромия возможна при гипербилирубинемии или субарахноидальном кровоизлиянии. Определение цитоза следует провести в течение 1 ч после пункции, чтобы не допустить развития гемолиза.
Содержание белка в ликворе увеличивается приблизительно на 1 мг/дл на каждые 700—1000 эритроцитов. На один лейкоцит приходится приблизительно 700 эритроцитов.
Интерпретация анализа ликвора
– Глюкоза: увеличение ее концентрации обычно не имеет клинической значимости и отражает только системную гипергликемию. Изменения концентрации глюкозы в крови запаздывают по отношению к крови на несколько часов. В норме концентрация глюкозы в ликворе составляет около двух третей ее концентрации в крови. + Концентрация глюкозы в крови снижается при бактериальных, туберкулезном и грибковых менингитах, а также при карциноматозе оболочек и нетуберкулезных гранулематозных процессах, таких как саркоидоз. + При бактериальных инфекциях уровень глюкозы в ликворе неизменно ниже 20 мг%, независимо от ее концентрации в крови.
– Белок: повышение его концентрации наблюдают при многих неврологических заболеваниях, что отражает либо нарушение гематоэнцефалического барьера, либо ирритацию эпендимальных или менингеальных поверхностей мозга. В норме концентрация белка в ликворе не превышает 45 мг%, но у новорожденных (в том числе недоношенных) в первый месяц жизни она может достигать 100-150 мг%. Наиболее частые причины повышение уровня белка в ликворе следующие: + Сахарный диабет (до 150 мг/дл). + Опухоли головного мозга (особенно если они располагаются вблизи эпендимы или мозговых оболочек). + Опухоли спинного мозга (при ликворном блоке уровень белка может достигать более 1 г/дл).
+ Демиелинизирующие заболевания (умеренное повышение уровня белка). + Гнойный менингит, вирусный менингит и энцефалит. + Карциноматоз оболочек и их лимфоматозное поражение (возможно значительное повышение уровня белка в ликворе). + Синдром Гийена-Барре (типично повышение уровня белка при нормальном цитозе).
– Плеоцитоз: + Полиморфно-ядерные лейкоциты в ликворе всегда вызывают подозрение на бактериальную инфекцию, так как в норме нейтрофилы в ликворе отсутствуют. + Увеличение количества лимфоцитов может свидетельствовать о наличии хронического воспалительного процесса. В норме их количество не превышает 5—6 в 1 мкл. + Лейкоциты могут появиться при субарахноидальном (или другом интракраниальном) кровоизлиянии. + Наличие эозинофилов может свидетельствовать о паразитарной инвазии ЦНС. + При карциноматозе оболочек цитоз обычно не превышает 100 клеток. При высоком уровне белка и подозрении на лимфоматозное поражение оболочек следует провести тесты на маркеры В- и Т-лимфоцитов. + Для исключения лимфоматозного поражения оболочек необходимо провести три последовательных исследования ликвора.
– Давление ликвора: + В норме у лежащего с разогнутыми ногами пациента оно составляет менее 200 мм вод.ст. + В сидячем положении давление повышается до уровня желудочковой системы (так как в субарахноидальном пространстве нет клапанов); давление зависит от роста пациента. + Повышение давления возможно при бактериальных, грибковых и вирусных менингитах, а также при внутричерепных объемных процессах. + Давление может повышаться при внутричерепных кровоизл ияниях.
+ В редких случаях давление повышается при синдроме Гийена- Барре. + Необъяснимое повышение ликворного давления может быть обусловлено сердечной недостаточностью, хронической обструктивной болезнью легких, гиперкапнией, выпотом в полость перикарда, сдавленней яремных вен. + При pseudotumor cerebri ликворное давление может достигать 400—600 мм вод.ст.. + Постуральные головные боли могут быть связаны с низким ликворным давлением.
Симптомы нарушений ликвородинамики
Синдром внутричерепной гипертензии
Синдром внутричерепной гипертензии развивается в результате стойкого повышения внутричерепного давления свыше 200 мм водного столба. Синонимами синдрома внутричерепной гипертензии являются гипертензионный синдром, гипертензивный синдром.
Синдром внутричерепной гипотензии
Синдром внутричерепной гипотензии развивается при стойком снижении ликворного давления ниже 100 мм вод. Ст. Синонимами синдрома внутричерепной гипотензии являются гипотензивный синдром, гипотензионный синдром.
Первичная внутричерепная гипотензия встречается довольно редко. Чаще она развивается вследствие ликвореи (потери цереброспинальной жидкости), которая может наблюдаться после лечебно-диагностических вмешательствах на ликворных путях, а также при артериальной гипотонии или передозировке дегидратирующих лекарств. Основным симптомом внутричерепной гипотензии является головная боль, часто сжимающего характера (сжимающая боль), которая уменьшается в положении лежа с опущенной вниз головой или при прижатии яремных вен. При синдроме внутричерепной гипотензии также отмечаются общая слабость, головокружение, тошнота, рвота, тахикардия. При выраженном снижении внутричерепного давления наблюдаются расстройства сознания от легкого до сопора и комы.
Синдром ликворной дистонии
Синдром ликворной дистонии характеризуется неустойчивостью внутричерепного давления, частыми его перепадами. Симптомы ликворной дистонии такие же, как при синдроме гипертензионном синдроме и гипотензионном синдроме.
Окклюзионные синдромы, приступ Брункса
Окклюзионные синдромы развиваются вследствие блокады ликворных путей на любом уровне желудочковой системы. Клинически окклюзионные синдромы характеризуются внутричерепной гипертензией в сочетании с симптомами поражения отделов мозга, лежащих выше уровня окклюзии, и основной болезни. Они сопровождаются приступами Брунса. Приступ Брунса имеет ряд симптомов – рвота, быстро нарастающая головная боль, нарушение сознания, вынужденное положение головы, признаки дислокации ствола мозга. Препятствие оттоку цереброспинальной жидкости может появиться на любом уровне желудочковой системы.
Какие заболевания выявляют при помощи анализа
Спинномозговую пункцию назначают для выявления патологических нарушений в мозговых структурах, оболочках, органах центральной нервной системы.
К этим заболеваниям относят:
- инфекционный и неинфекционный менингит;
- новообразования;
- энцефалиты — инфекционное, инфекционно-аллергическое, аллергическое и токсическое поражение мозговых веществ;
- сифилис мозга — поражение бледной трепонемой оболочек, сосудов, паренхимы органа.
К основным признакам ликвородинамических нарушений относят сильную головную боль, рвоту и отсутствие аппетита, головокружение, брадикардию. Цефалгия усиливается при кашле и чихании, ярком свете и громких звуках. При воспалении мозговых обоочек беспокоит суставная и мышечная боль, резко повышается температура, тошнит.
![]() взятие пунктата спинномозговой жидкости для анализа
взятие пунктата спинномозговой жидкости для анализа
При люмбальной пункции делают забор пробы пунктата из поясничного отдела. Для этого делают микроскопический прокол. Анализ цереброспинальной жидкости включает макроскопическое и микроскопическое исследование, биохимию, цитологию, бакпосев и бактериоскопию. Дополнительно врач может назначить:
- КТ головного мозга;
- эхоэнцефалографию;
- ядерно-магнитную резонансную томографию;
- ангиографию;
- пневмоэнцефалографию;
- тест на онкомаркеры;
- ПЦР для выявления типа возбудителя инфекционных процессов.
Однократно без вреда для пациента можно взять 10 мл пунктата для исследования.
Нормы RDW
Подсчет результатов анализа выполняется с помощью специального анализатора. В большинстве случаев процедура проводится в комплексе с индексом MCV. Такая комбинация помогает определить тот или иной вид микроцитарных анемий.
Референсные (соответствующие норме) показатели RDW в крови человека колеблются в пределах 11,5% — 14,5%. Оптимальное значение коэффициента — 13%. Эти цифры являются едиными как для взрослых, так и для детей старше полугода, т.е. не меняются на протяжении жизни.
Референсные значения, %:
- до 6 мес. — 14,9-18,7
- старше 6 мес. — 11,6-14,8
Если все показатели оказались в норме, результат теста – отрицательный. Если RDW повышен, результат считается положительным.
Важно! Интерпретация результатов всегда проводится комплексно. Поставить точный диагноз на основании только одного анализа невозможно.
Факторы, влияющие на результат лабораторных исследований
И врачи-клиницисты, и пациенты должны понимать, что существует целый ряд факторов, способных влиять на результаты лабораторных тестов, искажая объективную картину состояния здоровья пациента. Некоторые из них можно контролировать, сведя к минимуму их возможное негативное воздействие на конечный результат исследования.
В числе таких факторов условия и способ взятия биологического материала, доставки и хранения проб, пищевое поведение пациента, правильность идентификации проб в лаборатории.
Так, высокий уровень ферментов печени может быть следствием употребления алкоголя — недавнего или частого. Кофеин может вызвать повышение концентрации катехоламинов и ренина в плазме. Курение иногда вызывает пограничное повышение уровня некоторых онкомаркёров.

В числе факторов, влияющих на результаты лабораторных тестов, — физическая нагрузка. Повторяющаяся физическая нагрузка приводит к перераспределению межклеточной жидкости между сосудистым руслом и межклеточным пространством, потере жидкости с потом и, как следствие, — к изменению концентрации некоторых аналитов — гормонов или ферментов. Поэтому посещение, к примеру, тренажёрного зала накануне проведения лабораторного исследования является нежелательным.
Тяжёлая физическая нагрузка может вызвать повышение уровня некоторых ферментов (АЛТ, АСТ, ЛДГ, креатинкиназы), изменение уровня различных субстратов крови (глюкоза, мочевина и др.), увеличить выделение белка с мочой. Кроме того, у людей, на протяжении длительного времени активно занимающихся спортом, например, бегом на длинные дистанции или тяжелой атлетикой, может быть увеличен уровень тестостерона и лютеинизирующего гормона (ЛГ), изменены показатели эритропоэза.
Для ряда гормональных исследований важно учитывать фазу менструального цикла у женщин, а потому следует заранее уточнить у врача оптимальные дни сдачи крови для определения уровня ФСГ, ЛГ, пролактина, прогестерона, эстрадиола и некоторых других гормонов. Время суток при взятии пробы особенно значимо в случае необходимости определения уровня кортизола, тиреотропного гормона и некоторых других аналитов
При этом следует иметь в виду, что референтные значения – границы «нормы» лабораторных показателей, обычно, отражают статистические данные, полученные в стандартных условиях при взятии крови в утреннее время
Время суток при взятии пробы особенно значимо в случае необходимости определения уровня кортизола, тиреотропного гормона и некоторых других аналитов. При этом следует иметь в виду, что референтные значения – границы «нормы» лабораторных показателей, обычно, отражают статистические данные, полученные в стандартных условиях при взятии крови в утреннее время.
Таким образом, существует целый ряд причин, по которым результаты анализа могут выйти за пределы установленного референтного диапазона, даже если человек абсолютно здоров. Поэтому, если пациенту известны какие-либо объективные обстоятельства, которые могли бы повлиять на результаты исследований, следует сообщить о них лечащему врачу.
Приведённые примеры свидетельствуют о том, что для адекватной оценки результатов лабораторных тестов, а также последующего принятия врачом на их основе верных клинических решений в отношении пациента, необходим комплексный подход, учитывающий всё многообразие факторов, которые могут влиять на точность и правильность полученных данных. Клинические выводы и решения, принимаемые по результатам лабораторных анализов, будут верными лишь в том случае, когда различные преаналитические и аналитические факторы в достаточной мере стандартизованы и наиболее полно учтены.
Подготовка к рентгенологическому исследованию
Обзорная урография
За три дня до исследования исключить из рациона: чёрный хлеб, молоко, горох, фасоль, капусту, свежие овощи, фрукты и сладкие блюда;
Накануне исследования не позднее 18-00- легкий ужин, затем постановка 2-х очистительных клизм в 19-00 и 21-00;
В день исследования ещё одна очистительная клизма за 2 часа до исследования;
Исследование проводится натощак (не есть, не пить).
Рентгенография поясничного отдела позвоночника
За три дня до исследования исключить из рациона: чёрный хлеб, молоко, горох, фасоль, капусту, свежие овощи, фрукты и сладкие блюда;
Накануне исследования не позднее 18-00- легкий ужин, затем постановка 2-х очистительных клизм в 19-00 и 21-00;
В день исследования ещё одна очистительная клизма за 2 часа до исследования;
Исследование проводится натощак (не есть, не пить).
Подготовка к рентген компьютерной томографии (РКТ)
На ребенке должна быть свободная одежда, без металлических элементов.
Перед проведением процедуры необходимо снять все металлические предметы, включая украшения( серьги, цепочки), заколки, сьемные брекеты, очки, слуховые аппараты.
1. РКТ без контрастирования головного мозга, околоносовых пазух, височных костей, шеи, органов грудной клетки, все отделов позвоночника и периферических отделов костной системы (суставы, конечности) особой подготовки не требует.
2. РКТ органов брюшной полости и забрюшинного пространствабез контрастирования — рекомендуется (не обязательно) ограничение по объёму принимаемой пищи накануне и в день исследования. 3. РКТ с контрастированием — необходимо проинформировать врача-рентгенолога и рентгенолаборанта о ранее имевшихся аллергических реакциях на любой вид аллергена (пищевые в том числе). При наличие аллергических реакций в анамнезе, при повышенном аллергическом фоне необходима предшествующая консультация аллерголога и соответствующая десенсибилизирующая терапия.В остальном подготовка такая же, как при без контрастных исследованиях. На исследование необходимо явиться натощак. За полчаса до исследования будет проводиться контрастирование петель тонкого кишечника для лучшего обзора головки поджелудочной железы и гепатобилиарной зоны (необходимо выпить от одного до трех стаканов раствора контрастного вещества).
4. РКТ малого таза — необходимо сделать две очистительные клизмы: за 24 часов и за 12 часа до исследования. Исследование проводится с наполненным мочевым пузырём( перед исследованием в течение 3 часов не опорожнять мочевой пузырь).
Врач, проводящий исследование, может изменить схему подготовки по ходу исследования или до его начала.

































