Подготовка пациента
Многие относятся к этой процедуре с опасением. Раньше, когда для зондирования использовался толстый зонд (диаметр 10-13 мм), зондирование действительно было очень неприятной и даже болезненной процедурой. Но сейчас для зондирования применяют тонкие зонды, имеющие диаметр 4-5 мм, он не вызывает рвотного рефлекса и позволяет оставить его в желудке на 2,5 часа.
Самый современный метод зондирования, применяемый в некоторых клиниках – введение еще более тонкого зонда, оснащенного на слепом конце камерой. Это позволяет без применения рентгена контролировать положение зонда (врач следит, чтобы он не свернулся) и получить дополнительную информацию.
Основное, о чем, должен позаботиться пациент перед проведением зондирования – не завтракать, процедура проводится натощак, последний прием пищи и жидкости должен быть удален от процедуры на 10-12 часов. В остальном никакой подготовки не требуется.
Уже в клинике проводится непосредственная подготовка к зондированию:
- Пациент укладывается на кушетку на левый бок, на грудь и живот стелится специальная салфетка, которая не позволит слюне запачкать одежду (во время проведения процедуры слюну не глотают, а сплевывают);
- Пациенту в ротовую полость помещается специальное кольцо, не позволяющее сжать челюсти и повредить зонд;
- Ротовая полость обезболивается несильным анестетиком (аэрозолем);
- Зонд вводится в ротовую полость за корень языка, дальше пациент должен сделать несколько глотательных движений, чтобы зонд опустился в желудок;
- Длинна, на которую помещается зонд, зависит от роста человека – от параметра роста отнимают 100 см;
- Зонд фиксируется на одежде пациента, чтобы он не проскользнул дальше по желудку в двенадцатиперстную кишку;
- Зонд подключается к насосу, который будет откачивать содержимое желудка.
Зонд дуоденальный, назоинтестинальный .
Зонд (катетер) дуоденальный назоинтестиальный (кишечный) используется для введения в двенадцатиперстную кишку через носовые ходы и ротовую полость жидкой пищи, питательных смесей, лекарственных средств, а также для забора анализов, удаления из двенадцатиперстной кишки нежелательного содержимого или ее декомпрессии и др. Длиннее чем желудочный. Для взрослого длина примерно 1200 — 1250 мм.
Изделие состоит из трубки и коннектора. Коннектор с цветовой кодировкой сопоставим с разными видами питательных систем. Трубка с атравматичным закругленным дистальным концом закрытого или открытого типа имеет боковые отверстия для предотвращения закупорки изделия, метки глубины введения и рентгеноконтрастную линию по всей длине. Изготавливается из разных материалов в зависимости от назначения зонда.
Помимо перечисленного все зонды могут иметь направители для облегчения введения (особенно детские).
Наличие утяжелителей и в некоторых моделях зонда способствует облегчению перемещения изделия по желудочно-кишечному тракту и снижению выраженности рвотных позывов при введении.

Подготовка пациента
Многие относятся к этой процедуре с опасением. Раньше, когда для зондирования использовался толстый зонд (диаметр 10-13 мм), зондирование действительно было очень неприятной и даже болезненной процедурой. Но сейчас для зондирования применяют тонкие зонды, имеющие диаметр 4-5 мм, он не вызывает рвотного рефлекса и позволяет оставить его в желудке на 2,5 часа.
Самый современный метод зондирования, применяемый в некоторых клиниках – введение еще более тонкого зонда, оснащенного на слепом конце камерой. Это позволяет без применения рентгена контролировать положение зонда (врач следит, чтобы он не свернулся) и получить дополнительную информацию.
Основное, о чем, должен позаботиться пациент перед проведением зондирования – не завтракать, процедура проводится натощак, последний прием пищи и жидкости должен быть удален от процедуры на 10-12 часов. В остальном никакой подготовки не требуется.
Уже в клинике проводится непосредственная подготовка к зондированию:
- Пациент укладывается на кушетку на левый бок, на грудь и живот стелится специальная салфетка, которая не позволит слюне запачкать одежду (во время проведения процедуры слюну не глотают, а сплевывают);
- Пациенту в ротовую полость помещается специальное кольцо, не позволяющее сжать челюсти и повредить зонд;
- Ротовая полость обезболивается несильным анестетиком (аэрозолем);
- Зонд вводится в ротовую полость за корень языка, дальше пациент должен сделать несколько глотательных движений, чтобы зонд опустился в желудок;
- Длинна, на которую помещается зонд, зависит от роста человека – от параметра роста отнимают 100 см;
- Зонд фиксируется на одежде пациента, чтобы он не проскользнул дальше по желудку в двенадцатиперстную кишку;
- Зонд подключается к насосу, который будет откачивать содержимое желудка.
Другие виды подготовки
Моральный настрой очень важен перед исследованием. Обычно, врач сам все рассказывает пациенту. Не стесняйтесь задавать вопросы, которые вас интересуют. От полученных ответов вам будет спокойнее.
Если у взрослого преобладает паническое чувство страха или повышенная возбудимость, то врач может назначить успокоительные медикаменты.
При сердечно-сосудистых патологиях, например, при гипертонии, дыхательной недостаточности важной является преждевременная их коррекция. Это связано с тем, что в процессе ФГС с их стороны могут появиться осложнения
Готовиться к эндоскопии пациенту придется и в больнице. Перед ФГДС проводится местная подготовка, которая включает в себя такие пункты:
Это связано с тем, что в процессе ФГС с их стороны могут появиться осложнения. Готовиться к эндоскопии пациенту придется и в больнице. Перед ФГДС проводится местная подготовка, которая включает в себя такие пункты:
-
Исследуются кожные покровы и слизистая ротовой полости больного, с целью исключить тонзиллит, заеды или трещины. Если подобные проблемы выявлены, то ФГС откладывается.
-
Для снижения пенообразования в желудке и кишечнике, врач назначает препарат Эспумизан, который нужно выпить за 5 минут до начала исследования.
-
Чтобы снизить болевые ощущения при введении эндоскопа, пациенту проводят местное обезболивание. Для этого горло обрабатывается лидокаином в виде спрея.
Местная подготовка проходит под руководством врача. Не забудьте поставить в известность врача о наличии хронических заболеваний.
Оценка результатов исследования
Фракции желудочного сока, полученные в результате зондирования, направляются на лабораторное исследование для диагностирования возможных патологий желудка. Учитываются следующие показатели:
- Кислотность сока;
- Цвет должен быть прозрачным, красноватый оттенок желудочного секрета – примесь крови, желто-зеленый – признак заброса желчи из 12-перстной кишки;
- Объем выделяемого сока – его увеличение говорит о гиперсекреции слизистой желудка;
- Посторонние включения – частички пищи говорят о неполном переваривании пищи;
-
Вязкость секрета – повышенная вязкость свидетельствует о гастрите.
Анализ этих данных позволит лечащему врачу составить полную картину заболевания. Если показатели лабораторного исследования желудочного секрета отличаются от приведенных в таблице, значит, нужно пройти лечение у гастроэнтеролога.
О процедуре зондирования
Это обследование осуществляется в амбулаторных условиях гастроэнтерологом. Через рот или через нос в пищевод вводится зонд, он продвигается в желудок. При помощи специально разработанного алгоритма врач проводит диагностические манипуляции для исследования таких показателей, как:
- состав желудочного сока, взятого в несколько этапов;
- секреторная функция слизистой оболочки;
- уровень кислотности;
- наличие или отсутствие остатков пищи в отделяемом слизистой;
- объем жидкости, выкачанной из желудка.
Обследование практически не доставляет неприятных ощущений, несмотря на то, что проводится без наркоза и обезболивания. Положение зонда в желудке пациента контролируется при помощи рентгеновского аппарата.
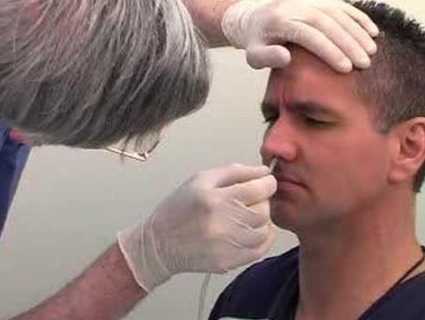 Введение зонда возможно через нос.
Введение зонда возможно через нос.
Использование современных материалов позволяет провести исследование при помощи очень тонкого зонда с диаметром 0,4-0,5 см. Минимально возможные размеры помогут избежать рвотных позывов и не создают неприятных ощущений.
Современная медицинская техника еще более усовершенствовала и упростила зондирование желудка. Исключительно тонкий зонд теперь может быть оснащен миниатюрной видеокамерой, транслирующей на экран компьютера изображение внутреннего содержимого органа и особенности его строения. На основании полученных данных врач сможет подтвердить или опровергнуть предполагаемый диагноз, дифференцировать его со сходными патологиями, вовремя обнаружить начало онкологического поражения слизистой оболочки и мышечной стенки органа.
Подготовка к ФГДС
Подготовка пациента к проведению фиброгастродуоденоскопии заключается в следующем:
- За несколько дней до исследования рекомендуется отказаться от таких продуктов питания как орехи, шоколад, алкоголь, семечки, а также от любой острой пищи.
- Существуют также осложненные заболевания, при которых подготовка к фиброгастродуоденоскопии требует особого соблюдения строгой диеты за несколько дней до проведения исследования. Среди таких заболеваний выделяют стеноз пищевода, а также нарушение выведения пищи через двенадцатиперстную кишку.
- За день до проведения фиброгастродуоденоскопии пациент может поужинать лишь легкоусвояемой пищей не позднее 18:00 вечера.
- Утром перед исследованием пациенту не следует курить и чистить зубы, а также необходимо исключить прием пищи, воды и лекарственных препаратов.
- Необходимо взять с собой полотенце с целью исключения дискомфорта связанного со слюнотечением.
- Перед процедурой пациенту необходимо сообщить врачу об имеющихся хронических заболеваниях, а также о наличии аллергии на медикаментозные препараты.
- Перед введением эндоскопа пациенту необходимо будет лечь на левый бок и согнуть ноги в коленях, а также прикрыть грудь полотенцем.
- Во время исследования пациенту нельзя разговаривать и сглатывать слюну.
- В течение двух часов после проведенного исследования пациенту не разрешается принимать пищу.
Анализ желудочного сока
Нормальный желудочный сок жидкий; чем больше в нем слизи, тем он становится более вязким, тягучим, иногда настолько, что трудно отделить от всей массы какую-то часть для исследования. Большое количество слизи может быть свидетельством наличия гастрита. Слизь, плавающая на поверхности, происходит из дыхательных путей. Из примесей, кроме перечисленных, в содержимом желудка натощак иногда обнаруживают остатки вчерашней пищи, что указывает на нарушение его опорожнения.
Содержание соляной кислоты в желудочном соке натощак составляет 0-5,5 мэкв/ч, а после стимуляции 8-16 мэкв/ч. Соответственно и судить об изменении (повышении или понижении) кислотности можно только по стимулированной секреции. Имея результаты желудочного зондирования можно достаточно точно сказать, на что должно быть направлено лечение — на стимуляцию или подавление выработки соляной кислоты.
A.Ш.Pyмянцeв
«Для чего необходимо зондирование желудка, как проводится, анализ желудочного сока» — раздел
Подготовка
Зондирование печени или желудка является длительной процедурой с неприятными ощущениями. Врачу для проведения манипуляции требуются табурет, на который будет садиться пациент, специальная емкость-тазик, тонкий стерильный зонд, шприц или насос на шланг, полотенце, стерильные баночки для анализов. Больной проходит подготовку:
- в течение дня перед исследованием воздерживается от курения, приема лекарств;
- не употребляет продукты, увеличивающие скопление газов и секрецию желудочного сока;
- за 14-16 часов до исследования ничего не ест, пьет только чистую воду, за исключением газировки;
- налаживает свое психологическое состояние, старается избегать стрессов (иначе повышается секреция желудочного сока);
- снимает вставленные зубные конструкции при их наличии.
О процедуре зондирования
Это обследование осуществляется в амбулаторных условиях гастроэнтерологом. Через рот или через нос в пищевод вводится зонд, он продвигается в желудок. При помощи специально разработанного алгоритма врач проводит диагностические манипуляции для исследования таких показателей, как:
- состав желудочного сока, взятого в несколько этапов;
- секреторная функция слизистой оболочки;
- уровень кислотности;
- наличие или отсутствие остатков пищи в отделяемом слизистой;
- объем жидкости, выкачанной из желудка.
Обследование практически не доставляет неприятных ощущений, несмотря на то, что проводится без наркоза и обезболивания. Положение зонда в желудке пациента контролируется при помощи рентгеновского аппарата.
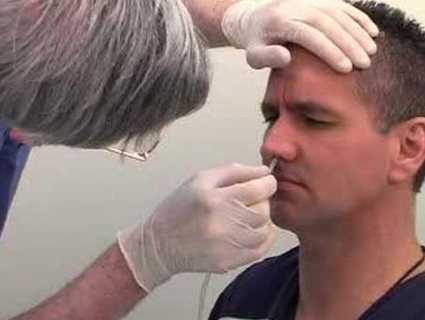
Введение зонда возможно через нос.
Использование современных материалов позволяет провести исследование при помощи очень тонкого зонда с диаметром 0,4-0,5 см. Минимально возможные размеры помогут избежать рвотных позывов и не создают неприятных ощущений.
Современная медицинская техника еще более усовершенствовала и упростила зондирование желудка. Исключительно тонкий зонд теперь может быть оснащен миниатюрной видеокамерой, транслирующей на экран компьютера изображение внутреннего содержимого органа и особенности его строения. На основании полученных данных врач сможет подтвердить или опровергнуть предполагаемый диагноз, дифференцировать его со сходными патологиями, вовремя обнаружить начало онкологического поражения слизистой оболочки и мышечной стенки органа.
Генетические исследования на рак в «Евроонко»
В клиниках «Евроонко» есть всё для того, чтобы, при необходимости, назначить онкологическому пациенту персонализированную терапию, замедлить прогрессирование болезни и продлить жизнь. Мы применяем все препараты последнего поколения, зарегистрированные на территории России, и сотрудничаем с ведущими европейскими, американскими лабораториями, которые проводят генетические исследования в онкологии.
Мы знаем, как помочь, если в другой клинике сказали, что больше ничего нельзя сделать, или лечение, назначенное ранее, перестало помогать. Свяжитесь с нами.
Запись на консультацию круглосуточно
+7 (495) 151-14-53+7 (861) 238-70-54+7 (812) 604-77-928 800 100 14 98
Список литературы:
- Федеральное государственное бюджетное научное учреждение «Российский онкологический научный центр имени Н.Н. Блохина» Л.Н. Любченко, Е.И. Батенева — Медико-генетическое консультирование и ДНК-диагностика при наследственной предрасположенности к раку молочной железы и раку яичников. Пособие для врачей
- Высоцкая И.В., Летягин В.П., Шабанов М.А. и др. Актуальные вопросы канцерогенеза. Клиническая онкогематология. 2019;12(1):101–6. DOI: 10.21320/2500-2139-2019-12-1-101-106
- Кит О.И., Водолажский Д.И., Геворкян Ю.А., Солдаткина Н.В., Гречкин Ф.Н., Кожушко М.А., Ефимова И.Ю. Наследственный колоректальный рак: генетика и скрининг. Российский журнал гастроэнтерологии, гепатологии, колопроктологии. 2018;28(3):18-25. https://doi.org/10.22416/1382-4376-2018-28-3-18-25
- Баранова Е.Е., Бодунова Н.А., Воронцова М.В., Захарова Г.С., Макарова М.В., Румянцев П.О., Хатьков И.Е. Наследственные опухолевые синдромы: современная парадигма // Проблемы эндокринологии. — 2020. — Т. 66. — No4. — С. 24–34. doi: https://doi.org/10.14341/probl12366
- Григорьева И. Н., Ефимова О. В., Суворова Т. С., Тов Н. Л. Генетические аспекты рака поджелудочной железы. Экспериментальная и клиническая гастроэнтерология 2014; 110 (10): 70–76.
- Е.Н. Имянитов. Роль молекулярно-генетической диагностики в практической онкологии. Практическая онкология. Т.20, №4-2019. DOI: 10.31917/2004261
- А.С. Цуканов, В.П. Шубин, Н.И. Поспехова. Наследственные раки желудочно+кишечного тракта. Практическая онкология •Т. 15, No3 – 2014.
- В.Н. Горбунова, Е.Н. Имянитов. Генетика и канцерогенез. — Методическое пособие для студентов медицинских вузов.
Что представляет собой процедура?
Возможно проведение ЭГДС как с наркозом, так и без него. У каждого варианта есть свои положительные и отрицательные стороны, сложности и особенности. Рассмотрим каждый способ в отдельности, чтобы более точно понимать все нюансы.
Без наркоза
Подготовительный этап заключается в отказе от пищи в течение 8-12 часов. За несколько дней до начала процесса необходимо отказаться от консервированной, острой, соленой, копченой, вызывающей вздутие кишечника пищи и алкоголя
Важно исключить табакокурение, так как оно может усилить рвотный рефлекс. Не менее необходим правильный психологический настрой.
Пациент должен четко понимать, что с ним будет происходить, быть готовым к неприятным ощущениям и точно выполнять рекомендации специалистов. Перед гастроскопией нужно будет снять все украшения и съемные протезы.
В ходе процедуры пациента попросят лечь на левый бок, оросят глотку анестетиком и поставят специальную капу в ротовую полость. Далее, при введении гастроскопа, врач будет давать указания по вдохам и выдохам для нейтрализации рвотного рефлекса и свободного продвижения аппарата в пищевод.
Неприятные ощущения возможны не только в гортани и пищеводе, для оптимальной визуализации слизистой нагнетается небольшое количество воздуха, что вызывает чувство распирания в желудке. Этот этап длится от 10 до 30 минут.
По окончании манипуляций пациенту необходимо отдохнуть минут 20, не вставая. Воздерживаться от приема пищи 3-4 часа. Не курить, исключить физические нагрузки в течение суток.
Противопоказания к гастроскопии без наркоза:
- Психические нарушения.
- Непреодолимый рвотный рефлекс.
- Ранний детский возраст.
- Повышенная чувствительность, потеря самоконтроля из-за страха.
С применением наркоза
Подготовительный этап схож с вышеописанным, только для безопасного проведения гастроскопии во сне врачу необходимо будет убедиться в отсутствии противопоказаний у пациента к действующему составу и подобрать индивидуально подходящий препарат и дозировку.
Эмоциональное состояние объекта воздействия в данном случае более стабильно, ведь процесс проходит под наркозом, а значит, и волнений будет меньше. Врачу проще проводить все необходимые манипуляции, если больной не боится, не напрягает мышцы гортани и не борется с рвотными позывами.
Пациента укладывают на левый бок, вставляют капу и проводят местную и общую анестезию заранее подобранными препаратами, после обследования и консультации специалиста. Когда начинает действовать наркоз, врач осуществляет процесс.
Гастроскопия проходит быстрее (5-15 минут), а результат более продуктивен и информативен. Клиент просыпается только после окончания ЭГДС и испытывает минимальный дискомфорт. Единственным минусом такого способа является отсутствие осознанного контакта больного с врачом.
Противопоказания:
- Беременность.
- Сердечно-сосудистые заболевания.
- Сужение просвета пищевода и верхнего отдела желудка.
- Индивидуальная непереносимость анестетиков и седативных препаратов.
- Деформационные изменения шейного и грудного отдела опорно-двигательного аппарата.
Последующая реабилитация происходит под наблюдением профессионалов. Они наблюдают за пациентом и контролируют изменения его самочувствия в течение нескольких часов.
Ректороманоскоп
Диагностический прибор цилиндрической формы, который вводится в прямую кишку во время эндоскопического исследования, носит название ректороманоскоп.
Нижний участок пищеварительного тракта не имеет изгибов. Поэтому для его эндоскопического исследования используются как мягкие пластиковые, так и твердые металлические ректороманоскопы.
Каждый ректороманоскоп вооружен комплектом дополнительных приспособлений несъемного (осветитель) и съемного характера. Сменяя друг друга, съемные элементы позволяют выполнять дополнительные задачи.
В стандартную комплектацию ректороманоскопа входит:
- устройство для подачи воздуха;
- оптическая система, включающая окуляр и световодный жгут;
- щипцы;
- биопсийный канал;
- обтуратор.
Во время исследования светодиодное волокно ректороманоскопа передает изображение на экран монитора, так что все манипуляция проводятся под визуальным контролем.
После исследования сохраняется запись, которая имеет особое значение для диспансерных пациентов, поскольку позволяет проследить динамику развития заболевания.
Проведение диагностики
Процедура зондирования может занимать до 2,5 часов, в зависимости от используемой методики и состояния больного. Методик проведения зондирования разработано очень много, чаще всего процедура проводится по стандартной схеме:
- Из желудка откачивается все его содержимое;
- В течение часа откачивается базальный секрет – жидкость, производимая желудком натощак. Жидкость забирается 5-минутными порциями через каждые 10 минут. Получается по 4 порции секрета за каждый час, каждая из них наливается в отдельную баночку и помечается;
- Затем вводится пробный завтрак или стимулятор секреции. Пробный завтрак – это бульон, отвар капусты или один из вариантов, предлагаемых другими методиками. Стимулятор секреции – это гестамин, пентагастрин или инсулин. Гестамин и инсулин не применяются, если пациент страдает сердечной, печеночной, почечной или легочной недостаточностью, гипертонической болезнью, сахарным диабетом. Пентагастрин также имеет ряд ограничений: недостаточность кровообращения 2 или 3 стадии, нарушения сердечного ритма и гипотензия. Пробный завтрак сейчас используется все реже: он дает менее выраженную реакцию желудка;
- Через полчаса (за это время в полной мере успевает подействовать раздражитель) также 15-минутными порциями забирается выработанная в ответ на раздражитель секреция.
Каждая из порций секрета изучается в лаборатории, по результатам строится кривая кислотности, оценивается содержание пептидов, соляной кислоты и примесей (желчи, крови, крахмала, мышечных волокон, крови и других). Также специалист оценивает вид, запах и консистенцию секрета. Имеет значение и общее количество откачанной жидкости.
Как промывают желудок маленьким детям
У малышей всасывание в организме ядов происходит намного быстрее, чем у взрослых, и вызывает сильную интоксикацию. Целесообразно промывать желудок первые 1-1,5 часа после отравления. Показаниями к манипуляции у младенцев также могут быть попадание в пищеварительный тракт околоплодных вод, отсутствие динамики гладких мышц ЖКТ.
Объем желудка новорожденного составляет 20-30 мл. За первый месяц жизни он увеличивается до 100 мл. Поэтому дозировка должна строго соответствовать возрасту маленьких пациентов, ее превышение недопустимо.
Техника проведения манипуляции у детей зависит от их возраста. Ее делают в больнице при отравлении и только по объективным показаниям. Младенцев первого года жизни при подготовке к промыванию туго пеленают. Если ребенок находится без сознания, сначала интубируют трахею и подключают ребенка к аппарату искусственного дыхания, и только потом совершают манипуляцию. Для ее проведения используют назогастральный зонд, он вводится через носовое отверстие. Чтобы обезболить область носа, применяют раствор лидокаина. Процедуру проводят исключительно в стационаре.
Для того чтобы прочистить желудок детям старше года, используют зонд для введения через ротовую полость. Перед началом процедуры проводят санацию слизистой рта раствором фурацилина. Для фиксации челюстей используют специальный расширитель для рта.
Температура раствора составляет 35-36 °C. Количество вводимой жидкости для детей первого года жизни зависит от массы тела и рассчитывается врачом.
Средние показатели объема воды для промывания желудка у детей (разовый объем):
- 2-3 года 200-250 мл;
- 4-5 лет 300-450 мл;
- 6-7 лет 450 600 мл;
- 8-12 лет 550-700 мл.
Исследование желудочного содержимого
Исследование желудочного содержимого включает определение его физ. свойств, хим. и микроскопическое исследование.
Количество желудочного содержимого измеряется в порциях, полученных натощак при исследовании базальной секреции и после пробного завтрака; натощак оно колеблется от 0 до 70 мл в час, после применения раздражителей желудочной секреции — 50—110 мл (пищевой раздражитель) и 180—220 мл при стимуляции гистамином.
Запах у нормального желудочного содержимого отсутствует или слегка кисловатый. Гнилостный запах появляется при гниении пищевых белков (напр., при стенозе привратника), а также при распаде раковой опухоли.
Нормальное желудочное содержимое бесцветно. Примесь желчи окрашивает его в желтый цвет при отсутствии свободной соляной к-ты или в зеленый — при ее наличии. Наличие крови изменяет окраску желудочного содержимого от красной до коричневой. При гастрите и других заболеваниях желудка обнаруживается в значительных количествах слизь.
Хим. исследование содержимого желудка позволяет судить о кислотообразующей, ферментообразующей и выделительной его функциях (см. Желудочный сок).
Для микроскопического исследования выбирают слизь и различные образования, отличающиеся цветом и формой от общего фона. Этот материал отмывают физиологическим раствором, помещают на предметное стекло и покрывают покровным. Из каждой исследуемой порции готовят не менее трех препаратов; нативный, с р-ром Люголя и Суданом III. В случае необходимости изучения клеточного состава препараты высушивают и окрашивают по Романовскому.
Характерная особенность желудочного содержимого здоровых людей — отсутствие в нем патологических примесей и остатков съеденной накануне пищи. При нарушении, эвакуаторной функции желудка микроскопическое исследование обнаруживает переваренную растительную клетчатку в виде округлых клеток с тонкой оболочкой, содержащих крахмал; мышечные волокна — желтоватые цилиндрические образования с поперечной исчерченностью; жир в виде круглых капель различной величины и в виде игл жирных кислот; дрожжевые грибки — овальные, преломляющие свет образования размером несколько меньше эритроцита, присутствующие и в норме, но в незначительном количестве; сарцины, имеющие вид перевязанных тюков, которые обнаруживают при застое в желудке с наличием свободной соляной к-ты.
Обнаружение в желудочном содержимом слизи с лейкоцитами и их ядрами, клеток цилиндрического эпителия, отложений солянокислого гематина может указывать на органическое поражение слизистой оболочки желудка — гастрит, язвенный процесс, полипоз, рак и др. При наличии опухоли желудка клетки ее могут быть обнаружены в желудочном содержимом. См. также Желудок, методы исследования.
Библиография: Линар Е. Ю. Кислотообразовательная функция желудка в норме и патологии, Рига, 1968; Фишзон-Рысс Ю. И. Современные методы исследования желудочной секреции, с. 28, Л., 1972.
А. И. Хазанов.
Виды зондирования желудка
Выделяют 2 основных вида зондирования:
- Одномоментное. Проводят толстой (до 13 мм в диаметре) резиновой трубкой. Откачка содержимого желудка проводится только один раз. Этот вид исследования уже не используется, как устаревший и не дающий развернутую картину состояния органа. Достаточно толстая трубка вызывала сильный дискомфорт и ярко выраженный рвотный рефлекс у пациентов.
- Фракционное зондирование более щадящее и эффективное. Осуществляется тонким зондом (до 5 мм), в несколько этапов. Продолжительность 2-3 часа. Эта процедура дает полное представление о состоянии и работе желудка.
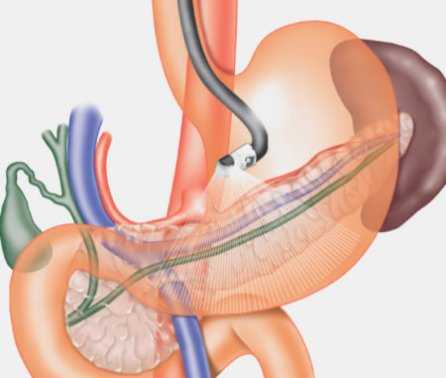
Подготовка к проведению процедуры
Самое главное перед проведением такой процедуры – успокоиться и привести в порядок свою нервную систему. Лишняя тревога и нервозность лишь негативно скажется на желудочном соке и вызовет нежелательный рвотный рефлекс.

Рекомендуется перед диагностикой поговорить с врачом о том, как именно будет происходить обследование, настроиться на положительный эффект и перестать волноваться.
Помимо этого необходимо перед зондированием на двенадцать часов воздержаться от употребления любой пищи и от курения, чтобы не нарушить картину состава желудочного сока. Воду при этом пить можно.
Если пациент принимает какие-либо лекарственные препараты, он должен предупредить об этом врача, который будет проводить обследование. Не рекомендуется перед данной процедурой употреблять антациды, кофеин, атропин и другие медикаментозные средства, влияющие на работу желудка.
Далее больного готовят к процедуре уже непосредственно во врачебном кабинете. Для этого он ложится на левый бок и накрывает грудь салфеткой, чтобы не запачкать одежду слюной. Слюну во время диагностики сплевывают, глотать ее не разрешается.
В рот больному вставляется специальное кольцо, которое не даст ему сомкнуть челюсти и случайно повредить зонд. Ротовую полость обрабатывают анестезирующим аэрозолем, чтобы снизить чувствительность.
Вводят зонд непосредственно за корень языка, а далее пациент с помощью глотательных движений проталкивает его вглубь желудка. После его фиксируют на одежде больного, чтобы он не проскользнул глубже.
Свободный конец зонда подключают к специальному насосу, с помощью которого будет происходить аспирация содержимого желудка.
Зонд питательный для кормления пациента:
Назогастральные питательные зонды используется для энтерального введения питательных смесей и лекарственных средств в критических состояниях, и в случаях невозможности самостоятельного принятия пищи пациентом. Зонд выполнен из термопластичного ПВХ, полиуретана или медицинского силикона. Чаще всего зонд снабжен коннектором (канюлей) с крышкой, предотвращающей обратный ток введенных веществ и снижающей риск загрязнения.
Универсальный коннектор зонда совместим с большинством питательных систем и шприцев. Зонд снабжен боковыми отверстиями, как правило, не менее 4х. Это способствуют максимально полному введению питательных веществ, препятствуя закупорке изделия. Атравматичный закругленный конец зондов помогает ввести зонд с минимальными болевыми и неприятными ощущениями.
Коннекторы зондов в зависимости от размера имеют разный цвет. Размер зонда подбирает согласно школе Шарьера.
Рентгеноконтрастная линия и метки глубины введения по всей длине трубки. Это облегчает введение и дает возможность проконтролировать правильность установки зонда.
Что такое зондирование и кому его назначают
Содержимое желудка и 12-перстной кишки аспирируется при помощи зонда и затем исследуется в лаборатории, где титрационным методом определяется рН желудочного сока. Определение кислотности желудочного сока имеет значение при назначении медикаментозной терапии. Исследование проводится фракционно, сначала натощак, затем через 15 минут и после стимуляции.
Процедура заключается во вводе через рот или нос пациента зонда, который потом продвигается в желудок. Данное исследование не доставляет дискомфорта, хотя и проводится без анестезии.
Современная медицина позволила применять для проведения данной процедуры очень тонкий зонд, диаметром 0,5 см. Именно поэтому зондирование не приносит неприятных ощущений. Помимо этого, теперь один конец зонда оснащен маленькой видеокамерой, которая воспроизводит на экран монитора картинку о состоянии желудка и его строении.
Такой метод диагностики позволяет врачу более точно поставить диагноз пациенту, обнаружить и предотвратить развитие различных заболеваний.
С помощью зондирования желудка можно выявить на ранних стадиях такие болезни, как: язва желудка, рефлюкс-эзофагит и гастриты с пониженной или повышенной кислотностью.
Помимо этого данную процедуру используют и в других целях. Часто зонд применяют для введения медицинских препаратов или еды непосредственно в желудок пациента, которые не могут сделать этого сами: недоношенные дети, больные с травмами пищевода, лица, ротовой полости или патологиями гортани, пациенты, находящиеся без сознания.
Также зондирование часто используется в медицинской практике для аспирации ядов и токсинов из желудка при его токсическом поражении. Для этого используется особый вид зонда.
Данный вид диагностики позволяет также выявить злокачественные новообразования на ранних стадиях и предотвратить их развитие, просигнализировать о любых изменениях происходящих в желудочных тканях, а также узнать об особенностях строения слизистой оболочки.
Как происходит исследование ЖКТ?
Данный вид медицинской манипуляции подразумевает изучение состояния эпителия этих органов при помощи эндоскопа. Как делают этот анализ?
Исследование состоит из следующих этапов:
- область зева обрабатывают препаратами для местной анестезии;
- при помощи назубника вводят эндоскоп;
- исследование фиксируется при помощи видео- и фотосъёмки;
- в некоторых случаях проводят биопсию.
Эндоскоп представляет собой оптический прибор в виде длинной гибкой трубки, которая снабжена маленькой камерой. Для проведения манипуляций есть особый канал, через который доктор может использовать миниатюрные инструменты. Диаметр трубки эндоскопа значительно меньше диаметра двенадцатиперстной кишки и пищевода, а детские эндоскопы не превышают 6-8 мм.
Также в ходе анализа можно изучить двенадцатиперстную кишку.

































