Консультация хирурга-эндокринолога по заболеваниям паращитовидных желез
Запись на предварительные консультации хирургов-эндокринологов
центра осуществляется по телефонам (812) 498-10-30 и (812) 565-11-12. В рамках консультации проводится ультразвуковое исследование на аппаратуре экспертного класса, а также могут быть выполнены любые лабораторные исследования, необходимые для обследования пациента перед операцией на паращитовидной железе.
Кроме того, для определения тактики дальнейшего лечения, необходимости оперативного лечение по поводу заболеваний паращитовидных желез вы можете обратиться к хирургам-эндокринологам в режиме онлайн, оформив дистанционную оценку медицинской документации в разделе «Онлайн-консультация эндокринолога» на нашем сайте.
[]
Методы лечения
Основной способ лечения этого вида рака – хирургический. Проводится операция тиреоидэктомия – тотальное удаление пораженной железы с резекцией вовлеченных тканей и части окружающих ее здоровых тканей. Довольно часто больным показана гемитиреоидэктомия – удаление пораженной паращитовидной железы с прилегающей к ней долей щитовидной железы. В пользу гемитиреоидэктомии говорит тот факт, что полное отделение опухоли от щитовидной железы технически затруднительно и может привести к разрыву капсулы опухоли, который, в свою очередь, является фактором риска возникновения рецидивов заболевания.
Вопрос о шейной лимфодиссекции (удаление регионарных лимфоузлов) при раке паращитовидной железы решается индивидуально в каждом случае. Операция довольно травматичная, при этом есть данные, что поражение лимфоузлов при раке паращитовидных желез, а также их удаление, не влияют на показатели выживаемости пациентов.
Наряду с операцией (иногда перед ней), а также в качестве симптоматической терапии при неоперабельной опухоли, проводится лечение, направленное на коррекцию гиперкальциемии. Больным назначаются препараты, действие которых направлено на увеличение аккумуляции кальция в костной ткани. Как следствие, снижается уровень кальция в крови, что позволяет нивелировать имеющиеся у пациента симптомы, а также увеличить плотность костной ткани и уменьшить риск патологических переломов.
При резком повышении уровня кальция в крови и развитии угрожающих жизни симптомов (нарушения ритма сердца, почечная недостаточность) проводятся неотложные мероприятия, направленные на коррекцию увеличившейся концентрации кальция в крови и предотвращение развития потенциально смертельных осложнений.
Лучевая и химиотерапия при раке паращитовидной железы применяются очень редко (некоторые клиники проводят терапию радиойодом), в том числе из-за недостаточности накопленных данных об эффективности этих методов лечения.
В случае рецидива опухоли выполняется повторная операция.
После удаления паращитовидных желез может развиться послеоперационный гипопаратиреоз – снижение уровня кальция в крови, который корректируется назначением препаратов кальция и витамина D.
Как подготовиться к лапароскопической и экстраперитонеоскопической простатэктомии
Проведя биопсию тканей предстательной железы и приняв решение о необходимости удаления простаты, врач определяется с методикой операции. От этого выбора зависят тонкости подготовки пациента к удалению органа. Варианты могут быть такими:
- Классическая лапароскопия проводится через два прокола внизу живота.
- Экстраперитонеоскопическая простатэктомия предполагает внебрюшной доступ: хирургические инструменты и оптическое оборудование вводятся в организм пациента через кишечную область.
Простатэктомия
Обе методики не требуют длительной подготовки. От пациента требуется проконсультироваться с врачом относительно принимаемых лекарств, сдать анализы крови, мазок, сделать УЗИ органов малого таза и ограничить прием пищи за 12 часов до операции. Если простатэктомия будет проводиться экстраперитонеоскопическим способом, следует позаботиться о заблаговременном очищении кишечника. Это достигается клизмами или приемом специальных слабительных препаратов, которые назначаются врачом.
После простатэктомии мужчине придется некоторое время принимать антибиотики, чтобы избежать инфицирования. Это требует проведения тестов на чувствительность к антибиотикам еще на стадии подготовки к операции. Желательно провести такое тестирование и в отношении метода анестезии.
Последствия операции
К общеоперационным рискам относятся кровотечение и инфицирование. Из-за близости расположения возвратного нерва возможно его повреждение и изменение тембра голоса – осиплый, хриплый. После удаления может оставаться ткань околощитовидной железы при ее локализации в нетипичном месте. В таком случае признаки гиперпаратиреоза сохраняются, больному потребуется повторное хирургическое вмешательство.
Из-за того, что долгое время одна из желез работала активно, остальные могут снизить образование паратгормона. В результате снижается содержание кальция крови, что корректируется при помощи заместительного лечения. Больного также информируют и берут у него письменное согласие на то, что:
- в ходе операции может потребоваться удаление части измененной щитовидной железы, окружающей лимфоидной ткани;
- из эндоскопического способа хирург переходит к открытому при необходимости;
- при расположении железы в необычной области приходится разрезать грудину;
- нужно будет проводить несколько операций до получения результата.
Возникновение, течение и исход болезни
Предстательная железа — орган, который находится под контролем гормонов гипоталамо-гипофизарной системы. Рост, развитие и функционирование простаты напрямую зависит от уровня тестостерона в крови. Морфологическая дифференциация эпителиальной и соединительной ткани простаты тоже зависят от обмена тестостерона.
В основе патогенеза аденомы простаты лежат гормональные изменения в организме мужчины, нарушения функционирования системы “гипоталамус — гипофиз — предстательная железа”.
При нарушении гормональной регуляции простаты наблюдается избыточное образование факторов роста на фоне уменьшения выраженности подавляющих факторов, снижения чувствительности к этим факторам клеток железы. Это ведет к значительному увеличению предстательной железы, развитию и дальнейшему прогрессированию гиперплазии.
Макроскопически гиперплазия простаты представляет собой отграниченный, четко очерченный капсульный узел, который расположен в толще органа. Микроскопически он состоит из соединительнотканной стромы и эпителиальной паренхимы. Кистозный эпителий продуцирует секрет, в результате чего образуются кистозные полости. Наблюдается разрастание железистой ткани, мышечных волокон, фиброзное разрастание.
Причины развития заболевания
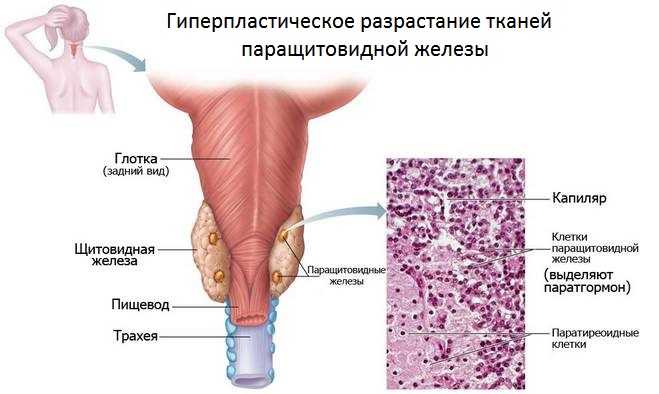
Непосредственной причиной возникновения аденомы паращитовидной железы современной медициной принято считать мутации генов. Причем рассматриваются два возможных варианта: мутация во время митотического деления либо мутация на этапе выработки паратгормона.
В любом случае повреждаются гены, участвующие в синтезе белков-транспортировщиков. Последние, в свою очередь, переносят кальций в паратиреоидные клетки. Мутация приводит к бесконтрольному делению клеток и росту опухоли, которая и начинает продуцировать паратгормон в огромных количествах.
Провоцирующими факторами в развитии аденомы околощитовидной железы считаются травматические повреждения и облучение в месте расположения органа.
Причины аденомы простаты
К факторам риска развития гиперплазии предстательной железы относят:
- возраст свыше 50 лет,
- уровень простатоспецифического антигена (ПСА) в крови выше 1,5 нг/мл,
- увеличение объёма предстательной железы более 30 см3, наличие сахарного диабета.
Основная причина развития аденомы простаты — повышенная активность специфического фермента — 5-альфа-редуктазы. Под воздействием женских половых гормонов — эстрогенов (их концентрация увеличивается у мужчин с возрастом) происходит повышение концентрации 5-альфа-редуктазы. В свою очередь, под влиянием этого фактора, тестостерон предстательной железы превращается в его побочный продукт — дигидротестостерон, который и приводит к усиленному делению клеток простаты, вызывая её разрастание.
Причины возникновения аденомы простаты до 40 лет
В молодом возрасте мужчины редко приобретают гиперплазию предстательной железы, однако такие случаи бывают.
Это связано с
- генетической предрасположенностью,
- низким уровнем основного полового гормона – тестостерона,
- ожирением,
- сахарным диабетом.
Особенности анатомии щитовидной железы
Щитовидная железа является частью системы органов внутренней секреции, она вырабатывает гормоны, обладающие определенными эффектами. Орган прилегает спереди и по бокам к щитовидному хрящу гортани. Щитовидная железа имеет небольшие размеры и мягкую консистенцию, но все же ее можно прощупать под кожей, если попросить пациента наклонить голову вперед. Вес железы – в среднем 50 грамм. Она имеет форму подковы и состоит из двух долек – правой и левой. Между ними находится перешеек.Клетки, из которых состоит ткань щитовидной железы:
- A-клетки. Являются основными. Вырабатывают гормоны трийодтиронин, тироксин. В толще железы находится большое количество полостей (фолликулов), которые окружены A-клетками. В фолликулах находится масса в виде геля – она служит резервуаром для запасов гормонов.
- B-клетки. Их еще называют клетками Гюртле. Их роль пока изучена недостаточно хорошо, но считается, что они вырабатывают некоторые биологически активные вещества.
- C-клетки. Отвечают за выработку гормона, который регулирует уровень кальция в крови.
Основные гормоны щитовидной железы – трийодтиронин и тироксин.Эффекты гормонов щитовидной железы:
- Ускорение обмена веществ.
- Ускорение распада различных веществ и выработки энергии.
- Повышение уровня глюкозы в крови.
- Регуляция возбудимости нервной системы.
- Регуляция ритма сердечных сокращений (учащение, усиление).
- Повышение чувствительности клеток к гормонам стресса.
- Ускоренное образование и разрушение эритроцитов.
- Усиление сокращений стенок кишечника, учащение стула.
Регуляция функций щитовидной железы осуществляется гипофизом – железой, расположенной в головном мозге. Гипофиз выделяет гормоны, которые усиливают функции щитовидной железы. Система работает по принципу обратной связи. Чем меньше в крови гормонов щитовидной железы, тем активнее гипофиз выделяет регулирующие гормоны. Повышение уровня тироксина и трийодтиронина подавляет активность гипофиза. Для образования гормонов щитовидной железы необходим йод. Организм должен получать его в достаточном количестве.
Лечение
За лечением больному необходимо обратиться в эндокринный центр к хирургу-эндокринологу. Полностью вылечить паратиреоаденому позволяет только хирургическое вмешательство. Предоперационная подготовка подразумевает лечение препаратами, нацеленное на борьбу с гиперкальциемией. Также больному показана диета: творог, говядина, жирная рыба, крупы.
Операция по удалению опухоли проходит с использованием общей анестезии и длится 1-3 часа. Оперативное вмешательство производится тремя способами:
- Прямой доступ. Проводится полостная операция в области аденомы и врач удаляет образование.
- Минимальный доступ. Делается небольшой надрез, через который удаляется опухоль.
- Удаление с видеонаблюдением. Хирург вводит эндоскоп через небольшой надрез, определяет локализацию новообразования и удаляет его.
Успешно проведенная операция обеспечивает краткосрочный послеоперационный период. На вторые сутки после операции концентрация кальция в организме нормализуется. Пациент остается в стационаре около недели для наблюдения за его состоянием.
Возможные осложнения после операции
Редко в послеоперационный период проявляется гипокальциемия. В такой ситуации назначаются препараты кальция и диетическое питание с применением продуктов, насыщенных этим минералом.
Лечение народными методами
Некоторые люди лечат аденому паращитовидной железы народными средствами. В народной медицине присутствуют рецепты, которые облегчают симптомы, сопутствующие течению болезни, однако не стоит забывать, что это заболевание нельзя полностью вылечить без операции. Этими методами лучше пользоваться в начале возникновения патологии и после её удаления.
Показания к операции паращитовидной железы
Основные группы пациентов, которым назначается удаление одной или нескольких желез, имеют диагноз аденомы, карциномы и гиперплазии.
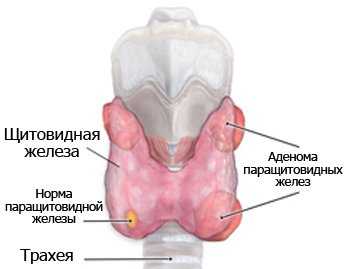
Аденома
Возникает из железистой ткани, в большинстве случаев протекает доброкачественно. Это означает, что ее рост медленный, опухоль имеет четкую оболочку (капсулу), не распространяется на соседние ткани. Чаще всего поражает одну паращитовидную железу, как правило, нижнюю. В 94% случаев новообразование гормонально-активное. Его удаление приводит к быстрой нормализации содержания кальция в крови.
Консервативное лечение неэффективно, оно применяется только на этапе предоперационной подготовки.
Рак
Опухоли паращитовидных желез являются достаточно редкой находкой, а злокачественные среди них составляют не более 1,5%. Карцинома может быть первичной или образуется на фоне существовавшей аденомы. Главный признак ракового образования – это прорастание капсулы и распространение на окружающие ткани.
А здесь подробнее о сцинтиграфии паращитовидных желез.
Гиперплазия
Является наследственным заболеванием, его проявления могут возникнуть как у детей до 3 лет, так и у взрослых пациентов. Множественные аденомы и гиперпластическое разрастание тканей очень похожи между собой, практически неотличимы до удаления железы.
При обнаружении болезни операция показана в раннем детском возрасте, так как при ее отсутствии быстро прогрессирует гиперпаратиреоз. У маленьких детей он имеет крайне тяжелое течение и приводит к смерти на первом году жизни. После полного удаления органов развитие ребенка протекает без отклонений от нормы при условии постоянного введения паратгормона, который и вырабатывает железа.
Возможные последствия
Операция на щитовидной железе может привести к развитию негативных последствий. У человека может возникнуть:
- кровотечение;
- поражение гортанного нерва – осиплость голоса, дыхательная недостаточность;
- сбой в работе паращитовидных желез – резкое снижение концентрации кальция;
- тиреотоксический криз (при отсутствии своевременной терапии может привести к смертельному исходу).
Врач обязательно информирует пациента о возможных осложнениях. Для их устранения прописывают симптоматическую терапию. Точное соблюдение рекомендаций доктора позволит сократить период реабилитации и избежать проблем со щитовидной железой в дальнейшем. Жизнь после операции обязательно вернется в привычное русло, но пренебрегать профилактическими мерами и регулярными медицинскими обследованиями не стоит. Любое заболевание проще предупредить, чем вылечить.
Процедуру можно провести в специализированной клинике. Она должна быть оборудована соответствующим оборудованием, потребуются специфические лекарственные средства. Их цена разнится в зависимости от производителя. Продолжительность послеоперационного периода определяют после повторного обследования. Эффект от проведенного вмешательства выявляют при сравнении клинических показателей. Стоимость операции рассчитывают перед ее проведением. Она напрямую зависит от того, сколько человек будет лежать в больнице.
3.Симптомы и диагностика
Учитывая относительно медленный рост аденомы, клиническая картина чаще всего остается бессимптомной до достижения опухолью определенных размеров (вообще, ее объем в разных случаях варьирует от нескольких миллиметров до нескольких сантиметров)
При появлении клинически значимой симптоматики больные, как правило, замечают увеличение активности кожных потовых желез, причем капельки пота могут появляться даже вне физических нагрузок, а также обращают внимание на утомляемость, сонливость, хроническую усталость, учащение пульса. Многие пациенты жалуются на тошноту, иногда со рвотой
Достаточно типичным и закономерным, учитывая функцию паращитовидных желез, симптомом является мышечная и суставная боль. Опухоль большого размера может обусловливать заметную припухлость шеи по типу зоба.
Гормонпродуцирующая аденома паращитовидных желез сопровождается гиперпаратиреозом и существенно повышает риск инфаркта миокарда. Вообще, по доминирующей в конкретном случае симптоматике, – а она может варьировать, – различают несколько клинических форм (костную, почечную и т.д.).
Зачастую разрастание сопровождается также образованием кист.
Риск малигнизации, согласно большинству медико-статистических исследований, не превышает 2%.
В диагностике и дифференциации от симптоматически подобных заболеваний имеет значение анамнез, жалобы больного, визуальный осмотр, лабораторный анализ крови и мочи (прежде всего, изучаются концентрации кальция и фосфора; с этой целью может быть назначен более специальный анализ мочи на суточное количество выводимого кальция). Из инструментальных методов наиболее информативно УЗИ. Дополнительно может быть назначено рентгенографические, сцинтиграфическое и другие исследования, а также гистологический анализ для исключения злокачественного процесса.
Каковы симптомы паратиреоидной аденомы?
Симптоматика аденомы паращитовидной железы бывает довольно разнообразной. На начальных стадиях патология может протекать бессимптомно, но по мере прогрессирования гиперпаратиреоза появляются признаки обменных и сопутствующих им органных нарушений. В зависимости от преобладания поражения того или иного органа, выделяют несколько клинических форм заболевания:
- Почечная форма;
- Костная;
- Поражение сердца и сосудов;
- Желудочно-кишечная форма.
Симптомы, характерные для всех перечисленных разновидностей гиперпаратиреоза, могут иметь общие черты. Так, у большинства пациентов вне зависимости от преобладающего органного поражения отмечаются:
- слабость и снижение работоспособности, постоянное чувство усталости;
- снижение аппетита;
- потеря массы тела;
- диспепсические расстройства — тошнота, рвота, запор;
- болезненность в костях и суставах;
- слабость мышц;
- сильная жажда;
- образование большого объема мочи;
- психо-неврологические проблемы — судороги, расстройство памяти, в тяжелых случаях — кома.
До 90% пациентов с аденомой паращитовидной железы предъявляют жалобы на слабость, утомляемость, боли в костях и расстройства пищеварения. В легких случаях эти симптомы проходят после удаления опухоли, в запущенных – могут сохраняться и после оперативного лечения.

Учитывая, что паратгормон усиливает разрушение костной ткани остеокластами с высвобождением активного кальция, среди проявлений часто обнаруживают характерные изменения костного аппарата. Это может быть фиброзно-кистозная трансформация костей, разрежение их, приводящее к патологическим переломам костей конечностей, позвонков. Нередко возникают проблемы с зубами вплоть до их выпадения.
Даже, казалось бы, незначительная травма или удар могут вызвать патологический перелом костей. В части случаев уменьшается длина тела, возникают деформации поврежденных рук или ног, страдает осанка.
Почечная форма нарушений при аденоме паращитовидной железы связана с циркуляцией в крови “лишнего” кальция, который может образовывать в моче нерастворимые соли. Так, у пациентов возможны образование камней в мочевыводящих путях либо диффузное отложение кальцинатов в почечной паренхиме. В тяжелых случаях наступает некроз эпителия почечных канальцев, клинически выражающийся в острой недостаточности органа.
Поражение пищеварительной системы проявляется в рецидивирующем изъязвлении слизистой оболочки желудка и кишечника. Возможно воспаление стенки желчного пузыря, поджелудочной железы с болезненностью в животе, рвотой, нарушением состава каловых масс.
Сердце и сосуды реагируют на рост опухоли и гиперпаратиреоз повышением преимущественно систолического давления, отложением соединений кальция в створках сердечных клапанов, стенках венечных сосудов. Со временем может развиться ишемия миокарда, приобретенный порок сердца и сердечная недостаточность. Кальциноз мышцы органа может стать причиной инфаркта.
Кальцинаты при длительной гиперкальциемии способны откладываться в суставах, роговице, тканях ушных раковин. Пациенты жалуются на зуд кожи, сухость и шелушение.
В случае, если показатель уровня кальция достигнет или превысит 3,5 ммоль/литр, наступит гиперкальциемический криз, который проявляется:
- сильной рвотой;
- острыми болями в животе;
- снижением образования мочи вплоть до анурии;
- нарушением сознания до ступора и комы;
- коллапсом;
- кровотечениями из желудка и кишечника;
- лихорадкой;
- судорожным синдромом;
- тромбообразованием.
Пациенты с длительным гиперпаратиреозом имеют повышенный риск развития инфаркта миокарда и инсульта по причине кальциноза створок сердечных клапанов, отложения солей кальция в стенках артерий. У них часто отмечается высокий уровень преимущественно систолического давления с нарастанием разницы между ним и диастолическим.
Профилактика
Специфическая профилактика аденомы простаты отсутствует. По той причине, что наиболее реальными факторами возникновения этой медицинской проблемы считаются: возраст и морфофункциональное состояние яичек.
Общие меры профилактики ДГПЖ:
- своевременное лечение воспалительных заболеваний мочеполового тракта;
- подвижный образ жизни, регулярные умеренные физические нагрузки;
- диетическое питание, отказ от острой, жирной, копченой пищи и кофеин содержащих напитков;
- ограничение жидкости (перед сном);
- предотвращение или лечение запора;
- поддержка нормального гормонального фона;
- мониторинг приема некоторых лекарственных препаратов (противоотечных средств, диуретиков, антидепрессантов и др.);
- упражнения на укрепление тазовой диафрагмы;
- соблюдение правил ЗОЖ.
Пациентам с легкой гиперплазией предстательной железы рекомендовано соблюдать все меры профилактики заболевания, осуществлять периодический контроль и придерживаться здорового образа жизни.
Диагностика паратиреоаденомы
С вышеописанными клиническими симптомами пациенты, как правило, обращаются к врачам соответствующих профилей — , , ортопеду-травматологу, , или нефрологу, в зависимости от преобладающих жалоб.
Для уточнения диагноза применяются лабораторные и инструментальные методы обследования.
Характерными лабораторными показателями при аденоме паращитовидной железы являются гипофосфатемия, повышение уровня кальция, щелочной фосфатазы и паратиреоидного гормона. В крови определяется также снижение маркеров костеобразования и увеличение маркеров рассасывания костной ткани. Иногда приходится прибегать к катетеризации вен, чтобы посмотреть концентрацию паратгормона в крови, непосредственно оттекающей из железы. В моче наблюдается повышение уровня фосфора, кальция и гидроксипролина.
Инструментальные методы обследования применяют, когда необходимо визуализировать паращитовидные железы. Для этих целей подходит УЗИ, сцинтиграфия, артериография, компьютерная или . Для уточнения природы опухоли проводится тонкоигольная биопсия с дальнейшим ее гистологическим исследованием.
При поражении тех или иных органов применяются другие методы диагностики. Так, патология костной системы определяется с помощью рентгенографии или денситометрии (с целью выявления остеопороза). Характерная рентгенологическая картина при паратиреоаденоме — признаки фиброзно-кистозного остита и разрежение костной ткани.
При почечной форме гиперпаратиреоза проводят почек и мочевого пузыря. Часто обнаруживается .
Гастроэнтеролог обычно назначает , и ФГДС.
Кардиолог, как правило, обращается за помощью к таким инструментальным методам обследования, как , (), суточное холтеровское мониторирование.
При выраженных болевых ощущениях, характерных для компрессионных синдромов, проводится соответствующего отдела позвоночника. При нарушении сознания прибегают к .
Дополнительные методы обследования проводятся с целью определения степени тяжести заболевания и дифференциальной диагностики.
Заключение
- ТПЭ с последующей АТ тканей паращитовидной железы в область голени – безопасный и эффективный метод лечения ВГП почечного генеза;
- Модифицированный Казанова-тест подходит для определения функции АТ;
- Благодаря достаточной эффективности, а также сохранности области предплечья, для пациентов с ХБП новая методика может являться перспективной альтернативой общепринятой АТ в мышцы предплечья;
- Для подтверждения полученных данных необходимы более крупномасштабные исследования.
- Anamaterou C, Lang M, Schimmack S, Rudofsky G, Büchler MW, Schmitz-Winnenthal H. Autotransplantation of parathyroid grafts into the tibialis anterior muscle after parathyroidectomy: a novel autotransplantation site. BMC Surg. 2015;15(1):113. doi:10.1186/s12893-015-0098-x.


































